Родинки невусы что это такое
У 75% людей на теле есть образования, которые медики называют невоидными опухолями, а обыватели – родинками. Обычно они возникают в детском или подростковом возрасте, и не вызывают значительного дискомфорта. Но иногда доброкачественная опухоль перерождается в злокачественную – меланому. Так как же разобраться, невус – что это такое, и нужно ли его удалять?
Что такое невусы (родинки)
С точки зрения медицины, родинка – это меланоцитарный невус, или невоидная опухоль. Так принято называть доброкачественное скопление меланоцитов – пигментных клеток, вырабатывающих полимеры группы меланинов. Они определяют цвет кожи, волос, радужной оболочки глаза, губ и половых органов. Например, эумеланины придают тканям черный или коричневый оттенок, феомеланины – розовый или красный.
Отвечая на вопрос, что такое родинка, медицина определяет ее как порок развития кожных покровов.
Невусы могут возникать на любом участке тела – не только на коже, но и на слизистых оболочках. Они есть практически у всех людей старше 10 лет.
Как выглядят невусы
Внешне невоидные опухоли выглядят как пятнышки, папулы или узелки. Они расположены на уровне кожи или возвышаются над ней. Образование может быть окрашено в разные цвета – красный, черный, коричневый, фиолетовый, приобретать практически любые очертания и размеры. Согласно одной из теорий, такие опухоли способны самостоятельно синтезировать пигмент меланин.
Встречаются и беспигментные невусы – например, аденоматозные невоидные опухоли, возникающие из тканей сальных желез. Они выглядят как бесцветные новообразования. Не стоит путать их с папилломами, развивающимися под воздействием вируса папилломы человека. Последние можно отличить по наличию характерной “ножки” у основания.
По размеру все пигментные новообразования делят на такие группы:
- маленькие – менее 1.5 см в диаметре;
- средние – 1.5-20 см;
- гигантские – более 20 см.
Родимое пятно – еще одно название меланоцитарного невуса. Но в обиходе так принято называть новообразования среднего или гигантского размера. Других отличий от обычных родинок у них нет.
Почему появляются невусы у людей
Невусные клетки развиваются в период внутриутробного развития из скопления, именуемого нервным гребнем. Он выделяется из краевых отделов нервного желобка во время его замыкания в нервную трубку. Нервный гребень также участвует в образовании мозговых оболочек, нервных узлов, надпочечников. На этом этапе закладываются предшественники нормальных мелантоцитов; они располагаются в глубоких слоях дермы.
Некоторые из клеток этого скопления не достигают зрелости, и мигрируют в соединительнотканную часть кожи, расположенную под эпидермисом. Под воздействием внешних факторов они начинают активно вырабатывать пигментные клетки, видимые на коже как родинки. У младенцев практически не бывает заметных родинок, но в их дерме уже заложены скопления, ожидающие стимуляции. По другой версии, невусы есть на теле каждого человека с момента рождения, но они настолько малы, что распознать их невооруженным взглядом невозможно. Когда же новообразование увеличивается в размерах, оно воспринимается нами как новая родинка.
В редких случаях (около 1%) встречаются врожденные невусы: младенец рождается с различимым пятнышком на теле. Они появляются сразу после рождения. Врожденная форма считается более опасной, чем приобретенная, из-за повышенного риска малигнизации. Внешне ее легко отличить по размеру – диаметр таких невусов всегда выше 1.5 см.
Пик появления родинок наблюдается к 5-6 годам. В дальнейшем частота образования новых невусов определяется внешними факторами. После 40 лет они начинают постепенно исчезать, и к 8 годам чаще всего на теле не остается ни одного пятнышка.
Виды невусов
Все невоидные опухоли делят на типичные и атипичные, или диспластические. Атипичные невусы по внешним и внутренним признакам сходны с меланомой, но не представляют опасности.
Гистологическая классификация делит все пигментные новообразования на следующие разновидности:
Виды невусов
- пограничные;
- эпидермальные;
- интрадермальные;
- себорейные;
- сложные;
- эпителиолидные;
- галоневусы;
- монгольские пятна;
- голубые;
- папилломатозные;
- фиброэпителиальные;
- розовые меланоцитные;
- верукозные.
Они отличаются по форме, внешнему виду, цвету, однородности и размерам. Некоторые формы выделяются характерной структурой (плотной или мягкой), шерховатостью, тенденцией к слиянию.
Причины развития невусов
Родинки бывают врожденными, но чаще – приобретенными. При этом невус не возникает без причины. Врожденная форма считается пороком внутриутробного развития, вызванным такими факторами:
- генетической предрасположенностью;
- заболеваниями урогенитального тракта у матери;
- употреблением матерью пероральных контрацептивов непосредственно перед зачатием;
- патологиями беременности, протекающей с выраженными колебаниями гормонального фона;
- воздействием на организм будущей матери ультрафиолетового излучения, радиации, токсических соединений.
Устранить все эти факторы невозможно – влиять на генетическую предрасположенность наука пока не способна. Но даже если свести риск появления врожденных невусов к минимуму, они могут появиться в течение жизни. После рождения ребенка на образование невоидных опухолей влияют следующие факторы:
- Ультрафиолетовое облучение. Основная роль меланоцитов, из которых состоит любой невус, – защитная: они препятствуют проникновению радиации и повреждению чувствительных внутренних структур. Наглядный пример – цвет кожи у разных групп народов Земли. Население регионов с высоким уровнем ультрафиолетовой радиации более смуглое, чем в умеренном поясе.
- Радиационное и рентгеновское излучение. Механизм образования невусов схож с предыдущим: организм усиленно вырабатывает меланоциты в качестве защитной реакции.
- Гормональный всплеск или сбой. Половое созревание, беременность, климактерический период, заболевания эндокринной системы приводят к появлению новых пигментных пятен. Иногда происходит и обратная реакция – старые родинки исчезают. Это связано с тем, что на образование пигмента меланина влияет меланотропный гормон гипофиза.
- Прием оральных контрацептивов или других медикаментов, влияющих на работу эндокринной системы.
- Травматизация кожного покрова. Она провоцирует воспалительный процесс, стимулирующий активное деление клеток, в том числе и невоидных.
- Инфекционные и аллергические заболевания кожи. Механизм образования невоидных опухолей сходен с травматизацией. Во время заживления поврежденного участка происходит активная регенерация клеток. Невоидные клетки также участвуют в этом процессе.
- Вирусы. Становятся причиной перемещения пигментированных клеток к эпидермису.
В появлении родимых пятен участвует и наследственный фактор. Нередки случаи, когда у близких родственников встречаются невусы одинаковой формы.
Нужно ли удалять невусы и почему
Сама по себе родинка не представляет опасности. Но она может малигнизироваться – превратиться из доброкачественной опухоли в злокачественную. Существует несколько факторов, способствующих малигнизации – регулярные механические или химические повреждения новообразования, нарушения гормонального фона. Но удалять все родимые пятна без разбору нет необходимости.
Средний риск озлокачествления невоидной опухоли – 1 случай на 3-10 тысяч.
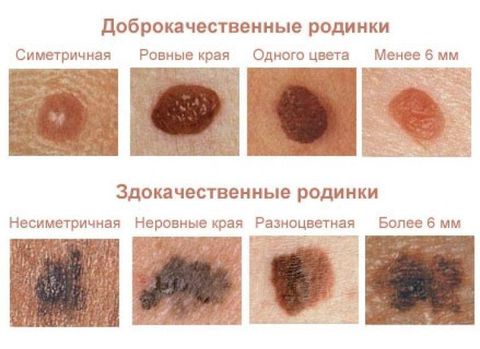
Чтобы определить “опасность” родинки, в США была придумана методика ABCDE, описывающая симптомы малигнизации. Ее русскоязычная интерпретация звучит так:
- А – асимметрия;
- Б – бордюр, то есть наличие неровных краев у пигментного пятна;
- В – вкрапления, неоднородная окраска;
- Д – диаметр более 6 мм;
- Э – эволюция, или появление новых пятен у пациента младше 30 лет, а также изменение внешнего вида старых.
Любой из этих симптомов – повод обратиться к врачу. Но самодиагностика – малоэффективное занятие: существует множество кожных новообразований, отвечающих вышеперечисленным критериям, и далеко не все из них опасны. А меланома, появившаяся на чистой коже, на ранних стадиях может выглядеть как типичная родинка. Лечить новообразование самостоятельно категорически запрещено.
Для точной постановки диагноза нужна консультация дерматолога-онколога. Если ему не понравится, как выглядит родинка, он может назначить гистологическое обследование или биопсию. Но диагностический метод также определяет специалист: некоторые исследователи полагают, что использование травматизирующего метода анализа (например, биопсии) способно повысить риск малигнизации опухоли.
Появление боли, зуда или кровотечения возле родинки – повод обратиться к врачу как можно скорее.
Несколько фактов о появлении родинок
Наука еще не выяснила все о пигментных пятнах и родинках. Так, ученые до сих пор точно не знают, почему часть невоидных клеток в период внутриутробного развития мигрируют в соединительнотканную часть дермы.
Не существует такого места на теле человека, где не могла бы появиться родинка или родимое пятно. Они возникают в ротовой полости, на языке, во влагалище и анальном отверстии. Невусы на слизистых оболочках встречаются у женщин чаще, чем у мужчин.
Важно следить не только за формой и окрасом родинок, но и за их численностью. Среднее количество невусов на теле взрослого человека – 20. Если их более 50, человек находится в группе повышенного риска развития меланомы. В этом случае регулярный осмотр у врача обязателен.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 14 марта 2017;
проверки требуют 66 правок.
Родинка или роди́мое пятно́ (темная родинка) — врождённые или приобретённые пигментированные образования на коже, имеющие различные цвета — коричневый, чёрный, красный, фиолетовый и другие. Они могут располагаться на уровне кожи или возвышаться над ней. В определённый момент клетки кожи переполняются пигментом и превращаются в меланоциты, скопление которых и называется родинкой. Красные родинки представляют собой разрастания сосудов — ангиомы.
Пигментные родинки есть практически у всех людей старше десяти лет. По данным медицины, чаще всего они встречаются на лице — при расчёте на каждые сто квадратных сантиметров поверхности кожи.
У грудных детей точечных родинок почти не бывает, но они проявляются уже в первые годы жизни. Скорее всего, у новорождённых точечные пигментные пятна так малы, что их трудно заметить. В большом количестве родинки появляются в период полового созревания — под воздействием гормонов. Едва заметные пятна начинают увеличиваться в размерах, меняется окраска, вплоть до чёрной. Дело в том, что на образование пигмента меланина в коже сильно влияет меланотропный гормон гипофиза. Новые родинки часто появляются и у беременных женщин, при этом старые меняют цвет и иногда увеличиваются в размерах.
Родинки могут появиться на любом месте тела, в том числе на слизистых оболочках, в полости рта, на языке, во влагалище и в области анального отверстия. Родинки на слизистых оболочках у женщин встречаются чаще, чем у мужчин.
Причины появления родинок[править | править код]
Родинки образуются на коже из пигментных клеток, которые расположены между дермой (внутренним слоем кожи) и эпидермисом (самым верхним слоем кожи). Причин появления невусов может быть несколько:
- Наследственность. Одна из причин появления родинок в определённом месте на теле может быть заложена в ДНК человека.
- Солнечный свет и ультрафиолетовое излучение. Чрезмерное нахождение под ультрафиолетовыми лучами чревато избыточной выработкой меланина, который образует родинки.
- Гормональные изменения. В результате гормональных сбоев или всплесков (стресс, болезнь, роды и тому подобное), могут как появляться новые, так и исчезать старые родинки.
- Радиационное, рентгеновское излучение, вирусы и травмы. Все это может стать причиной перемещения пигментированных клеток к эпидермису.
Разновидность родинок[править | править код]
Родинки можно поделить на два основных вида:
- Сосудистые родинки. Такие невусы возникают из-за слишком быстрого роста капилляров крови и проявляются в виде изменения структуры сосудов кожного покрова.
- Пигментные родинки. Такие возникают из пигментных клеток из-за переизбытка меланина.
Кроме того, родинки можно поделить на врождённые и приобретённые.
Врождённые невусы по размеру бывают:
- крупными и даже гигантскими — более 10 мм в диаметре;
- средними — до 10 мм в диаметре;
- мелкими — 0,5—1,5 мм в диаметре.
Наиболее опасными являются средние и крупные родинки, поскольку вероятность их преобразования в опухоль достаточно высока. Особенную опасность представляют собой злокачественные опухоли, которые приводят к росту патологических тканей и поражению различных функций органов и систем организма человека, что без лечения может привести к смерти.
Приобретённые невусы делятся на три вида:
- внутридермальные невусы (скопление меланоцитов глубоко под кожей);
- эпидермальные (скопление меланоцитов в верхнем слое кожи);
- пограничные или смешанные (скопление меланоцитов между эпидермисом и дермой).
Висячий невус — кожный нарост с бугристой поверхностью. В зависимости от этиологии такая родинка бывает следующих видов — акрохордон (мягкая фиброма), невус, кератома, папиллома, нейрофиброма.
Различают также меланоформный невус. Родинки этого типа могут быть как врождёнными, так и приобретенными. Нередко их относят к доброкачественным опухолям. Отличаются они способностью к злокачественному перерождению. Первичный меланоформный невус характеризуется медленным развитием. Его возникновению способствуют аномалии внутриутробного развития плода и другие причины[источник не указан 905 дней].
Опасность родинок[править | править код]
Большинство родимых пятен безопасны и не требуют лечения. Можно закрыть бинтом или марлевой повязкой от солнца для снижения чувствительности.
Под действием внешних факторов (ультрафиолетовое излучение, повреждения[источник не указан 1734 дня] — травма или частое натирание) есть некоторая вероятность перерождения родинки в меланому — одну из самых опасных злокачественных опухолей человека.
Если родинка располагается в том месте, где может часто травмироваться (например, родинки на подошвах ног, ладонях, на шее под воротником или на талии), тогда желательно удалить её, предварительно проконсультировавшись с врачом.
Способы удаления родинок[править | править код]
- с помощью лазера;
- ляписным карандашом или раствором нитрата серебра;
- с помощью электрического тока;
- криотерапия;
- радиохирургическим и хирургическим способом
- Пигмент (органический)
Примечания[править | править код]
Литература[править | править код]
- Новикова З. И. Опасные родинки. — М.: Эксмо, 2013. — 160 с. — 7000 экз. — ISBN 978-5-699-64977-8.
Ссылки[править | править код]
- Многообразие невусов Фото и описания типов невусов
Источник
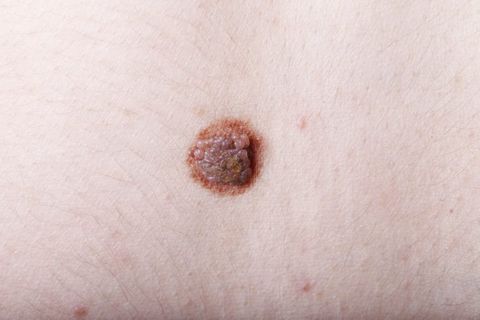
Невус (родинка, родимое пятно) – это доброкачественное опухолевидное новообразование, состоящее из меланоцитов (пигментных клеток). Он имеет яркую окраску – коричневую, черную, красную или фиолетовую и может быть плоским или возвышаться над кожей. Невусы бывают врожденными и приобретенными. И те, и другие наблюдаются у более чем 90% людей. В среднем у человека около 20 невусов на теле, однако это количество может колебаться от 3 до 100.
Болезнь невус или нет? Сами по себе родинки не опасны и не причиняют никакого вреда здоровью. Их следует удалять лишь в том случае, если они доставляют эстетические или физические неудобства или расположены в местах, где их легко повредить механическим воздействием (например, трением об одежду). Однако невусы способны перерождаться в меланому (рак кожи) – злокачественное новообразование. Поэтому при наличии «подозрительных» родинок рекомендуется регулярно наблюдаться у дерматолога, а при признаках их перерождения в меланому незамедлительно обращаться к врачу.
Виды невусов и причины появления
Невус – узелок с обычно гладкой поверхностью. Некоторые родинки имеют ороговевшую или бородавчатую поверхность. Внутри таких образований могут расти волоски.
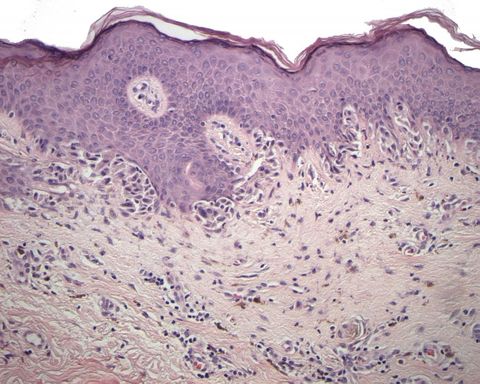
Невусы образуются из пигментных клеток, находящихся между двумя слоями кожи: эпидермисом и дермой. Меланоциты вырабатывают пигмент (меланин) под воздействием ультрафиолетовых лучей. Этим объясняется возникновение загара после длительного нахождения на солнце. Невусы появляются при размножении меланоцитов в слоях кожи.
Родинки могут быть:
- Врожденными – закладываются еще во внутриутробный период.
- Приобретенными – возникают под воздействием провоцирующих факторов.
Причины появления родинок во внутриутробный период:
- Наследственную предрасположенность «склонность» к образованию родинок способна передаваться генетически.
- Нарушения нормального течения беременности – токсикоз, угрозу прерывания.
- Аллергические реакции матери.
- Токсическое воздействие.
- Наличие у беременной патологий мочевыделительной системы.
- Лучевое облучение матери.
- Злоупотребление женщиной спиртными напитками (не только во время, но и до беременности).
- Прием гормональных препаратов до зачатия.
К провоцирующим факторам, повышающим вероятность появления приобретенных родинок, относятся:
- Ультрафиолетовое излучение.
- Гормональные нарушения.
- Травмы участка кожи.
- Вирусные и бактериальные инфекции.
- Воздействие радиации или рентгеновских лучей.
Справка! Так как возникновению невусов способствует изменение гормонального фона, новые родинки часто появляются в период полового созревания, во время беременности и менопаузы.
Существует теория, согласно которой все невусы являются врожденными, однако при появлении ребенка на свет они невидимы и проявляются позднее, в течение жизни. Действительно, всего 4-10% детей рождаются с невусами. В 90% случаев это мелкие родинки (менее 4 мм). 8% невусов у новорожденных – средних размеров, а с гигантскими появляются на свет всего 2% детей. Активно появляться они начинают после 5 лет жизни. К 15-16 годам у большинства подростков есть невусы. С возрастом количество родинок уменьшается. После 80 лет примерно у половины людей невусы на теле исчезают совсем.
Родинки классифицируются по размеру (диаметру):
- Мелкие – до 1,5 мм.
- Средние – до 10 мм.
- Крупные – более 10 мм.
- Гигантские – полностью охватывают какую-то часть тела.
Склонность к перерождению в меланому имеют, как правило, средние и крупные родинки.
Также врожденные невусы подразделяются на виды в зависимости от расположения:
- Эпидермальные – меланоциты скапливаются в верхнем слое кожи, эпидермисе.
- Внутридермальные – находятся в глубоких слоях кожи.
- Пограничные – расположены между эпидермисом и дермой.
В меланому способны перерождаться не все невусы кожи. Поэтому их делят на:
- Меланомоопасные.
- Меланомонеопасные.
К меланомоопасным относят:
- Пограничный пигментный невус – плоский узелок с гладкой сухой поверхностью, без наличия в нем волосков. Чаще всего достигает 1 см в диаметре, однако его диаметр может колебаться от нескольких миллиметров до нескольких сантиметров. Пограничные невусы имеют разную окраску – от светло-коричневого до черного.
- Невус Ота – одно крупное пигментное пятно (или множественные, сливающиеся воедино) сине-черного цвета, обычно располагается на лице.
- Гигантский пигментный невус – относится к врожденным, растет вместе с ребенком и способен достигать в диаметре 10-40 см, имеет серую или черную окраску и неровную поверхность (может быть покрыт трещинами), в нем часто наблюдаются волоски.
- Невус Дюбрея – плоский, 2-6 см в диаметре, имеет неровные края и неравномерную серо-коричнево-синюю окраску и визуально напоминает географическую карту, поверхность может быть покрыта узелками и бляшками.
- Синий невус – новообразование с четкими границами, имеющее вид полусферы. Его диаметр редко превышает 1 см. Имеет голубую или синюю, иногда коричневую окраску. Поверхность мягкая, лишена волос.
- Диспластический невус – имеет размытые неровные границы, неравномерную окраску (смесь светло- и темно-коричневых оттенков), поверхность покрыта пятнами или узелками, в диаметре обычно превышает 6 мм.
Справка! Прилагательное «меланомоопасный» не означает, что доброкачественное образование обязательно станет злокачественным. Это говорит лишь о том, что у вышеперечисленных родинок есть такая способность. Если у вас есть меланомоопасный невус на лице или теле, за ним необходимо пристально наблюдать и обращаться к врачу при малейших подозрениях на начало перерождения.
Меланомонеопасными являются такие невусы, как:
- Внутридермальный меланоцитарный – наиболее распространенный вид родинки, представляет собой небольшое мягкое округлое коричневое образование, способен возникнуть на любом участке тела.
- Папилломатозный – напоминает папиллому, имеет несимметричную форму, чуть возвышается над поверхностью кожного покрова, может менять размеры в течение жизни (увеличиваться или уменьшаться), располагается на теле, лице или волосистой части головы.
- Фиброэпителиальный – мягкое новообразование на ножке, достигает до 15 мм в диаметре, имеет телесную, коричневую, черную, розовую или фиолетовую окраску, внутри родинки растут волоски.
- Монгольское пятно – врожденное плоское образование, имеющее синеватую окраску, в диаметре может достигать нескольких сантиметров (иногда десятков сантиметров), чаще всего располагается на ягодицах или в области крестца, обычно проходит само собой к 5-13 годам.
Признаки перерождения невуса в меланому
Симптомами озлокачествления невуса являются:
- Изменение цвета (снижение или повышение пигментации).
- Уплотнение родинки.
- Разрастание новообразования – в диаметре или в высоту.
- Покраснение.
- Наличие на родинке язв.
- Кровотечения из невуса.
- Возникновение вокруг родинки или родимого пятна черных точек.
- Выпадение из невуса волос.
- Ощущение тепла, зуда или жжения в области новообразования.
- Увеличение регионарных лимфатических узлов.
При наличии таких признаков следует незамедлительно обратиться к дерматологу и онкологу.
Причины перерождения невуса в меланому
Спровоцировать озлокачествление новообразования могут:
- Травмы (ушибы, порезы и пр.).
- Некачественное и неполное удаление невуса.
- Воздействие ультрафиолетового или радиоактивного излучения.
Диагностика
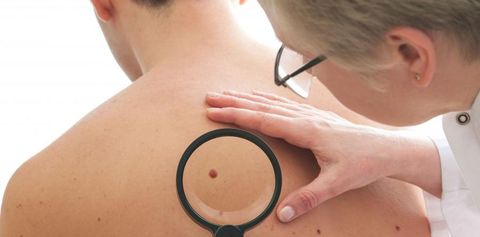
В комплекс диагностических мероприятий входят:
- Осмотр дерматолога/онколога.
- Дерматоскопия – микроскопическое исследование.
- УЗИ новообразования – для оценки глубины прорастания невуса в слои кожи.
Справка! Биопсия «живой» родинки не осуществляется, так как вследствие этой процедуры невус травмируется, а механическое повреждение способно спровоцировать перерождение в меланому. Поэтому гистологическое исследование проводят после удаления новообразования.
Лечение
Лечение невусов в основном хирургическое. Удалить новообразование можно с помощью:
- Обычного хирургического вмешательства.
- Лазера.
- Электрокоагуляции.
- Радионожа.
- Криодеструкции.
Метод устранения потенциально опасного невуса выбирается врачом в зависимости от характера новообразования, его величины, расположения, состояния организма пациента.
Источник
