Онкоцитарная папиллома шнейдера лечение

Переходно-клеточная папиллома (син. грибовидная папиллома Шнейдера)—доброкачественная, экзофитно растущая опухоль, которая возникает из зоны мембраны Шнейдера и образует листовидный фиброваскулярный выступ, покрытый высоким реснитчатым, призматическим или переходным эпителием. Такая форма часто возникает у 20—40-летних лиц и составляет половину и более наблюдений от всех находок папиллом верхней части респираторного тракта. Она появляется преимущественно на перегородке носа, в то время как боковые стенки и околоносовые пазухи поражаются очень редко. Двустороннее поражение встречается редко. Макроскопически опухоль выглядит как полип вида цветной капусты или бородавки, растущий на носовой перегородке и имеющий плотную консистенцию, тонкую ножку и серо-розовый цвет. В отличие от вышеописанного инвертированного типа, эта папиллома не малигнизируется. Рецидивы наблюдаются редко.
Под микроскопом многочисленные экзофитно растущие и ветвящиеся выступы фиброваскулярной ткани покрыты 5—30 слоями эпителия, который по строению сходен с выстилкой в инвертированной папилломе (см. выше). В нем преобладают клетки промежуточного типа, изредка встречаются высокие призматические, реснитчатые эпителиоциты и клетки, секретирующие слизь, которые лежат поодиночке или мелкими группами. В зонах утолщенного эпителия попадаются единичные мелкие кисты, наполненные слизью.
Фигуры митоза можно обнаружить в базальном или парабазальном слое. Фиброваскулярная строма опухоли иногда отражает признаки хронического воспаления.
Переходно-клеточную папиллому следует дифференцировать от папиллярного плоскоклеточного рака.
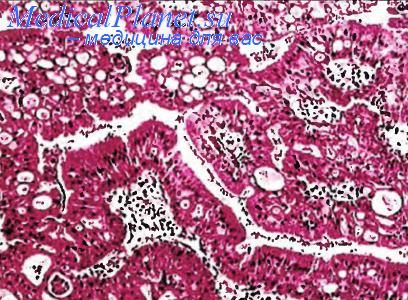
Онкоцитарная папиллома Шнейдера
Онкоцитарная папиллома Шнейдера
Онкоцитарная папиллома Шнейдера (син. онкоцитома Шнайдера) — весьма редкое доброкачественное новообразование, возникающее из зоны мембраны Шнейдера. Она локализуется на боковой стенке носа, в области верхнечелюстного синуса и клеток решетчатого лабиринта. Опухоль обладает и эндофитным, и экзофитным типом роста. Она формирует одиночный узел или множественные полиповидные узлы, располагающиеся на боковой стенке полости носа или в околоносовых пазухах. Онкоцитома Шнейдера часто рецидивирует. Около 1/4 всех таких опухолей превращаются или в инвазивный плоскоклеточный рак, или в мукоэпидермоидный рак, или в низкодифференцированный рак. Под микроскопом паренхима опухоли образована компактными комплексами и тяжами из крупных клеток кубической формы с обильной эозинофильной и мелкозернистой цитоплазмой. Ядра этих клеток имеют круглую или овальную форму и богаты хроматином. Ядерный полиморфизм минимальный, фигуры митоза редки. Как и в онкоцитах других онкоцитом, указанные клетки отличаются обилием митохондрий, часть которых набухает с одновременным повреждением крист. Среди компактных участков могут встречаться тубулярные и папиллярные структуры. Фиброзная строма опухоли скудная и может иметь признаки незначительной клеточной инфильтрации.
Онкоцитарную папиллому Шнейдера нужно дифференцировать от риноспородиоза, низкодифференцированной аденокарциномы и аденокарциномы кишечного типа.
– Читать далее “Рак носа. Плоскоклеточный рак носа. Синоназальная низкодифференцированная карцинома носа.”
Оглавление темы “Опухоли яичек и носа.”:
1. Сперматоцитарная семинома. Эмбриональный рак яичек.
2. Опухоль желточного мешка. Хориокарцннома. Тератомы мужских половых органов.
3. Герминативные опухоли яичек. Гонадобластома яичек. Опухоли из клеток полового тяжа и стромы яичек.
4. Опухоль яичек из клеток Сертоли. Опухоль яичек из клеток Лейдига.
5. Опухоли из клеток гранулезы и стромы яичек. Аденоматоидная опухоль яичек.
6. Злокачественная мезотелиома мужских половых органов. Новообразования полового члена.
7. Опухоли носа. Папиллома носа. Полип носа.
8. Гамартома носа. Инвертированная переходно-клеточная папиллома.
9. Переходно-клеточная папиллома носа. Онкоцитарная папиллома Шнейдера.
10. Интратубулярные герминативные новообразования яичек. Семинома. Типичная семинома.
Источник
Переходно-клеточная папиллома (син. грибовидная папиллома Шнейдера)—доброкачественная, экзофитно растущая опухоль, которая возникает из зоны мембраны Шнейдера и образует листовидный фиброваскулярный выступ, покрытый высоким реснитчатым, призматическим или переходным эпителием.

Такая форма часто возникает у 20—40-летних лиц и составляет половину и более наблюдений от всех находок папиллом верхней части респираторного тракта. Она появляется преимущественно на перегородке носа, в то время как боковые стенки и околоносовые пазухи поражаются очень редко.
Двустороннее поражение встречается редко. Макроскопически опухоль выглядит как полип вида цветной капусты или бородавки, растущий на носовой перегородке и имеющий плотную консистенцию, тонкую ножку и серо-розовый цвет.
В отличие от вышеописанного инвертированного типа, эта папиллома не малигнизируется. Рецидивы наблюдаются редко. Под микроскопом многочисленные экзофитно растущие и ветвящиеся выступы фиброваскулярной ткани покрыты 5—30 слоями эпителия, который по строению сходен с выстилкой в инвертированной папилломе.
При малигнизации, прежде всего, происходит гиперплазия базальных клеток. Они приобретают удлиненную форму, вытесняют выше лежащие клетки и усиленно делятся митозом.

Затем в поверхностной зоне появляются очаги дисплазии. Возрастают стратификация (многослойность эпителия), полиморфизм и митотическая активность эпителиоцитов.
В нем преобладают клетки промежуточного типа, изредка встречаются высокие призматические, реснитчатые эпителиоциты и клетки, секретирующие слизь, которые лежат поодиночке или мелкими группами.
В зонах утолщенного эпителия попадаются единичные мелкие кисты, наполненные слизью. Фигуры митоза можно обнаружить в базальном или парабазальном слое. Фиброваскулярная строма опухоли иногда отражает признаки хронического воспаления.
Переходно-клеточную папиллому следует дифференцировать от папиллярного плоскоклеточного рака.
Онкоцитарная папиллома Шнейдера
Онкоцитарная папиллома Шнейдера (син. онкоцитома Шнайдера) — весьма редкое доброкачественное новообразование, возникающее из зоны мембраны Шнейдера.

Она локализуется на боковой стенке носа, в области верхнечелюстного синуса и клеток решетчатого лабиринта. Опухоль обладает и эндофитным, и экзофитным типом роста.
Она формирует одиночный узел или множественные полиповидные узлы, располагающиеся на боковой стенке полости носа или в околоносовых пазухах.
Данная папиллома часто рецидивирует. Около 1/4 всех таких опухолей превращаются или в инвазивный плоскоклеточный рак, или в мукоэпидермоидный рак, или в низкодифференцированный рак.
Под микроскопом паренхима опухоли образована компактными комплексами и тяжами из крупных клеток кубической формы с обильной эозинофильной и мелкозернистой цитоплазмой. Ядра этих клеток имеют круглую или овальную форму и богаты хроматином.
Ядерный полиморфизм минимальный, фигуры митоза редки. Как и в онкоцитах других онкоцитом, указанные клетки отличаются обилием митохондрий, часть которых набухает с одновременным повреждением крист. Среди компактных участков могут встречаться тубулярные и папиллярные структуры.

Фиброзная строма опухоли скудная и может иметь признаки незначительной клеточной инфильтрации. Онкоцитарную папиллому Шнейдера нужно дифференцировать от риноспородиоза, низкодифференцированной аденокарциномы и аденокарциномы кишечного типа.
Оцените статью!
[Total: 1 Average: 5]
Источник
Инвертированная переходно-клеточная папиллома (син.: папиллома Шнейдера, эпителиальная папиллома, сосочковая фиброэпителиома, папиллярный синусит, цилиндроклеточная папиллома, папиллома из респираторного эпителия) — редкая, но характерная для полости носа и его синусов доброкачественная опухоль, составляющая около 0,5 % от находок всех новообразований носа. Она чаще встречается у мужчин, преимущественно на пятом-шестом десятилетии жизни. Обычно односторонняя, эта опухоль бывает одиночной и множественной. Как правило, она возникает на боковой стенке полости носа, а также в околоносовых пазухах: гайморовой полости, решетчатом лабиринте, изредка в лобной и основной пазухах. При сочетанном поражении локализацию первичного узла установить практически невозможно. Из полости носа опухоль может врастать в околоносовую пазуху и наоборот. Пациенты обычно жалуются на заложенность носа, выделения, носовые кровотечения, боль в области лицевого нерва. Иногда в зоне опухолевого роста происходит разрушение костной ткани. Чаше всего страдают стенки гайморовой пазухи. Но опухоль может расти и в других направлениях, разрушая стенку неба, стенки глазницы или кости основания черепа. Рецидивы опухоли могут возникать через 5—10 лет. Примерно у 5% больных инвертированная переходно-клеточная папиллома способна превращаться в рак после долголетнего доброкачественного течения. Метастазы не наблюдаются.
Макроскопически мягкая, со складками, опухоль имеет дольчатое, сосочковое строение, шероховатую поверхность. Цвет ее ткани варьирует от розового до желто-красного. Инвертированная переходно-клеточная папиллома рецидивирует в 75 % случаев, если проведена локальная эксцизия. Для оптимального лечения при локализации опухоли на боковой стенке носовой полости рекомендуется боковая ринотомия и срединная резекция верхней челюсти. Если такая папиллома малигнизируется, то ее клиническое течение становится более агрессивным.
Под микросколом поверхность опухоли неровная из-за множества глубоких щелей и складок. Они покрыты толстым слоем эпителия, напоминаюшего выстилку мочевыводяших путей. В нем можно различить три зоны. Сравнительно узкая базальная зона состоит из мелких и темных клеток. Большинство из них имеют слегка вытянутую форму и своей длинной осью лежат перпендикулярно к слабо развитой базальной мембране. Подлежащая соединительная ткань местами вдается в эпителий, образуя сосочки, богатые капиллярами. Промежуточная зона представлена крупными светлыми клетками, образующими много слоев. Их ядра обладают круглой или слегка неправильной формой, а прилегающий к ядру участок цитоплазмы кажется оптически пустым. Чем ближе к поверхности, тем крупнее и светлее эпителиоциты и тем лучше выявляются межклеточные границы. Наконец, самая узкая и не везде выраженная зона состоит из уплощенных клеток с оксифильной цитоплазмой и гиперхромными ядрами. Кроме того, эпителий папилломы образует множество выростов в подлежащую соединительную ткань. Эпителиальные пласты в некоторых участках опухоли окаймлены призматическим эпителием или имеют в центре просвет, ограниченный призматическими клетками, секретирующими слизь. Микрокисты с небольшим количеством муцина или нейтрофилов могут быть разбросаны по всему неопластическому эпителию. Фигур митоза мало, и они встречаются в базальной зоне опухолевого эпителия. Ядерный полиморфизм наблюдается приблизительно в 10 % случаев. Фиброзная строма может быть отечной, рыхлой, богатой капиллярами и незначительно инфильтрированной лимфоцитами и плазматическими клетками. Иногда встречаются лимфоидные фолликулы. Нормальных желез в строме нет.
При малигнизации, прежде всего, происходит гиперплазия базальных клеток. Они приобретают удлиненную форму, вытесняют выше лежащие клетки и усиленно делятся митозом. Затем в поверхностной зоне появляются очаги дисплазии. Возрастают стратификация (многослойность эпителия), полиморфизм и митотическая активность эпителиоцитов. Когда весь эпителиальный пластзамещается полиморфными и атипичными клетками, речь идет о карциноме in situ. Последняя может иметь веретеноклеточный характер или, при очень резко выраженном полиморфизме и появлении отдельных одноядерных гигантских клеток, бовеноидный характер. Во всех вариантах карциномы in situ базальная мембрана сохраняется на всем протяжении.
Инвертированную переходно-клеточную папиллому нужно дифференцировать от антрального хоанального полипа плоскоклеточного рака и аденокарциномы.
Источник
Папиллома в носу – это доброкачественная опухоль, которая развивается из плоского или переходного эпителия и выступает над его поверхностью в виде сосочка. Такой нарос не вызван ВПЧ, а только внешне схож с кожным проявлением вируса. Нуждается в обследовании и удалении.

Что такое и код по МКБ -10 инвертированной папилломы полости носа
Инвертированная папиллома полости носа — нечасто встречающаяся доброкачественная опухоль. Может распространиться и врасти в околоносовую пазуху. Составляет по разным данным от 0,4 до 4,7% от всех образований в данном органе. Встречается вид опухолей чаще у мужчин лет 50-60. При обследовании можно увидеть одиночный нарост или множественное семейство. Цвет колеблется от розового до багрового. Вследствие расположения воспаляется, кровоточит. Увеличивающийся размер образования мешает дыханию, перекрывает ноздри. Склонна к малигнизации.
Происходит развитие злокачественного образования. Плоскоклеточный рак наблюдается 0,2-5% от заболеваний слизистой носа.
Код по МКБ-10 интраназальной папилломы доброкачественные новообразования: классификация D14.0 среднего уха, полости носа, придаточных пазух.
Опасна ли папиллома Шнейдера
Папиллома Шнейдера (онкоцитарного типа) – редкая доброкачественная опухоль. Она вырастает из зоны мембраны Шнейдера. Бывает эндофитного и экзофитного типа. Напоминает одиночный нарост или цветную капусту серо-розового цвета. Листовидные наросты покрыты несколькими слоями онкоцитарных клеток. Наблюдаются внутренние микрокисты со слизью, нейтрофилами. Образуется на перегородке или преддверии носа.
Нуждаетесь в совете опытного врача?
Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
Задать бесплатный вопрос
Ее наблюдают у пациентов от 20 до 40 лет. Опасность в том, что часто бывают рецидивы. Примерно 1/4 образований переходят в злокачественные. Папиллому Шнейдера дифференцируют от первоначальной формы рака, особенно если происходят частые рецидивы.
Причины появления
Причина новообразования, как и для всех доброкачественных опухолей, остается невыясненной.
Факторы, способствующие появлению папиллом в носу:
- обострение ларингита и других подобных заболеваний;
- острые респираторно-вирусные инфекции;
- нехватка витаминов;
- неблагоприятная экология;
- вредные привычки – повреждение эпителия носовых ходов при ковырянии пальцами.
Чтобы избежать появления неприятных наростов, следите за своим здоровьем, избегайте всех факторов возможных заражений.

Методы диагностики
К дерматологу нужно обращаться, если появились симптомы:
- Странное плотное образование.
- Выделения из носа.
- Стали говорить гнусаво.
- Плохо дышать ноздрями.
- Храп.
- Кровоточивость.
- Боли в области лица.
Оториноларинголог осматривает слизистую оболочку и папиллому в специальном носовом зеркале. Для установления точного диагноза нужно проводить тщательный осмотр, собранный анамнез. Врач скрупулезно расспрашивает пациента в каких условиях тот живет, что предшествовало болезни, чем и когда болел.
Прослеживается связь с вредными привычками, профессии, воздействие плохой экологии.
Вестник оториноларингологии №1 за 2015 год опубликовал результаты исследования больных. Были обследованы 51 человек. Из них 42 с диагнозом инвертированная переходно-клеточная папиллома, 9 – риск образования рака. В таблице сравнивается частота клинических проявлений при разных болезнях.
| Клинические проявления, признаки | Инвертированная папиллома, % | Рак полости носа, % |
| Затруднение носового дыхания | 50 | 50,4 |
| Выделения гнойные или кровянистые из одной половинки носа | 10,8 | 21,9 |
| Носовые кровотечения, гной | – | 23,5 |
| Нарушение обоняния | 21,7 | 30,6 |
| Ощущение инородного тела | 7,2 | 20,5 |
Дерматолог направляет на анализы. При проведении исследования тканей новообразования важно выяснить, нет ли злокачественных клеток.
Методы диагностики:
- рентгенография;
- риноскопия;
- КТ;
- МРТ;
- гистологическое исследование.
Биопсия позволяет отличить новообразование от начальной формы плоскоклеточного рака.

Особенности хирургического удаления
При лечении инвертированных переходно-клеточных папиллом в носу используются методы:
- Эндоскопическое хирургическое вмешательство.
- Лазерный луч. Дает возможность точно и эффективно удалить пораженные клетки. Используют метод при папилломатозе. Результатом вмешательства будет отсутствие рубцов. Рана быстро заживает. Процесс проходит безболезненно.
- Сургитрон или радионож. Аппарат, который применяют в радиоволновой хирургии. Удаление ножом не травмирует кожу, не оставляет рубцы, проходит быстро, безболезненно.
Использование методов зависит от локализации образования.
Уход за раной после удаления опухоли
Уход за раной от папилломы в полости носа зависит от того, каким методом она была удалена. После операции радионожем, смазывают специальной мазью. Для промывания используют мыльный раствор.
Использования лазера способствует образованию на ране корочки, которая впоследствии отпадет. После операции обрабатывают специальными мазями. Если удалить раньше времени, то останутся некрасивые шрамы.
Независимо от метода, важно использовать при лечении витамины, проводить противовирусную терапию, повышать иммунитет, чтобы избежать возможных последствий.
Меры предосторожности и возможные осложнения
После удаления папиллом в носу могут возникнуть неприятные, болевые ощущения. Если что-то беспокоит – обратитесь к врачу. Многое из того, что возникает после операции, со временем исчезнет. После операции лазерным лучом, пациент может испытывать дискомфорт в области раны: непонятный зуд, жжение, болевые ощущения. Возникает кровотечение, если больной принимает препараты, которые снижают свертываемость крови. Об этом надо сообщить доктору до операции. Возможна аллергическая реакция на анестезию. Бывают редкие осложнения, но не стоит оттягивать визит к ЛОР-врачу за помощью. Лучше удалять образования в специализированных клиниках или в народными средствами, но после консультации с врачом.
Статья прошла проверку редакцией сайта
Источник
Инвертированная папиллома (ИП) полости носа относится к доброкачественным опухолям – гистологически характеризуется инвагинацией покровного эпителия в подлежащую строму. Этиология ИП по настоящее время остается неизвестной. В числе причин возникновения ИП, отдаются предпочтение аллергии, хроническим синуситам и вирусным инфекциям (табл. 1). Инвертированная папиллома относится к доброкачественным опухолям и составляет, по данным литературы, до 0. 5 % от всех опухолей полости носа.
Инвертированная папиллома встречается преимущественно у мужчин в возрасте 50 – 60 лет. Соотношение мужчин и женщин составляет в среднем 5: 1.
Опухоль обладает локальной агрессивностью, что проявляется местнодеструирующим ростом. При своем распространении она способна разрушать мягкие ткани и костные стенки, прорастать в околоносовые пазухи и за их пределы. Локализуется инвертированная папиллома на латеральной стенке полости носа в области средней носовой раковины и прилежащих синусах (верхнечелюстные и клетки решетчатого лабиринта). Чаще наблюдается сочетанное поражение полости носа и указанных пазух, реже поражаются клиновидные и лобные синусы. Изолированное поражение пазух – явление редкое. Для инвертированной папилломы характерна высокая склонность к рецидивам (в 3 – 19 % случаев) и озлокачествлению (до 5 %).
Диагностика инвертированных папиллом осуществляется на основании клинических данных, передней риноскопии, рентгенографии, компьютерной и магнитно-резонансной томографии, гистологического исследования.
Одним из наиболее частых и ранних признаков инвертированной папилломы является затруднение носового дыхания, вплоть до полного его отсутствия с одной стороны. Другими признаками новообразования являются: наличие отделяемого из полости носа, периодически возникающие носовые кровотечения из одной половины полости носа, нарушение обоняния, боль в области лица на стороне поражения, ощущение наличия инородного тела в полости носа, слезотечение, гнусавость, изменение формы наружного носа в результате разрастания опухоли.
При риноскопии в этом случае папиллома в преддверии носа представляет собой мелкобугристое, грибовидное образование красновато-розового цвета, поверхность, которой напоминает цветную капусту (рис. 1).
Рис. 1. Риноскопическая картина гистологически подтвержденной папилломы ИП: красная мягкотканая масса (ИП) заполняет верхние отделы левой ПН.
Клиническая особенность ИП, а также соотношение пораженных анатомических структур с передним отделом основания черепа (ПООЧ), в частности lamina cribrosa (LC) (рис. 2) , имеют существенное значение в патогенезе и лечения данной патологии. Оценка степени поражения особенно анатомически уязвимой LC (даже при отсутствии признаков её деструкции), включающий обонятельный тракт (область возможного развития «опухолевого поля»), может служить одним из патогномоничных признаков в выборе оптимального метода лечения больных распространенной ИП.
Из диагностических методов исследований при этом наиболее информативными являются КТ и МРТ (рис. 3, 4 ).
Основным методом лечения является хирургический.
Несмотря на применение различных методов хирургического воздействия, в частности, эндоскопических операций и некоторых операций, с применением наружного подхода (латеральная ринотомия, операция по Денкеру или Колдуэллу-Люку), частота рецидива ИП высока, и независимо от методов лечения остается почти на одинаковом уровне.
Частота рецидивов ИП в зависимости от методики хирургического воздействия
- Первичное трансназальное удаление – 50-80%.
- Эндоскопическое удаление, лазерное испарение – 3 – 18%.
- Операция с применением наружных подходов (латеральная ринотомия с медиальной максиллэктомией и/или с «en-bloc» резекцией латеральной стенки ПН, операция по Колдуэллу-Люку и Денкеру) – 12-19%.
льства).
Статья добавлена 24 апреля 2016 г.
Источник
