Меланома на пальце может быть меланома


Меланома (от греческого melanos — черный) — это злокачественная опухоль, происходящая из меланоцитов. Это осоые клетки, которые преимущественно локализуются в дерме и синтезируют пигмент меланин. Его количество определяет цвет кожи.
Больше всего таких клеток содержится в пигментных невусах, в народе называемыми родинками. Однако определенное количество меланоцитов имеется в слизистых оболочках внутренних и наружных органов, а также в глазном яблоке. Соответственно, опухоль может развиваться в любом из них.
Почему развивается меланома
Ответа на вопрос, почему происходит злокачественная трансформация меланоцитов и развивается меланома, нет. Однако установлены факторы риска, при наличии которых вероятность развития опухоли увеличивается:
- 1-2 фототип кожи – это люди со светлой кожей, светлыми или рыжими волосами.
- Частые солнечные ожоги, особенно в детском и юношеском возрасте.
- Длительное пребывание на солнце.
- Наличие меланомы у близких родственников.
- Наличие более 100 родинок на теле, либо большое количество родимых пятен (50) у людей младше 20 лет.
- Меланоз Дюбрея.
- Генетическая предрасположенность.
- Гормональные перестройки – половое созревание, климакс.
Большое значение имеет травматизация родинок, в ряде случаев для того чтобы развилась меланома, достаточно травмировать пигментный невус 1–2 раза. Нужно иметь ввиду, что травматизация может носить хронический характер. Например, родимые пятна часто травмируются одеждой при расположении на шее, в паховых складках, на туловище.
Как проявляется меланома
Симптомы меланомы очень разнообразны. Она может иметь разные размеры, форму, цвет и поверхность. Размеры варьируют от 1–2 мм до нескольких сантиметров, форма может быть самой различной. Что касается цвета, то здесь тоже имеются варианты. Чаще всего меланома черная, но может быть коричневой, фиолетовой или даже розовой. Нередки случаи, когда в одном новообразовании сочетается сразу несколько цветов.
Поверхность меланомы может быть неизмененной, но со временем она может изъязвляться, кровоточить или мокнуть. На начальной стадии характерен симптом лаковой кожи, когда на опухоли отсутствует кожный рисунок.
С точки зрения клинических проявлений выделяют следующие формы меланомы:
- Поверхностно-распространяющаяся меланома. Сначала она выглядит как коричневое или черное пятно или бляшка, если она и возвышается над поверхностью кожи, то незначительно. В таком состоянии она может находиться до 7 лет. При прогрессировании она утолщается и превращается в узел, при этом может изменяться ее окрас
- Узловая меланома. Имеет форму узла, полипа или гриба, синекрасного или черного цвета. Постепенно его поверхность изъязвляется и начинает кровоточить.
- Лентиго-меланома. Является результатом злокачественного перерождения меланоза Дюррея. Длительное время (до 20 лет) она существует в виде пятна или бляшки, а затем начинается ее вертикальный рост. При этом, очаг принимает неправильную форму и неравномерное окрашивание.
- Акральная меланома. Она развивается на пальцах руки или ног в ногтевом ложе и имеет вид темного пятна под ногтем.
Стадии
- 0 стадия, или меланома in situ – имеется дисплазия или неизвазивное поражение злокачественными клетками.
- 1 стадия – толщина меланомы составляет не более 1 мм, или до 2 мм но без изъязвления поверхности.
- Вторая стадия выставляется, если толщина изъязвленной опухоли более составляет более 2 мм, или менее 2 мм при отсутствии изъязвления ее поверхности.
- 3 стадия выставляется если меланома дает метастазы в регионарные лимфатические узлы.
- 4 стадия – любая меланома с метастазами во внутренние органы.
Как диагностируется меланома
Несмотря на то, что меланома, как правило, располагается на кожных покровах и доступна осмотру, поставить диагноз на начальных стадиях не всегда представляется возможным. Большое значение уделяется самоосмотру кожных покровов, при этом особое внимание необходимо уделить невусам. Заподозрить злокачественное новообразование можно по следующим признакам:
- Асимметричность.
- Неровность и нечеткость края родинки.
- Неравномерность окраски.
- Диаметр родинки более 6 мм.
- Наличие ряда характерных изменений невуса: изменение пигментации (усиление или наоборот, ослабление), изменение кожного рисунка (гладкость поверхности невуса или наоборот, ее шелушение или изъязвление), появление покраснения вокруг родинки, зуд, чувство жжения или покалывания. Сюда же относится и исчезновение родимого пятна.
При наличии этих признаков рекомендуется обратиться к дерматологу. Он проведет физикальный осмотр с помощью дерматоскопии (изучит новообразование под 10–40 кратным увеличением) и когерентной томографии.
Во время приема осматривается кожа всего тела, в том числе голова и кожа подошв стоп. Это необходимо, поскольку есть риск первично-множественных синхронных опухолей, которые диагностируются у 5–10% больных. Причем, это может быть как вторая меланома, так и рак кожи.
Если на поверхности новообразования есть язвы, можно взять мазки-отпечатки и провести цитологическое исследование. Оно позволит поставить диагноз до операции и сразу спланировать радикальное удаление опухоли.
При поиске метастазов выполняется следующее обследование:
- Рентген органов грудной клетки.
- УЗИ.
- Если есть данные за поражения скелета, проводят рентген костей или остеосцинтиграфию.
- Если есть неврологическая симптоматика, выполняют КТ или МРТ.
При увеличении регионарных лимфатических узлов, проводят их пункцию под контролем УЗИ. Данная процедура позволит обнаружить регионарные метастазы.
Если вышеперечисленными методами невозможно подтвердить или опровергнуть диагноз, допускается проведение эксцизионной биопсии с отступом 0,5 см в пределах здоровых тканей с последующим срочным гистологическим исследованием. При подтверждении диагноза, немедленно выполняют радикальную операцию.
Лечение меланомы
Выбор тактики лечения определяется стадией заболевания. При 1–3 стадии основным методом является хирургическая операция, которая по показаниям может дополняться химиотерапией. При 4 распространенных стадиях показана иммунотерапия с учетом молекулярного профиля опухоли. Если такое лечение невозможно, проводят химиотерапию.
Лечение 1–2 стадии
Основным моментом при лечении 1–2 стадии меланомы является радикальное хирургическое удаление опухоли. Ее обязательно удаляют в пределах здоровых тканей, причем величина отступа определяется данными морфологического исследования:
- При меланоме in situ отступают 0.5 см.
- Если по данным гистологического исследования опухоль более 2 мм, рекомендуют отступать от ее края не менее, чем на 1 см.
- При толщине меланомы более 2 мм, отступ должен составлять не менее 2 см.
Допускается уменьшение отступа при удалении меланомы на пальцах рук, чтобы сохранить их функциональность. Если использовалась эксцизионная биопсия, и диагноз был подтвержден, проводят иссечение рубца с вышеуказанными отступами в сроки 4–8 недель.
Рутинное профилактическое удаление регионарных лимфатических узлов или их облучение не показано. Вместо этого проводят биопсию сторожевого ЛУ. Только если ее результаты положительны, проводят лимфаденэктомию.
Лечение распространенных форм заболевания
Лечение больных с распространенными формами меланомы будут зависеть от возможности хирургического удаления опухоли.
Если меланома находится в резектабельном состоянии, рекомендуют ее радикальное удаление с выполнением регионарной лимфаденэктомии. Если при биопсии сторожевого узла были обнаружены метастазы, проводят полное удаление лимфатических узлов подмышечной области с максимально полным удалением жировой клетчатки, в которых эти узлы располагались.
После операции пациенту предлагают проведение иммунотерапии и лучевой терапии на зону регионарного метастазирования. ЛТ снижает вероятность регионарного рецидива у больных с факторами высокого риска:
- Поражение 4 и более ЛУ.
- Если метастаз вышел за пределы капсулы ЛУ.
Облучение проводят в режиме фракционирования в суммарной очаговой дозе 48Гр.
Пациентам с высокими и промежуточными рисками прогрессирования меланомы предлагают проведение адъювантной (послеоперационной) иммунотерапии. В группу риска входят больные со следующими характеристиками меланомы:
- Толщина опухоли от 2 до 4 мм с изъязвленной поверхностью новообразования.
- Толщина опухоли более 4 мм с любой поверхностью.
В рамках адъювантной иммунотерапии применяют препараты рекомбинантного интерферона и блокаторы рецептора CTLA4 (ипилимумаб). Данное лечение увеличивает медиану безрецидивной выживаемости и общей продолжительности жизни. Адъювантная иммунотерапия начинается не позднее 9 недель после операции и продолжается до 12 месяцев.

Лечение нерезектабельной и метастатической меланомы
Лечение нерезектабельных и метастатических форм меланомы определяется молекулярно-генетическими особенностями опухоли. Первоочередное значение имеет наличие мутации в гене BRAF. Если результат теста отрицательный (мутации нет), проводят исследование на мутацию в гене CKIT.
Лечение меланомы при наличии мутации BRAF
В рамках терапии первой линии используется один из следующих методов лечения:
- Монотерапия ингибиторами
- Монотерапия анти-
- Комбинированное применение ингибиторов BRAF+ антиPD
- Комбинированное применение ингибиторов BRAF+ МЕК (для пациентов со стремительным прогрессированием или большим объемом опухолевой массы).
Лечение проводят длительно, до прогрессирования или развития тяжелых осложнений, требующих отмены препаратов. Если молекулярно-генетический статус опухоли не уточнен, назначение данных препаратов не проводится, поскольку есть вероятность парадоксального ускорения и прогрессирования роста меланомы
Также данные препараты могут спровоцировать развитие рака кожи. Поэтому необходимо регулярно осматривать кожные покровы на предмет наличия подозрительных новообразований. Если таковые имеются, их подвергают хирургической обработке. Отмену лечения или уменьшение дозы препаратов при этом не проводят.
Лечение при наличии мутации CKIT
В рамках терапии первой линии, используется терапия анти-PD1 или иматиниб (ингибитор CKIT). Терапия применяется до прогрессирования или развития осложнений, требующих отмены препарата.
При прогрессировании заболевания, при наличии мутаций BRAF и CKIT, в рамках терапии второй линии используются ниволумаб или пембролизумаб. При медленном прогрессировании применяется ингибитор CTLA4 ипилимумаб. При невозможности проведения иммунотерапии используются цитостатики.
Следует отметить, что химиотерапия менее эффективна при лечении меланомы и дает больше осложнений. Поэтому ее не рекомендуют применять в рамках терапии первой линии и используют только тогда, когда все ресурсы исчерпаны или другое лечение недоступно.
Лечение при отсутствии мутаций BRAF и CKIT
При отсутствии данных мутаций, показано назначение ингибиторов PD1. Если опухоль оказалась к ним нечувствительна, или наступило прогрессирование, переходят на ингибиторы CTLA4 (ипилимумаб). В рамках терапии 3 линии применяются цитостатики.
При лечении нерезектабельной меланомы руки может быть применена гипертермическая перфузия с мелфаланом. Этот метод применяется в рамках паллиативной терапии для сохранения конечности у пациентов, не ответивших на иммунотерапию и цитостатическую терапию.
Профилактика меланомы
- Поскольку меланома часто развивается из родинок, рекомендуется проводить регулярный самоосмотр кожных покровов на предмет изменения имеющихся невусов и отслеживание возникновения новых.
- При наличии большого количества родинок, рекомендуется отказаться от загара и нахождения под прямыми солнечными лучами.
- При загаре необходимо пользоваться солнцезащитными средствами.
- Избегать попадания на незащищенную кожу прямых солнечных лучей.
Источник
24.05.2018
Многие люди, обнаружившие у себя пятнышко под ногтем, начинают искать в интернете, что же это может быть? И обнаруживается, что это может оказаться смертельное заболевание –подногтевая меланома.
В этой статье мы разберем:
- понятие подногтевой меланомы;
- шансы возникновения этого вида опухоли;
- фото симптомов с гистологическим подтверждением;
- способы, как отличить подногтевую меланому от гематомы;
- процедуры для уточнения диагноза;
- прогноз и лечение.
Подногтевая меланома – что это?
Доля меланомы среди образований кожи составляет всего 4 %. Но именно от этого злокачественного новообразования умирают 80 % пациентов с опухолями кожи [1]. В России в настоящий момент меланомой кожи заболевают около 8 717 человек в год (данные на 2012 г.) [2]. Подногтевая меланома располагается в области ногтевого ложа и выглядит, как правило, в виде полоски на ногте.
Какие шансы возникновения этого вида опухоли у жителя России?
От общего числа меланом доля этой опухоли составляет всего 2 % [3], т. е. в абсолютных значениях у 170 человек в год. На фоне общего населения страны в 146 000 000 это, на мой взгляд, очень мало. В то же время низкий показатель заболеваемости не отменяет возможности заболеть.
Для представителей других фототипов кожи, отличных от 2-го, шансы могут сильно отличаться. Представители монголоидной и негроидной рас имеют более высокий (до 40 %) шанс заболеть меланомой ногтевого ложа [4, 5].
Где чаще появляется подногтевая меланома?
Опухоль поражает чаще большие пальцы ног [3].
Как выглядит подногтевая меланома? Фото и признаки.
Все приведенные ниже картинки имеют гистологическое подтверждение, а не взяты из интернета. В квадратных скобках указан источник. Есть 2 наиболее частых признака:
Признак I
Чаще всего подногтевая меланома проявляется в виде полоски коричневого или черного цвета. Полоска начинается от ногтевого валика и заканчивается на крае ногтя. Это состояние называется продольной меланонихией. Некоторые лекарственные препараты могут приводить к появлению таких полос – ретиноиды и Доцетаксел (Таксотер) [10]. Этот признак может быть и при состояниях, не связанных с меланомой, например, при грибковом поражении ногтя, пигментном невусе ногтевого ложа.
![Подногтевой пигментный невус у мальчика 13 лет [9] Подногтевой пигментный невус у мальчика 13 лет](https://beinusov.ru/images/1img_24.05.2018.jpg)
Подногтевой пигментный невус у мальчика 13 лет [9]
![Подногтевая меланома I ст., 0,2 мм по Бреслоу [10] Подногтевая меланома I ст., 0,2 мм по Бреслоу](https://beinusov.ru/images/2img_24.05.2018.jpg)
Подногтевая меланома I ст., 0,2 мм по Бреслоу [10]
Признак II
Наиболее частым признаком этого вида меланомы является симптом Хатчинсона – переход пигментации на ногтевой валик или кончик пальца. На 7 из 8 изображений, представленных ниже, виден этот признак. В то же время нельзя однозначно утверждать, что этот симптом бывает только при меланоме. Он может наблюдаться и при прозрачной кутикуле [10].
![8 случаев подногтевых меланом in situ (начальная стадия) [6] 8 случаев подногтевых меланом in situ](https://beinusov.ru/images/3img_24.05.2018.jpg)
8 случаев подногтевых меланом in situ (начальная стадия) [6]
![Подногтевая меланома большого пальца c 4-м уровнем инвазии по Кларку, толщина по Бреслоу не указана [8] Подногтевая меланома большого пальца c 4-м уровнем инвазии по Кларку, толщина по Бреслоу не указана](https://beinusov.ru/images/4-1img_24.05.2018.jpg)
![Подногтевая меланома большого пальца c 4-м уровнем инвазии по Кларку, толщина по Бреслоу не указана [8] Подногтевая меланома большого пальца c 4-м уровнем инвазии по Кларку, толщина по Бреслоу не указана](https://beinusov.ru/images/4-2img_24.05.2018.jpg)
Подногтевая меланома большого пальца c 4-м уровнем инвазии по Кларку, толщина по Бреслоу не указана [8]
![Подногтевая меланома, толщина по Бреслоу 1,5 мм [7] Подногтевая меланома, толщина по Бреслоу 1,5 мм](https://beinusov.ru/images/5img_24.05.2018.jpg)
Подногтевая меланома, толщина по Бреслоу 1,5 мм [7]
Как отличить подногтевую меланому от всего остального?
Вот достаточно простой алгоритм.
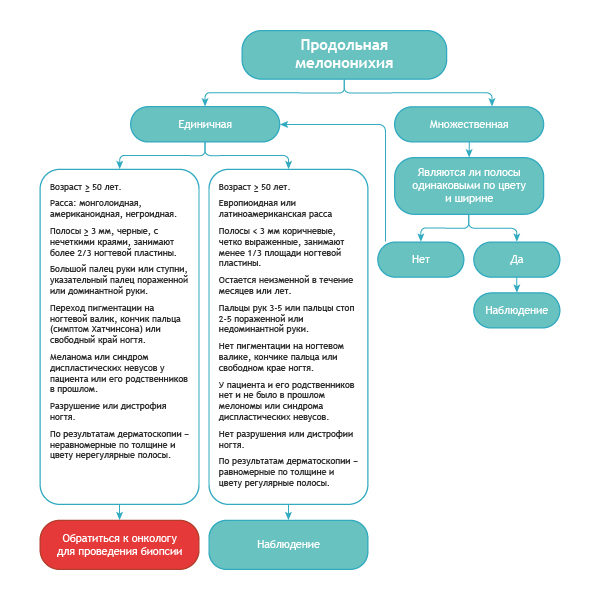
Алгоритм дифференциальной диагностики доброкачественной меланонихии и этого же состояния при меланоме [8]
Правило ABCDEF при диагностике меланомы ногтевого ложа
А (age) возраст – пик заболеваемости подногтевой меланомы приходится на возраст от 50 до 70 лет, а также обозначает расы с повышенным риском: азиаты, африканцы – на их долю приходится 1/3 всех случаев меланомы.
B (brown to black) – цвет коричневый и черный, при ширине полосы более 3 мм и расплывчатых границах.
С (change) – изменение цвета ногтевой пластины или отсутствие изменений после лечения.
D (digit) – палец как наиболее частое место поражения.
E (extension) – распространение пигментации на ногтевой валик или кончик пальца (симптом Хатчинсона).
F (Family) – у родственников или у пациента меланома в прошлом или синдром диспластических невусов. [11]
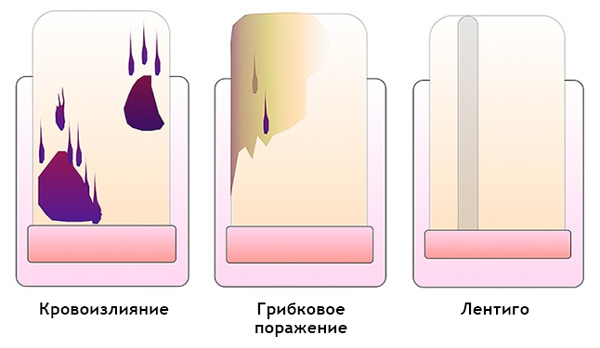
Как отличить гематому от подногтевой меланомы на дерматоскопии

Гематома: [10]
- Передвигается под ногтем вместе с его ростом. Отследить это можно, сделав фото образования на фоне линейки, расположенной продольно. Важно отметить, что гематома не всегда появляется в связи с травмой.
- Цвет от красно-синего до черно-синего.
- Не переходит на кутикулу, ногтевой валик и кончик пальца.
- Не вовлекает весь ноготь в продольном направлении.
- Может меняться в пределах нескольких недель.
- Интенсивность окрашенности снижается от центра к периферии.
- Ей может предшествовать травма.
- Мелкие кровяные точки, ориентированные по направлению к краю ногтя, при дерматоскопии
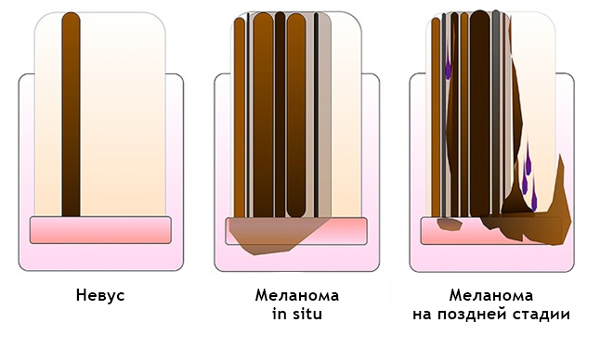
Подногтевая меланома: [12]
- Неоднородный цвет, нерегулярность полос при меланонихии.
- Треугольная форма полос.
- Распространяется на ногтевой пластине, свободном крае ногтя или кончике пальца.
- Разрушение или дистрофия ногтя.
Как устанавливается диагноз?
При подозрении на меланому ногтевого ложа есть 3 варианта развития событий:
- Наблюдение с фотофиксацией и повторными осмотрами.
- Биопсия с частичным удалением ногтевой пластины.
- Биопсия с полным удалением ногтевой пластины.
Полученный материал направляют на гистологическое исследование.
Лечение подногтевой меланомы
Как правило, речь идет об ампутации пальца. В последнее время многие исследователи склоняются к ампутации фаланги вместо всего пальца. Есть также работы, в которых показано, что величина отступа не влияет на прогноз.
Прогноз
Как и при меланомах других локализаций, прогноз напрямую зависит от результатов гистологического исследования. В то же время необходимо отметить, что прогноз при подногтевой меланоме несколько хуже, чем при расположении на остальных участках тела. Чем меньше толщина по Бреслоу, тем лучше прогноз.
Резюме
Подногтевая меланома – опухоль, достаточно трудная для ранней диагностики. Наиболее частыми признаками являются наличие полосы на ногте и переход пигментации на ногтевой валик или кончик пальца. Если вы обнаружили у себя один из этих симптомов, необходимо показаться онкологу.
P.S.: Если вы оказались на приеме у дерматолога или онколога, покажите ему ногти. Если наносите лак для ногтей, его лучше снять перед приемом.
Список литературы
- Miller AJ, Mihm MC. Melanoma. N Engl J Med. 2006; 355:51-65.
- Данные исследования Globocan 2012, Международного агентства по изучению рака (IARC): https://gco.iarc.fr/today/online-analysis-multi-bars?mode=cancer&mode_population=hdi&population=643&sex=0&cancer=29&type=0&statistic=0&prevalence=0&color_palette=default
- Kuchelmeister C, Schaumburg-Lever G, Garbe C. Acral cutaneous melanoma in caucasians: clinical features, histopathology and prognosis in 112 patients // J. Dermatol. – 2000
- Takematsu H, Obata M, Tomita Y. Subungual melanoma. A clinicopathologic study of 16 Japanese cases // Cancer. – 1985
- Wu XC, Eide MJ, King J. Racial and ethnic variations in incidence and survival of cutaneous melanoma in the United States, 1999–2006 // J. Am. Acad. Dermatol. – 2011.
- Jae Ho Lee, Ji-Hye Park, Jong Hee Lee, Dong-Youn Lee. Early Detection of Subungual Melanoma In Situ: Proposal of ABCD Strategy in Clinical Practice Based on Case Series Ann Dermatol. 2018 Feb; 30(1): 36–40.
- Stephan Braun, MD and Peter Gerber, MD. Subungual malignant melanoma. CMAJ. 2015 Sep 8; 187(12): 909.
- Pierre Halteh, Richard Scher, MD, FACP, Amanda Artis, MS, MPH, and Shari R. Lipner, MD, PhD. A Survey Based Study of Management of Longitudinal Melanonychia Amongst Attending and Resident Dermatologists. J Am Acad Dermatol. 2017 May; 76(5): 994–996.
- Kamran Khan and Arun A Mavanur. Longitudinal melanonychia. BMJ Case Rep. 2015; 2015: bcr2015213459.
- Holger A. Haenssle, Andreas Blum, Rainer Hofmann-Wellenhof, Juergen Kreusch, Wilhelm Stolz, Giuseppe Argenziano, Iris Zalaudek, and Franziska Brehmer. When all you have is a dermatoscope— start looking at the nails. Dermatol Pract Concept. 2014 Oct; 4(4): 11–20.
- Levit EK, Kagen MH, Scher RK, Grossman M, Altman E. The ABC rule for clinical detection of subungual melanoma. J Am Acad Dermatol. 2000 Feb;42(2 Pt 1):269-74.
- Haenssle HA, Brehmer F, Zalaudek I, Hofmann-Wellenhof R, Kreusch J, Stolz W, Argenziano G, Blum A. Dermoscopy of nails. Hautarzt. 2014 Apr;65(4):301-11. doi: 10.1007/s00105-013-2707-x.
Другие статьи:
- Кератома: симптомы, лечение, профилактика
- Удаление бородавок в домашних условиях: обзор препаратов
- Рак кожи: симптомы, стадии, фото
- Удаление родинок на различных участках кожи
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос
Источник
