Лечение меланомы головного мозга
Меланомой или раком кожи называют злокачественную опухоль, которая развивается из клеток, вырабатывающих меланин (чёрный пигмент). Чаще всего раку кожи подвержены люди, имеющие на теле многочисленные родинки, веснушки или пигментные пятна. Также в группе риска те, кто большую часть времени проводит под открытым солнцем.
Меланома — раковое заболевание, наиболее быстро переходящее в неизлечимую стадию. Причина этому — множественные метастазы, которые проникают в органы и ткани по всему организму.
Наиболее вероятной причиной смерти от меланомы будут метастазы в головном мозге. Чаще всего рак мозга от меланомы возникает из-за опухолей молочной железы, толстого кишечника и лёгких.
Причины возникновения меланомы
К причинам относятся:
- Невусы (родинки).
- Солнечные ожоги (даже давние).
- Доброкачественные новообразования кожного покрова.
- Перенесённая раннее меланома.
- Повышенная чувствительность к ультрафиолету.
- Возраст старше 40 лет.
По теме
А также большое значение имеет фенотип человека. Светлокожие голубоглазые блондины подвержены раку кожи чаще, чем другие светотипы.
На появление и распространение метастазов могут влиять такие факторы:
- Хронические заболевания.
- Ослабленный иммунитет.
- Размер и расположение новообразований (крупные меланомы метастазируются чаще, чем они же, но небольшого размера).
- Возраст больного.
- IV стадия меланомы.
Симптомы
При проникновении метастазов меланомы в головной мозг могут наблюдаться следующие симптомы:
- Непроходящая головная боль, тошнота.
- Высокая температура.
- Нарушения зрения, светобоязнь.
- Потеря равновесия.
- Быстрая утомляемость, апатия, вялость.
- Расстройство памяти.
- Судороги, схожие с эпилептическими.
Симптомы также зависят и от локализации метастазов в мозге. Если поражено левое полушарие, страдает правая часть тела и наоборот. Нередко меланома головного мозга протекает бессимптомно.
Диагностика
Самым эффективным способом диагностики считается МРТ (магнитно-резонансная томография). Этот метод позволяет получить изображение всех слоёв органа, воздействуя на него магнитным полем.
Однако, постановка диагноза только на основе результатов МРТ непрофессиональна. В большинстве случаев назначается компьютерная томография и дополнительное обследование врача-офтальмолога.
Лечение
Лечение метастазов в мозге может производиться несколькими способами. Выбор лечения зависит от возраста пациента, локализации, размеров и численности метастазов.
Хирургический
Применяется в том случае, если очагов поражения не более трёх, и они расположены в легкодоступных местах. В этом случае производится трепанация черепа, удаляется опухоль и костные фрагменты возвращаются на место.
Проводит такую операцию врач-нейрохирург. Плюсом этого метода лечения является возможность захвата биоматериала для дальнейшего исследования, а именно, для выявления расположения первичной опухоли.
Лучевая терапия
Применяется в тех случаях, если метастазы проникли глубоко в вещество мозга. Плюс облучения в том, что терапия может бороться с большим количеством метастазов.
Иногда её проводят после хирургического вмешательства с целью избежания рецидивов. Лучевую терапию можно провести только один раз.
Более частое применение может привести к расстройствам когнитивной сферы (памяти, внимания, мышления) у больного.
Химиотерапия
Этот метод не пользуется популярностью при лечении метастазов в мозге из-за наличия гемато-энцефалического барьера (барьер между кровеносной и центральной нервной системами). Большинство препаратов, используемых при химиотерапии, не имеет способности проникать за этот барьер, а значит бесполезны.
Таргетная терапия
Разновидность химиотерапии, получившая широкое применение. Её цель — уничтожение определённой клетки опухоли, а не метастаза в целом.
Радиохирургия (гамма-нож)
На сегодняшний день самый эффективный способ борьбы с меланомой мозга. Суть метода в том, что к очагу поражения подводят ионизирующее излучение в максимальных дозах.
Плюс такого лечения в том, что оно может применяться совместно с химиотерапией и не оказывает существенного влияния на состояние пациента, его лабораторные показатели и функции организма.
Осложнения
Даже при успешном удалении метастазов бывает невозможно избежать рецидивов. Лечение при этом проводится как при меланоме IV стадии.
Прогноз
Самый благоприятный прогноз при метастазах в головном мозге 4-5 лет при условии своевременной диагностики и лечения.
Первые два года после установления диагноза человек должен каждый месяц проводить проверку состояния организма. После этого раз в полгода в течение трёх лет и потом — каждые пять лет до самой смерти.
Профилактика
Для того чтобы не допустить развития меланомы до последней стадии и проникновения метастазов в мозг человека, нужно помнить основные правила:
- не следует находиться на открытом солнце без головного убора, одежды и солнцезащитных очков длительное время;
- желательно использовать средства, защищающие кожу от УФ-излучения;
- не посещать солярий;
- нужно обращать внимание на состояние своей кожи, появление или рост родинок;
- необходимо своевременно консультироваться со специалистами при обнаружении подозрительных новообразований.
Всегда следует помнить, что лучше обнаружить заболевание на первых стадиях и вылечить его, чем довести до неоперабельной стадии и летального исхода.
Источник
Пациентка А., 67 лет.
11 июня 2019 пациентка в крайне тяжёлом состояниями была госпитализирована в Европейскую клинику по настоянию родственников. Пациентка была практически недоступна контакту, был отмечен запах ацетона изо рта, в анализе крови от 11.06.2019 обращал на себя внимание уровень креатинина, который составлял 1648 мкмоль/мл.
Родственники предоставили отрывочную документацию, из которой стало ясно, что у пациентки, оперированной в октябре 2014 года по поводу меланомы кожи спины, в мае 2018 года было зафиксировано прогрессирование болезни в виде метастатического поражения левого лёгкого, правого надпочечника, мягких тканей и головного мозга. Учитывая наличие мутации в гене BRAF, с июля 2018 года проводилась таргетная терапия, результатом которой стал полный противоопухолевый эффект в отношении экстракраниальных проявлений болезни и частичный — в отношении метастазов в головном мозге.
Однако уже в марте 2019 года по данным МРТ было отмечено увеличение размеров зоны отёка в веществе головного мозга с возобновлением смещения срединных структур, а также множественный характер поражения данного органа (ранее были описаны только 9 метастазов), на что не обратили внимание ни сама пациентка и её родственники, ни лечащий врач, рекомендовавший продолжить таргетную терапию с контролем через 3 месяца.
Состояние прогрессивно ухудшалось, и в июне уже не могло не тревожить её родных, которые и обратились к нам за помощью. В Европейской клинике пациентке была начата экстренная посиндромная терапия в условиях отделения реанимации и интенсивной терапии, направленная на коррекцию следующих проблем: церебральной недостаточности вследствие метастатического поражения головного мозга, опухолевой интоксикации кахексии, гиповолемии, острого почечного повреждения на фоне хронической почечной дисфункции, выраженной эндогенной интоксикации (гиперазотемии), метаболического ацидоза, разнообразной соматической патологии, в том числе тромбоза вен нижних конечностей. Невзирая на то, что изначально было крайне трудно поверить в конечный успех, уже 18.06.2019 пациентка была переведена в палату с заметным улучшением уровня сознания и активизацией, а также с показателем креатинина 85 мкмоль/мл.
Однако эти клинические успехи явно были только половиной дела. Текущие жалобы уже не были связаны с почечной недостаточностью и интоксикацией, а являлись следствием массивного метастатического поражения головного мозга. По сути, единственным разумным вариантом было начало иммунотерапии, но в таком случае было трудно рассчитывать на мгновенный эффект. По этой причине на фоне первого введения ниволумаба 19.06.2019 уже с 20.06.2019 пациентке был начат курс дистанционной лучевой терапии на весь объём головного мозга. Естественно, мы не могли рассчитывать на значительный противоопухолевый эффект данного варианта лучевой терапии, но надеялись, что его проведение сможет хотя бы немного замедлить прогрессирование опухолевого процесса в головном мозге и даст необходимый запас прочности до начала действия потенциально эффективной иммунотерапии.
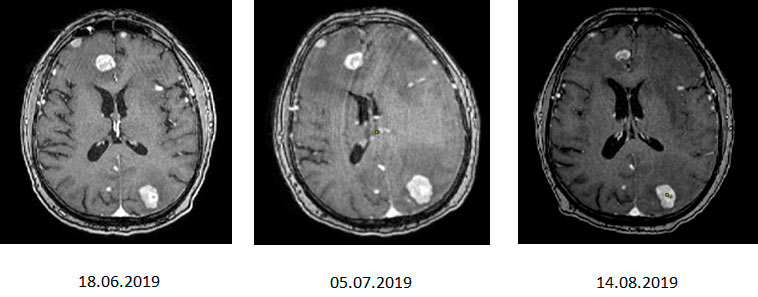
Данный комплексный подход увенчался успехом: на фоне начала лучевой терапии состояние пациентки довольно резко улучшилось: она стала активна в пределах палаты, продолжала регрессировать неврологической симптоматики, что, впрочем, могло быть и следствием продолжающейся посиндромной и симптоматической терапии. Данное улучшение состояния довольно скоро сменилось его ухудшением с угнетением сознания и физической активности, а данные МРТ от 05.07.2019 подтвердили наши опасения: было зафиксировано увеличение размеров метастатических очагов и зоны перифокального отёка.
Невзирая на прогностически неблагоприятную ситуацию, общие усилия врачей позволили сдержать планомерное ухудшение состояния на уровне, достаточном для того, чтобы после III введения иммунопрепарата, состоявшегося 19.07.2019, это ухудшение сменилось стабилизацией, а затем и положительной динамикой.
По данным МРТ от 14.08.2019 мы с удовлетворением зафиксировали стабилизацию перифокального отёка и отдельных очагов в сочетании с уменьшением размеров отдельных очагов на 0,2–0,5 см.

МРТ в режиме Т1 ВИ (после внутривенного введения контрастного препарата), аксиальные срезы. В динамике отмечается сначала увеличение размеров метастазов в веществе головного мозга и перифокального отёка, смещение срединных структур головного мозга вправо; затем уменьшение размеров метастазов и выраженности перифокального отёка, отсутствие смещения срединных структур головного мозга.
Комментирует заместитель генерального директора по научной работе Денис Сергеевич Романов:
После пятого введения иммунопрепарата 14.08.2019 родственники настояли на выписке пациентки, невзирая на предупреждения врачей о том, что ситуация пока далека от разрешения. Уже 18.08.2019 пациентка вновь поступила к нам с жалобами на увеличение в объёме и выраженную отечность правой нижней конечности — и родственники пациентки признали невозможность осуществления необходимого ухода в домашних условиях. После надлежащего вмешательства специалистов состояние пациентки значительно улучшилось, что позволило провести ей очередной курс иммунотерапии ниволумабом, и я надеюсь, что смогу через какое-то время продолжить рассказ о данной клинической ситуации, поведав об очередных успехах этой замечательной женщины в борьбе со столь тяжёлой болезнью.
Источник
Метастатическая меланома представляет собой онкологическое заболевание, при котором вторичные опухоли распространяются по организму человека за небольшой промежуток времени.
Внутримозговые метастазы – это наиболее часто встречающиеся опухоли у взрослого населения, локализированные в области черепа. После выявления этого поражения статистика выживаемости следующая:
- без лечения в среднем 1 месяц;
- лечение кортикостероидами – 2 месяца;
- после облучения всего головного мозга (ОВГМ) – 2–7 месяца;
- при использовании стереотаксической радиохирургии (СРХ) – 5,5–14 месяцев;
- при использовании нейрохирургии или радиохирургии в сочетании с ОВГМ – 6–15 месяцев.
Обращаясь к статистике выживаемости больных с метастазами меланомы в головной мозг, то общая выживаемость составляет, порядка 4-5 месяцев (рис. 1).

Как часто происходит метастазирование меланомы в головной мозг?

При меланоме риск распространения метастазов в головной мозг самый высокий среди наиболее распространенных онкологических заболеваний. Данные появления метастазов в головном мозге среди заболевших:
- у 55-75% пациентов появятся в ходе заболевания;
- у 6-43% пациентов при постановке диагноза меланома IV стадии уже есть метастазы в головном мозге;
- у 1/3 пациентов с меланомой при обнаружении метастазов в головном мозге присутствуют неврологические симптомы;
Наиболее часто метастазы меланомы в головной мозг проявляются кровоизлиянием в опухоль, и клинически проявляется инсультоподобным состоянием. К особенностям внутримозговых метастазов меланомы относится их склонность к образованию множественных очагов, гематогенное метастазирование (рис. 2). Меланома является опухолью, которая слабо чувствительна к ионизирующему облучению.
Как лечить пациентов?
Для определения тактики лечения проводится диагностика состояния головного мозга. Пациенту проводится магнитно-резонансная томография головного мозга с контрастным усилением. Только так можно увидеть истинную распространенность процесса в головном мозге (рис.3).

Методы локального контроля:
– Хирургическое лечение. Показано при наличии перифокального отека с масс-эффектом, стремительного нарастания неврологической симптоматики, наличии кровоизлияния в опухоль, необходимости гистологической верификации и размерах очага более 3 см.
– Лучевая терапия и радиохирургия. Показано в случаях с множественного поражения головного мозга.
При этом, данные критерии не являются абсолютными и выбор тактики определяется в каждом клиническом случае отдельно. И всегда должен рассматриваться вопрос системной терапии.
В последние годы в практику лечения метастатической меланомы вошли новые классы препаратов – BRAF и MEK ингибиторы, группы таргетных препаратов, а также ингибиторы контрольных точек анти-CTLA-4 и анти-PD-1/PD-L1. Препараты направлены на активацию иммунной системы и собственных защитных сил организма больного. Непосредственной противоопухолевой активностью обладают активированные цитотоксические Т-лимфоциты, которые инфильтрируют опухолевую ткань и вызывают ее гибель.
Проведенные исследования демонстрируют, что применение современных таргетных препаратов позволяет достигнуть объективных ответов на терапию в лечении метастатической меланомы. Опыт из практики показывает, что пациенты с прогрессирующей меланомой в головной мозг, подлежат лечению, и их выживаемость измеряется годами при правильном подборе современной терапии.
Случай из практики
У пациентки, старше 60 лет, в 2006 году была выявлена меланома кожи спины IIА стадии, проведено хирургическое лечение и далее 1 год терапии интерфероном. Спустя 7 лет, у пациентки было отмечено прогрессирование заболевания – метастазы меланомы в кожу и лимфоузлы. Проведено их хирургическое удаление, спустя месяц появились новые метастазы и тогда была назначена таргетная терапия BRAF-ингибитором. Спустя 4 месяца все очаги метастазы исчезли. Это был 2015 год, тогда только входила в практику терапия BRAF-ингибиторами. И терапия была отменена, что по современным данным делать было категорически нельзя. Что привело к закономерному результату – прогрессированию заболевания спустя 4 месяца, которое проявилось метастазами в головной мозг. Было предложено нейрохирургическое и радиотерапевтическое лечение, от которого пациентка отказалась, далее пациентка вновь получала таргетную терапию BRAF-ингибитором до апреля 2016 года, удалось добиться частичного уменьшения размеров опухолей.
Дальнейший перерыв в 3 месяца привел к прогрессированию заболевания – продолженный рост метастазов в головном мозге и появление новых метастазов в магистральных сосудах между головой и сердцем. Было предложено нейрохирургическое лечение, от которого пациентка отказалась. Тогда её было повторно предложено проведение стереотаксической лучевой терапии.
Она была проведена в сентябре 2016 года и также была возобновлена таргетная терапия BRAF-ингибитором. На фоне лечения у пациентки отмечалась стабилизация заболевания до июля 2018 года. Тогда был отмечен продолженный рост метастазов в головном мозге, появление метастазов в лимфоузлах подмышечной области. Пациентке назначена иммунотерапия ингибитором анти-PD-1, которую она получает с июля 2018 года по настоящее время. За время лечения достигнуто уменьшение размеров опухолевых очагов, что подтверждено контрольными МРТ головного мозга с контрастным усилением и ПЭТ/КТ всего тела с 18-ФДГ, один из контролей приведен на рисунке 4.
Таким образом, не смотря на статистические данные, удалось достичь длительной выживаемости пациентки, поэтапным применением современных методов лечения.
Заключение
- Пациенты с метастазами меланомы в головной мозг в большинстве случаев подлежат лечению.
- Выбор тактики лечения зависит от распространенности метастазов в головном мозге и общего состояния пациента.
- Симптомные метастазы/метастазы с кровоизлиянием/диаметром более 30 мм, на первом этапе подлежат нейрохирургическому лечению.
- Единичные/бессимптомные/до 30 мм в диаметре – на первом этапе подлежат стереотаксической радиохирургии.
- Последующие этапы лечения/множественные метастазы – подлежат лекарственному лечению.
Выводы
Пациенты с метастазами в головной мозг – группа пациентов с плохим клиническим прогнозом и небольшой продолжительностью жизни. Внедрение в клиническую практику новых современных методов лечения может помочь улучшить выживаемость этих больных. Накопление клинического опыта будет способствовать оптимизации подходов в комбинированном лечении метастазов меланомы в головной мозг.
Источник
Меланома — самый агрессивный вид рака кожи. Безусловно, ультрафиолетовое излучение активно способствует её появлению, но она может возникнуть и на тех участках, куда солнечные лучи не попадали. Несмотря на то, что она прогрессирует активнее остальных видов рака кожи, существуют специфичные препараты, которые помогают лечить меланому и справляться с ней. А на ранних стадиях число окончательно выздоровевших людей приближается к 100 процентам.
Как лечат меланому на разных стадиях?
Стадия 0 (in situ): меланома находится только в верхних слоях кожи. Полное выздоровление наступает практически в 100 процентах случаев. После иссечения меланомы и небольшого количества здоровой кожи вокруг, возможно, врач рекомендует ежегодно посещать дерматолога и ежемесячно проводить самообследование на наличие подозрительных родинок и увеличенных лимфоузлов.
Зачем нужны дальнейшие проверки? Чтобы поймать меланому, вернувшуюся вокруг шрама, распространившуюся в лимфоузлы или другие части тела, а также новую меланому совсем в другом месте.
Как проводить ежемесячное самообследование?
- Разденьтесь и встаньте перед большим зеркалом в хорошо освещённой комнате. Возьмите в руке зеркало поменьше и исследуйте лицо, а также рот и уши.
- С помощью маленького и большого зеркал осмотрите затылок, уши и шею. Осмотрите руки со всех сторон, кожу между пальцами и под ногтями, а также подмышки.
- С помощью обоих зеркал исследуйте плечи, верхнюю часть спины и рук, поясницу, ягодицы, кожу между ними и задние части обеих ног.
- Сядьте и исследуйте свои ноги, лодыжки, стопы, кожу между пальцами ног и под ногтями. С помощью зеркала исследуйте гениталии.
Стадия меланомы 1 или 2A: толщина опухоли меньше 4 мм, без изъязвления, или толщина меньше 2 мм, но с изъязвлением. Одна только операция приводит к излечению в 70–90 процентах случаев. На стадии IA человек должен в течение первого года 2–4 раза посетить врача, затем доктор может рекомендовать ежегодный осмотр. Также каждый месяц пациент должен проводить самообследование. Если меланому обнаружили на стадии IB, то дерматолога нужно посещать каждые 3 месяца в течение 3 лет. Затем каждые полгода в течение 2 лет. Самообследование также необходимо. Если врач посчитает нужным, он изменит эти рекомендации.
Стадия 2B или 2C: толщина опухоли 2,1–4 мм, есть изъязвление, или толщина больше 4 мм, но нет изъязвления. После удаления опухоли рецидив случается у 40–70 процентов пациентов. Тем, у кого риск таких последствий высок, обычно рекомендуется лечение меланомы 2 стадии интерфероном альфа-2b, однако рекомендация не строгая, так как действенность этого препарата вызывает некоторые сомнения, а побочные эффекты возникают нередко.
После операции или окончания лечения меланомы 2 стадии к врачу нужно приходить каждые 3–6 месяцев в течение 2 лет, затем каждые 3–12 месяцев в течение 2 лет, потом ежегодно. Самообследование также необходимо. Врач, кроме прочего, может назначить регулярное прохождение компьютерной томографии.
Стадия 3: раковые клетки есть в лимфатических протоках, окружающих опухоль, или прилежащих лимфоузлах. Дополнительная терапия крайне рекомендуется, так как больше чем в половине случаев меланома возвращается. Иммунотерапия интерфероном альфа-2b снижает риск рецидива. Она может усилить иммунный ответ так, чтобы организм лучше боролся с клетками опухоли. Лечение меланомы 3 стадии длится до 12 месяцев (делаются подкожные инъекции). Однако не во всех руководствах можно встретить такую рекомендацию из-за того, что интерферон нередко провоцирует гриппоподобные симптомы (жар, боль в мышцах и суставах, усталость, потерю аппетита), подавленное состояние и др.
После удаления раковых клеток меланомы 3 стадии осмотр у врача нужно приходить каждые три месяца в течение трёх лет, затем — каждые полгода в течение 2 лет. Если у доктора возникнут какие-то подозрения, он попросит сделать анализ крови, пройти компьютерную томографию или ультразвуковое исследование.
Стадия 4: метастазы есть в более отдалённых частях тела (обычно это удалённые лимфоузлы, лёгкие, печень, мозг, также нередко встречаются метастазы меланомы в костях). Существуют разные способы лечения меланомы на 4 стадии, но все они преследуют одну цель — продлить жизнь человека, насколько это возможно, и сохранить её качество, справляясь с симптомами. Благодаря лечению раковые клетки погибают или их рост на время останавливается. Для этого могут использоваться иммунотерапия, таргетные препараты, операции, лучевая или химиотерапия.
На 4 стадии нет чётких рекомендаций по лечению злокачественной меланомы, так как у всех методов есть свои достоинства и недостатки, к тому же проявления болезни и пожелания у каждого пациента свои и при выборе терапии отталкиваться необходимо от этого.
Химиотерапия меланомы
Химиотерапия убивает раковые клетки или подавляет их рост. Однако она менее эффективна, чем иммунотерапия и таргетная терапия, поэтому используется реже (обычно при маленьких опухолях).
В основном применяются препараты дакарбазин, темозоломид, цисплатин, винбластин и кармустин. Например, одна из схем лечения меланомы химиотерапией включает цисплатин, винбластин и дакарбазин. Другая — цисплатин, дакарбазин, кармустин и тамоксифен (по некоторым данным, последний препарат можно не включать в эту схему). Есть также основания полагать, что препараты карбоплатин и паклитаксел в комбинации с сорафенибом имеют хороший эффект, к тому же они менее токсичны, чем дакарбазин.
Из-за химиотерапии обычно ухудшаются анализы крови, появляется диарея, боль во рту, усталость, выпадают волосы. Если первичная опухоль находится на руке или ноге, то врач может предложить регионарную (местную) химиотерапию — когда препарат не циркулирует по организму, а попадает только в конечность. Такая процедура проводится под общей анестезией. Хирург помещает трубку в сосуд, который проводит кровь в руку/ногу и из неё. Трубки подсоединяются к машине, которая вводит необходимые препараты вместе с подогретой кровью, через короткое время кровоток восстанавливается. Также к этой смеси можно добавить кислород и тогда процедура займёт около часа. Очевидный плюс такого подхода в том, что химиопрепараты не воздействуют на весь организм человека, поэтому побочных эффектов не так много: боль в области введения трубок, потеря волос на руке или ноге, покраснение и отёк конечности примерно через 48 часов после лечения, затем кожа может стать коричневой, иногда отёк сохраняется достаточно долго, также может возникнуть атрофия мышц. Если в необычном месте в конечности появилась боль, необходимо сразу сказать врачу: это может оказаться тромб.
Операция при меланоме
Операция иногда нужна, если меланома распространилась на каком-то ограниченном участке, и опухоль или метастазы можно вырезать. Это нередко позволяет не только продлить жизнь на месяцы и годы, но и уменьшить боль из-за опухоли, например, если она в лёгком или мозге.
Варианты хирургического лечения меланомы:
- Простое и широкое иссечение опухоли. Обычно применяются при небольших меланомах. Хирург удаляет злокачественное новообразование и небольшое количество тканей вокруг него.
- Операция Мооса в настоящее время применяется редко, как правило, если меланома находится на лице. Опухоль удаляют послойно, каждый удаленный слой изучают под микроскопом. Когда опухолевые клетки перестают обнаруживаться в образце, считается, что меланома удалена полностью.
- Ампутация. К ней прибегают, если меланома находится на пальце и успела прорасти глубоко в ткани.
- Лимфодиссекция — удаление ближайших лимфатических узлов, в которые распространились опухолевые клетки.
- При метастазах меланомы во внутренних органах хирургия малоэффективна.
Лучевая терапия
Если при меланоме метастазы образовались в мозге, их не очень много, и их не убрать хирургическим путём, можно прибегнуть к лечению лучевой терапией. Лучше всего использовать радиохирургию (например, «Гамма-нож»), то есть сфокусированный пучок излучения. Из побочных эффектов обычно — покраснение кожи и боль на том её участке, где проходили лучи, там же начинают выпадать волосы, но затем они отрастают.
Современные методы лечения меланомы
Меланома — относительно редкий, но очень агрессивный, самый смертоносный тип рака кожи. В ней быстро возникают новые мутации, за счет которых опухоль может выработать устойчивость к химиопрепаратам в течение 6 месяцев. Ученые постоянно ищут более эффективные новые методы лечения меланомы. Большие надежды возлагаются на иммунотерапию, таргетные препараты. В Европейской клинике для пациентов доступны наиболее современные препараты для лечения меланомы, зарегистрированные на территории России. Мы можем организовать для онкологических больных участие в клинических испытаниях новых препаратов — иногда это становится последней надеждой, когда все доступные препараты не принесли эффекта.
Иммунотерапия меланомы
Препараты, использующиеся для иммунотерапии помогают иммунной системе бороться с раковыми клетками, стимулируя или усиливая её. Эти препараты входят в группу ингибиторов иммунных контрольных точек (ниволумаб, пембролизумаб, ипилимумаб). Они очень эффективны при мутации гена BRAF, в некоторых случаях их используют вместе с лечением меланомы химиотерапией. К сожалению, у этих препаратов могут быть серьёзные побочные эффекты. Из-за ниволумаба и пембролизумаба иммунная система может атаковать свои же ткани. Это вызывает сыпь, гепатит и колит (как следствие — диарею или кровотечение), воспаление лёгких, кожи, почек, органов эндокринной системы. Меньше чем в 5 процентах случаев симптомы могут быть жизнеугрожающими. Поэтому даже о небольших побочных эффектах стоит говорить врачу.
Ипилимумаб менее эффективен, чем ниволумаб и пембролизумаб. Обычно его используют в паре с ниволумабом. Среди побочных эффектов — колит, сыпь, гепатит, воспаление органов эндокринной системы. Это случается у 5–30 процентов пациентов.
Интерлейкин–2 также может применяться для иммунотерапии. На такое лечение меланомы ответ лучше всего у людей с метастазами в мягких тканях и лёгких. Этот препарат вводят подкожно или внутривенно, в том числе с помощью капельницы. Необходимо сказать, что интерлейкин–2 ещё менее безопасен, чем другие препараты. Почти у половины пациентов снижается давление, примерно у трети возникает рвота, диарея, олигурия (уменьшенное выделение мочи), также человек становится подверженным различным инфекциям, появляются гриппоподобные симптомы и диарея. Такая терапия может довести до реанимации. Поэтому чтобы лечиться интерлейкином–2, исследование функции лёгких должно дать хороший результат, как и магнитно-резонансная томография головного мозга, электрокардиография с нагрузкой; почки и печень также должны работать хорошо.
В качестве иммунотерапии иногда используется и интерферон.
Таргетная терапия
Примерно в половине случаев при меланоме с метастазами в гене BRAF обнаруживается мутация. В этом случае эффективны препараты вемурафениб, дабрафениб и траметиниб. Они относятся к группе ингибиторов протеинкиназы. Благодаря им опухоль может уменьшиться, но, к сожалению, в дальнейшем она продолжит расти. Чаще всего дабрафениб назначают вместе с траметинибом. Среди побочных эффектов этой комбинации — жар, сыпь, усталость, отклонения в анализах печени. При приёме вемурафениба может развиться другой рак кожи (он хорошо лечится простым удалением меланомы), также в некоторых случаях возникает светочувствительность кожи, боль в суставах, усталость, зуд, выпадение волос.
Наблюдение за пациентом после лечения меланомы и других видов рака кожи
Если лечение злокачественной меланомы закончилось успешно, и наступила стойкая ремиссия, у пациента остается повышенный риск меланомы или других злокачественных опухолей в будущем. Поэтому после выписки из больницы нужно обязательно наблюдаться у врача.
Частота визитов к онкологу зависит от стадии меланомы. Вам могут назначить осмотры через каждые 3–12 месяцев. Если рак не возвращается, и всё в порядке, перерывы между осмотрами можно увеличить. Во время приема врач осматривает кожу, ощупывает лимфатические узлы.
В Европейской онкологической клинике для своевременной диагностики злокачественных опухолей кожи применяется современная диагностическая система из Германии «ФотоФайндер».
Обследование может включать рентгенографию, компьютерную томографию.
Стоимость лечения меланомы
Стоимость лечения меланомы и консультации зависит от площади, расположения и стадии опухоли, выбранной клиники. В Европейской онкологической клинике лечение проводится по современным протоколам, на уровне лучших зарубежных онкологических центров. Мы можем предложить технологии и препараты, которые не доступны в государственных клиниках. Цены на лечение:
- Консультация онколога — 5100 руб.
- Осмотр кожи под увеличением (дерматоскопия) — 4100 р.
- Скрининг при помощи FotoFinder — 12100 р.
- Проведение системной химиотерапии у пациентов с диссеминированной меланомой — 334 000 руб.
- Широкое иссечение новообразований кожи — 68 000 руб.
В Европейской онкологической клинике вы можете получить квалифицированную помощь. Наши врачи не только имеют большой опыт, но и постоянно обновляют свои знанию, следят за последними рекомендациями в дерматоонкологии. Вы можете быть уверены, что получите самую совершенную на сегодняшний день помощь.
Источник
