Костная мозоль шейки бедра

Как ускорить сращивание?
———————————————–
Можно ли как-то ускорить процесс срастания костей? Да, на него можно повлиять. Ниже несколько полезных рекомендаций.
Рекомендации для пациентов, желающих ускорить срастание костей и восстановление организма после перелома:
– Соблюдайте все предписания врача. Если он сказал носить гипс месяц, не стоит думать, что уже через 2 недели его вполне можно будет снять.
– Если был наложен гипс. Старайтесь не двигать повреждённой конечностью, не воздействовать на неё и избегать чрезмерного напряжения. В противном случае произойдёт смещение костей, или же неокрепшая костная мозоль сломается.
– Избегайте курения и употребления продуктов табака, которые замедляют процесс срастания кости
– Ваше питание должно быть сбалансированным и содержать необходимые питательные элементы, такие как белок, витамины и микроэлементы. Это даст организму энергию и строительный материал для восстановления поврежденной кости
– Питание должно содержать большое количество кальция, необходимого для строительства костной ткани. Получить его можно из кунжута, молочных продуктов и мелкой рыбы, которую можно кушать с костями. Особенно богат таким микроэлементом творог, так что усиленно налегайте на него.
– Также необходим витамин Д, который позволяет кальцию правильно усваиваться. Он содержится в рыбьем жире и жирных сортах рыбы (сёмга, например).
– Без витамина С тоже не обойтись, так как он способствует синтезу коллагена. А коллаген, в свою очередь, является основой многих тканей. Кушайте цитрусы, киви, зелень, квашеную капусту.
– Многие врачи советуют больным с переломами употреблять желатин. Особенно полезны мясные холодцы, которые ещё и очень питательны.
– Прием болеутоляющих препаратов должен быть только по назначению врача, так как некоторые противовоспалительные препараты могут подавлять процесс срастания кости.
– Для успешного восстановления необходимо много отдыхать, так как организм тратит много сил на выздоровление и должен восстанавливаться
– Если срастание сильно замедлено, то врач может посоветовать определенный препарат, положительно влияющий на данный процесс.
Физическая активность при переломах
———————————————————————
Физическая активность необходима для того, чтобы кости срастались быстрей. Однако истонченные кости требуют ряда ограничений в программе физических упражнений.
Вам понадобится консультация специалиста по физической культуре и физиотерапевта. Можно попытаться заняться физическими упражнениями в группе.
Вы можете ходить по полчаса 3-5 раз в неделю. В период восстановления после переломов важно ускорить выздоровление и облегчить болевые ощущения, связанные с переломом.
Физические упражнения не только ускорят процесс восстановления, но и помогут снизить риск последующего повреждения (перелома) в случае падения, а также улучшат равновесие, осанку, гибкость и координацию движений.
Сделайте прогулки обязательной частью своей повседневной жизни. Плохая погода или скользкие улицы не должны быть препятствием: можно ходить дома, в больших магазинах или других крытых помещениях. Если физические упражнения трудны для Вас, можно проводить их через день. Всегда прислушивайтесь к своему телу.
Физическая активность улучшает физическое состояние: у физически активных людей больше энергии и они устают не так быстро, как менее активные люди. Иными словами, физическая активность помогает чувствовать себя лучше и получать от жизни больше.
Лечение несращения переломов ударно-волновой терапией
Источник
 25.06.2013
25.06.2013
Мифы о переломе шейки бедра
Какая информация о переломе шейки бедра не является истинной
Любой перелом – это всегда боль, неподвижность и долгое восстановление. Но в некоторых случаях перелом становится угрозой не только здоровью, но и жизни. Чем же так опасен перелом шейки бедра и почему его выделяют среди других переломов?
1. Перелом шейки бедра очень плохо срастается и виною этому является отсутствие надкостницы, во многом благодаря которой и происходит сращение сломанных костей.
2. Нога является достаточно большим рычагом, который, при переломе шейки, тяжело зафиксировать, а подвижность отломков всегда является неблагоприятным фактором формирования костной мозоли.
3. Малая площадь перелома и достаточно мощная тяга мышц не способствуют правильному сращению шейки бедра. Именно по этим причинам перелом шейки, который лечится консервативно, никогда не срастается.
Исключение составляют, так называемые, вколоченные переломы, когда головка бедренной кости при травме проседает, уплотняя костную ткань. Если у пациента случился именно вколоченный перелом, можно сказать, что ему повезло, однако риск того, что он «расколотится», все равно есть. Перелом шейки бедра особенно опасен пожилому человеку, которому в этой ситуации угрожает летальный исход. Дело в том, что некоторые врачи до сих пор дают такие рекомендации, которые только ухудшают
состояние пациентов. Часто приходиться слышать от родственников, что им посоветовали создать условия, при которых пациент должен лежать и ни в коем случае не вставать. Но это именно тот фактор, который приводит к смерти большинство людей с переломом шейки бедра.
Теперь о мифах, которые мне приходилось слышать в своей практике.
Миф 1.
Если сделать остеосинтез шейки бедра, перелом срастется.
Делать операцию необходимо в первые три дня после перелома. После этого времени вероятность сращения уменьшается с каждым днем в геометрической прогрессии – это связано как с нарушением кровообращения, так и с другими биологическими факторами. Поэтому, если по какой-то причине вы не успели сделать операцию в первые несколько дней после травмы, то нужно хорошо подумать, прежде чем соглашаться на нее.
Миф 2.
При переломе шейки бедра нельзя вставать с постели.
Это самая отвратительная рекомендация, которую я когда-либо слышал. Если человеку по какой-то причине не сделали операцию, то единственная правильная тактика лечения — это активизация! Перелом не срастется в любом случае, а вот постельный режим способствует развитию всевозможных застойных процессов (воспалению легких, воспалению и закупорке сосудов и т.д.).
Поэтому пациента надо активизировать и через «не могу», «больно» и «не хочу» заставлять садиться, поднимать на костыли, ходить на ходунках или костылях. Перелом, конечно, не срастется, но сформируется ложный сустав. И если у пациента есть противопоказания к эндопротезированию по состояния здоровья, то он хоть как-то, но будет ходить, а не лежать и слабеть с каждым днем.
Миф 3. Эндопротезирование после перелома шейки бедра пожилым людям выполнять нельзя.
Эндопротезирование — это спасение для такого пациента, это единственная возможность быстро вернуться к полноценной жизни. Среди причин отказа от операции чаще всего звучат достаточно размытые обоснования: «У Вас такой возраст», «Сердце может не выдержать», «А вдруг организм не перенесет операцию». Эти доводы основаны на отсутствии желания брать на себя ответственность и незнании особенностей предоперационной подготовки и послеоперационного периода. По данным статистики, в первый год после перелома шейки бедра умирают 35 — 55 % пациентов, а остальные остаются инвалидами. При этом среди пациентов, которым было произведено
эндопротезирование, в первый год умирают только 2-6 %, остальные живут полноценной жизнью!
Конечно, операция — это риск. Но в данном случае именно выполнение оперативного вмешательства значительно уменьшает вероятность летального исхода. Почему же врачи неохотно берутся проводить оперативное лечение? Пожилой пациент с букетом сопутствующих заболеваний требует правильной подготовки, где должны участвовать разные врачи: терапевты, кардиологи, другие профильные специалисты. И, конечно же, врач должен быть заинтересован в том, чтобы пациент был допущен до операции. Работа в команде заинтересованных врачей дает огромные преимущества. Мне довелось успешно оперировать тех пациентов, которым отказали в операции в других клиниках именно по причине отсутствия взаимопонимания и взаимодействия между хирургом и терапевтами. Эндопротезирование суставов на сегодняшний день – это отработанная и отточенная операция.
Материалы, из которых делают эндопротезы, долговечны и износостойки. Поэтому, если в первые три дня пациенту не сделали остеосинтез, то необходимо думать об эндопротезировании сустава, при этом максимально активизировав пациента. Именно это позволит избежать трагедии.
Теги: перелом шейки бедра
234567
Начало активности (дата): 25.06.2013 21:12:00
234567
Кем создан (ID): 6
234567
Ключевые слова:
Перелом шейки бедра
12354567899
Похожие статьи
Цифровой рентген на дому 24ч 84952255568 МосРентген Центр врачи из Склифа
Перелом шейки бедра
МРТ 3 Тесла в Москве 84952255568
Трехмерная компьютерная томография в Москве

ЦИФРОВОЙ РЕНТГЕН НА ДОМУ
8-495-22-555-6-8
при переломе шейки бедра и пневмонии от компании МосРентген Центр – партнера Института имени Склифосовского
подробно

РЕНТГЕН ПОД КЛЮЧ
Лицензирование рентгеновских кабинетов
подробно

Продажа цифрового рентгена
Рентген дигитайзер AGFA CR12-X – оцифровщик рентгеновских снимков
подробно
Источник
Нарушение целостности костей является патологическим состоянием, требующим оказания медицинской помощи. Несвоевременно предпринятые мероприятия могут стать причиной проблем с двигательной активностью и возможного наступления инвалидности.

Что такое костная мозоль и почему она образуется
Костная мозоль является новообразованием, появляющимся на этапе восстановления тканей после возникшего перелома. Срастающийся костный фрагмент формирует мозоль при переломе благодаря нескольким последовательно сменяющимся стадиям. Образование ее не сопровождается болевыми ощущениями и начинается с момента получения травмы. В этом случае важно, чтобы не происходило воздействия патологических факторов, нарушающих процесс регенерации. Это может стать причиной разрастания соединительно-тканных и фиброзных структур, приводящих к объемному образованию и деформации зоны перелома.
Костная мозоль на ключице или других отделах представляет собой особые клетки надкостницы и эндооста, представляющего тонкий соединительнотканный слой, выстилающий кость изнутри и формирующий костномозговой канал.
Важно на этапе лечения соблюдать рекомендации по восстановлению отломков. Это обеспечит полноценное формирование с последующим срастанием зоны перелома и отсутствием патологических симптомов. Убрать перелом можно различными способами, для оценки регенерации требуется регулярно наблюдаться у специалиста. При необходимости, он сменит тактику ведения и предупредит осложнения.
Диагностика патологии
Костная мозоль формирующаяся на пальце не отличается по структуре от образований, появляющихся на других отделах. Она не сопровождается патологическими симптомами, которые беспокоят пациента, так как по мере восстановления обломков проявления перелома стихают.
Внешне данное образование может напоминать уплотнение, которое не сопровождается болезненностью и признаками воспаления. Патологические проявления связаны с нарушением процесса регенерации.

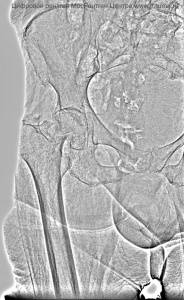
Основным методом диагностики является рентгенография, костная мозоль на рентгене визуализируется в виде несколько затемнённого пятна. Постепенно затемнение подвергается кальцификации и моделированию. На рентгенограмме оно выглядит как более светлый участок, что связано с его уплотнением. В течение года из мягких структур образуется полноценная кость.
Замедленная консолидация
Это состояние диагностируется, если после ушиба или травмы костная мозоль не соответствует своей стадии. Его развитие связывают с замедлением процесса образования костной ткани из фиброзной. Обычно, замедленную консолидацию диагностируют, если с момента нанесения травмы прошло около полугода. Отклонение от нормы в процессе регенерации сопровождается эластической подвижностью в пораженном участке, болезненностью, возникающей при осевой нагрузке, а также покраснением кожных покровов.
Среди причин, которые могут приводить к замедленной консолидации, относят нарушенное лечение на этапе формирования костной мозоли после перелома. Подобные ошибки связаны с проблемами иммобилизации, интерпозиции тканей и регенерации тканей.
Выглядит костная мозоль на рентгеновском снимке или рентгене в нескольких проекциях при замедленной консолидации в виде щели между отломками.
Лечение после перелома с замедленной консолидацией преимущественно консервативное. Для этого удлиняют период иммобилизации конечности, а также дают умеренную нагрузку на конечность.
Несросшийся перелом
Внимание! Это патологическое состояние является нарушением процесса восстановления отломков.
Диагностировать изменения можно не ранее, чем через два срока от момента получения травмы до процесса полного заживления. К симптомам, характерным для несросшегося перелома, относят болевой синдром и патологическую подвижность на травмированном участке.
Костная мозоль при переломах которые не срастаются своевременно требует рентгенологического подтверждения. Костная мозоль на рентгеновском снимке выглядит как участок со щелью между отломками, когда ещё закрыты костно-мозговые полости. В случае, если эти полости заросли замыкающими пластинками пациенту ставят диагноз ложного сустава.
При подозрении на несросшийся перелом необходимо регулярно оценивать не рассасывается ли костная мозоль и на каком этапе находится процесс регенерации.
Для восстановления важно добиться полноценной иммобилизации конечности, кровообращения, а также минерального обмена.
Ложный сустав
Данное патологическое состояние образуется после перелома костей и сопровождается подвижностью в том участке, где ее быть не должно. Несмотря на то, что в клинической практике на их долю приходится не более 3% всех переломов, чаще они появляются в области больших трубчатых костей.
Образовываться ложный сустав может, если после воздействия травмы между твёрдыми структурами появляются мышцы, сосуды, нервы или жировая ткань. В результате при переломе костная мозоль не формируется правильно.
Данное состояние связывают с ранним прекращением иммобилизации, техническими ошибками при наложении фиксирующих повязок, а также заболеваниями, на фоне которых нарушается процесс регенерации тканей.
Специалистам важно знать, как выглядит в этом случае костная мозоль на рентгене для того, чтобы своевременно предпринять шаги по её исправлению и не допустить формирования ложного сустава. На полученном рентгеновском снимке удаётся выявить, что после перелома костный фрагмент закруглён, а мозоль полностью отсутствует или образуется лишь на отдельных участках. Между фрагментами присутствуют мягкие ткани. В данном случае необходимо учитывать сколько стадий проходит костная мозоль и на каком этапе восстановления должен находиться пациент. Это связано с тем, что если срок сращения превышен более чем в два раза, можно сделать вывод о формировании ложного сустава.
Во время диагностики необходимо опираться на данные рентгенограммы или магнитно-резонансной томографии, так как симптомы иногда полностью отсутствуют или слабо выражены. Боль, как правило, возникает только после нагрузки на поврежденный участок.
Лечат ложный сустав только с помощью хирургических методов, консервативная терапия неэффективна. В некоторых случаях требуется убрать концы фрагментов и в последующем удлинить их.
Виды и стадийность
Костная мозоль формируется в несколько стадий, кроме того, она подразделяется на 5 видов, среди которых выделяют:
- Периостальную. Данный вид начинает формироваться сразу после получения травмы. Периостальная формирующующаяся костная мозоль предусматривает полное ограничение двигательной активности в зоне повреждения. За максимально короткое время происходит развитие уплотнения если в зоне обломков отмечается активное кровоснабжение.
- Эндоостальную. Нарастание формируется в зоне перелома, при этом эндоостальная образующаяся костная мозоль появляется с внутренней стороны. Появление дефекта характерно для травм в области голеней, плюсневой или лучевой кости.
- Интермедиарную. Эта структура является промежуточной, она обеспечивает нарастание твёрдой ткани в участке перелома. Необходимо учитывать, что такое образование как интермедиарная костная мозоль после перелома не выявляется на рентгеновских снимках, а ее лечение назначается в исключительных клинических случаях.
- Околокостная. Подобный вид мозоли образуется, когда участок не поврежден и перелом не зафиксирован, а травма затрагивает только мягкие ткани. Для околоостной структуры характерно появление отека, припухлости, боли и дискомфорта. Эти симптомы могут длительное время беспокоить пациента.
- Параоссальная. Данная костная мозоль при переломах трубчатых или губчатых костей приводит к выраженной деформации структурных элементов. Появление твёрдого хрупкого нароста относят к потенциально опасным новообразованиям.
Виды костной мозоли различаются в зависимости от типа перелома, его локализации или характера травматического воздействия.

Костная мозоль образующаяся после перелома ключицы или других структур протекает в несколько стадий, которые последовательно сменяют друг друга. Каждый этап требует наблюдения специалиста за состоянием тканей, при необходимости, проводится коррекция терапии.
К основным этапам формирования относят:
- Аутолиз. Данная стадия начинается с момента перелома, достигая своего пика к 3—4 дню. На фоне отека тканей происходит устремление к очагу повреждения лейкоцитарных клеток, перерабатывающих поражённые элементы. В рубце возможно появление первичной омозоленности, которая может сохраняться до 10 дней. На этом этапе возможно сохранение признаков воспалительной реакции с покраснением тканей, отеком и болезненностью при пальпации.
- Пролиферацию. Соединительная ткань начинает активно расти и происходит образование активных веществ, которые необходимы для минерализации костных структур, способствующих затвердеванию. Стадия пролиферации может продолжаться до одного месяца.
- Перестройку костной ткани. Формирование костной мозоли с развития усиленного кровообращения на данном этапе приводит к увеличению плотности хрящевых структур и замене их на костные. В зоне повреждения откладываются минеральные вещества, которые в последующем и обеспечивают повышение прочности. Ее продолжительность может составлять от одного месяца до полугода. На данных этапах важно предотвратить образование ложного сустава или других процессов, нарушающих регенерацию.
- Стадию полного заживления. Добиться полного восстановления можно через полгода или год от травмы. На данном этапе происходит окончательное формирование всех структур, в том числе и надкостницы. Кроме того, восстанавливается функциональная активность и кровообращение за счёт увеличения количества кровеносных сосудов.
Терапия
Формирование полноценной костной мозоли при переломе не относят к патологическим состояниям, так как процессы которые проходят в несколько этапов необходимы для восстановления подвижности структур. Поэтому, лечить костную мозоль не нужно. Убирать излишки тканей рекомендуется только в тех случаях, когда пациента беспокоит:
- Боль и дискомфорт, напоминающая ушиб.
- Ограничение движений в зоне повреждения из-за сформировавшегося нароста.
- Воспаление тканей с отеком, гиперемией и болезненностью.
- Выраженная деформация тканей, нарушающая эстетический вид. Данные образования хорошо заметны на рёбрах или ключицах.
На этапе развития костной мозоли и формирования полноценной структуры пациенту назначают медикаментозное лечение и физиотерапевтические процедуры. В редких случаях показано хирургическое вмешательство.

Физиотерапевтический способ лечения является одним из наиболее эффективных, который позволяет решить различные проблемы, в том числе и такие, как убрать большую костную мозоль. Несмотря на то, что рассасываться нарост будет долго, его действие будет заметным. Курс лечения и вид процедуры подбирается лечащим врачом в индивидуальном порядке. Среди основных методов физиотерапевтического воздействия выделяют:
- Электрофорез с лекарственными средствами.
- Рефлексотерапию.
- Магнитотерапию.
- Массаж.
Последний способ физиотерапевтического лечения можно выполнять в домашних условиях. Для этого врач предварительно объясняет технику выполнения и в последующем пациент может лечиться дома. Для наглядности предоставляются обучающие видео.
Учитывая какое время образуется появляющаяся костная мозоль после перелома подбирают и медикаментозное лечение. В большинстве случаев его назначают, если выглядит костная мозоль на рентгене или снимке МРТ в виде массивного образования, затрудняющего нормальную подвижность сустава, либо вызывающего выраженную деформацию тканей. Кроме того, показанием для назначения лекарственных средств служит болевой синдром, покраснение тканей и длительно не уменьшающийся отек. К наиболее распространённым препаратам относят:
- Дипроспан.
- Кеналог.
- Траумель.
Данные средства могут наноситься местно, либо вводиться в зону костной мозоли на суставе колена или другого участка.
Такие лекарства как Лидаза назначаются при физиотерапевтических процедурах.
Хирургическое лечение показано, если образуется какое — либо формирующееся костное образование, на месте мозоли через непродолжительное время нарушает двигательную активность пациента. В данном случае производят удаление появившихся структур.
Лекарственная терапия также должна быть направлена на снижение выраженности воспаления и отека. Для этого в течение короткого времени могут назначаться нестероидный противовоспалительные средства в виде мазей или гелей.
При нарушениях обмена веществ, таких как остеопороз, подагра или сахарный диабет, применяются препараты, направленные на его восстановление.
Народные методы терапии применяются только в комплексе с другими способами лечения.
Важно! Применять их в качестве основного способа терапии не рекомендуется, так как высока вероятность развития осложнений.
Выбор средств осуществляется лечащим врачом, он подбирает наиболее безопасный и эффективный рецепт. Наиболее часто назначаются компрессы, ванночки или различные примочки, которые оказывают местное воздействие. В результате снижается выраженность болевого синдрома, отека и воспаления. Для приготовления лечебных смесей используют календулу, ромашку или зверобой.
Устраняют выраженность дискомфорта примочки с яблочным уксусом или листья алоэ. Предупредить обширное разрастание ткани можно с помощью спиртовых примочек.
Советы как избежать патологических образований при восстановлении
Для исключения патологических образований при восстановлении необходимо придерживаться основных советов. Среди них выделяют:
- Раннее обращение за медицинской помощью при подозрениях на нарушение целостности костной ткани. Это связано с тем, что мозоль может формироваться и без повреждения костей, при этом пациент столкнётся с появлением деформации.
- Надежную фиксацию в очаге повреждения. Ограничение подвижности должно проводиться до тех пор, пока специалист не определит полное восстановление тканей. Нельзя отказываться от ношения эластически бинтов, гипсовых лонгет или ортезов. Кроме того, запрещено снимать фиксирующие элементы раньше полной регенерации. Это особенно важно при травмах колена или локтевого сустава.
- Исключение нагрузки на поврежденные ткани. Пациент не только должен ограничить двигательную активность этого участка, но и уменьшить давление на патологические структуры. Для этого можно воспользоваться различными приспособлениями, например, костылями или ходункам.
- Регулярное наблюдение у врача с динамической оценкой самочувствия и возможной коррекцией терапии на реабилитационном этапе.
На вопрос о том должна ли рассосаться костная мозоль и когда рассасывается участок регенерации необходимо не только учитывать общепринятые сроки, но и индивидуальные особенности пациента. Процесс восстановления будет зависеть от возраста, сопутствующих патологий, локализации поражённого участка.
Профилактика
Каждому пациенту необходимо знать сколько образуется костная мозоль и особенности ее формирования. Врач после оказания медицинской помощи даёт рекомендации об образе жизни, что позволит избежать рецидивов и появления осложнений. Среди основных профилактических мероприятий выделяют:
- Соблюдение постельного режима или ограничение физической активности на всём периоде, когда проходят этапы формирования новой костной мозоли. Запрещается перенапряжение мышц в поражённом участке.
Использование фиксирующих устройств. Учитывая сроки полного образования костной мозоли необходимо применять различные устройства, которые ограничивают двигательную активность в участке перелома. Это может быть ортез, гипсовая лонгетка или фиксирующая повязка. Трудности с иммобилизацией могут возникнуть, если костная мозоль формируется у ребер. В результате происходит более быстрое срастание обломков. - Изменение состава и норм питания. Для того чтобы мозоль на кости не вызывала в последующем у пациента дискомфорта, необходимо подобрать меню, обогащенное продуктами, содержащими кальций и различные минералы, а также белок. К ним относят молоко, творог, сметану, натуральные йогурты, а также яйца и мясные продукты.
- Применение дополнительных добавок. Формирование тканей при образовавшемся переломе может занять продолжительное время. Для того чтобы ускорить процессы регенерации, пациентам с признаками нехватки кальция важно сразу после травмы на любой стадии принимать различные витаминно-минеральные комплексы. Их использование должно быть длительным.
- Исключение перегревания поражённой области. Для того чтобы предупредить возрастание отека и нарушения кровообращения, в период регенерации тканей запрещается посещение бани или длительное нахождение в бане.
- Применение физиотерапевтических процедур в реабилитационном периоде. Учитывая через какое время образуется костная мозоль после перелома и как образовалась полноценная кость на участке повреждения, необходимо подбирать физиотерапевтические процедуры. Они помогают улучшить кровообращение, ускоряя процесс регенерации.
Соблюдение данных рекомендаций поможет снизить риск развития рецидивов.
Избавиться от костной мозоли необходимо если у пациента появляются патологические симптомы, нарушается двигательная активность, формируется выраженная деформация тканей. Для того чтобы предотвратить осложнения и восстановиться в короткие сроки, необходимо придерживаться рекомендаций специалиста и регулярно наблюдаться для динамического контроля.
Источник
