Я удалила много родинок

03.11.2017
В своих практических рекомендациях от 2017 года NCCN в качестве факторов риска возникновения меланомы указывает наличие большого количества невусов на коже. Однако точное количество не называет. Результаты исследований этого вопроса достаточно противоречивы, и единого мнения среди ученых нет. В этой статье я попробую обобщить имеющиеся данные и ответить на вопрос: «Какое же количество родинок будет поводом регулярно наблюдаться у дерматоонколога?»
Зависимость между числом родинок и риском возникновения меланомы
Исследований этого вопроса – немало. Если начать обозревать все, получится длинная и скучная статья, которую вам будет не интересно читать, а мне – писать.
Я отобрал несколько наиболее крупных исследований, которые помогут нам составить собственное мнение по этому вопросу.
Однако прежде чем рассматривать данные исследований, перейдем от народного понятия «родинка» к медицинскому – «невус».

Что такое родинка и какие родинки имеют значение?
Уже на этом этапе выясняются интересные вещи. Далеко не каждое коричневое образование на коже подойдет под определение «родинка» и будет посчитано.
В 1990 году Международное агентство по изучению рака (МАИР, англ. IARC) четко определило понятие «родинки» (пигментного невуса) для эпидемиологических исследований такого типа.
Коричневые или черные пигментные пятна или узелки (папулы), которые достаточно хорошо выделяются более темным цветом на фоне окружающей кожи. Подлежащие подсчету образования не должны иметь признаков веснушек, солнечного лентиго, себорейного кератоза, пятен цвета кофе с молоком или других немеланоцитарных поражений.
Выводы из этого определения и приятны, и не очень:
1) То, что вы раньше считали родинкой, может ею не оказаться, и риск меланомы у вас будет ниже, чем думалось.
2) Вы не сможете самостоятельно посчитать количество невусов на коже. Это сделает только врач – дерматолог или дерматоонколог. Скажу больше, в некоторых случаях без дерматоскопа даже опытный специалист не всегда сможет отличить солнечное лентиго от пигментного невуса.
Атипичные (диспластические) невусы
Согласно тому же определению IARC от 1990 года, отдельному подсчету подлежат атипичные невусы:
Перевод. Хотя бы часть невуса должна быть представлена в виде пятна, в дополнение к этому хотя бы 3 из ниже перечисленных критериев должны присутствовать:
(а) нечеткая граница;
(б) размер 5 мм и более;
(ц) разные цвета в окраске;
(д) неровный контур;
(е) покраснение кожи.
Много родинок – это сколько? И каких?
Приведу 2 наиболее крупных и наиболее свежих исследования, которые мне удалось найти. Обе работы представляют собой метаанализ, т. е. обобщение данных нескольких клинических исследований. На мой взгляд, этот тип исследований часто заслуживает большего доверия, чем единичное исследование.
1. Исследование итальянских авторов от 2005 г.
Meta-analysis of risk factors for cutaneous melanoma: I. Common and atypical naevi.
Обобщены результаты 46 отдельных исследований.
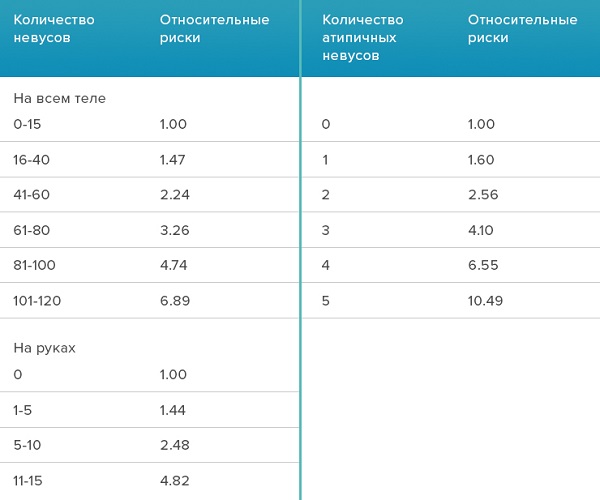
Все то же самое, но словами: риск заболевания меланомой растет прямо пропорционально количеству невусов, как обычных, так и атипичных. Минимальный риск заболеть меланомой – у человека с 15 и менее невусами на коже, отсутствием невусов на руках и отсутствием атипических невусов.
Максимальный риск – у человека с более 100 обычными невусами, 15 невусами на руках и 5 атипичными невусами.
2. Американское исследование от 2010 г.
Catherine M. Olsen, Heidi J. Carroll and David C. Whiteman
Estimating the Attributable Fraction for Cancer: A Meta-analysis of Nevi and Melanoma
Обобщены результаты 49 исследований.
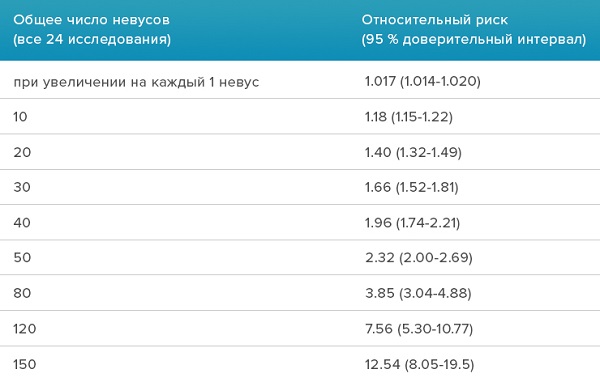
Результаты согласуются с результатами предыдущего исследования.
Риск меланомы увеличивается вместе с количеством обычных и/или атипичных невусов на коже.
В отличие от предыдущего исследования отмечается, что 42 % пациентов с меланомой имели 25 и более обычных невусов и/или 1 атипичный невус и более.
Именно этих пациентов авторы относят к группе высокого риска и рекомендуют им более тщательное наблюдение и обучение методам самодиагностики.
К сожалению, ни в первом, ни во втором исследованиях авторы не дают конкретных рекомендаций по частоте и формату наблюдения пациентов из группы риска. Мы попытаемся сформулировать ответы на эти вопросы чуть позже.
Если много родинок плохо, значит, их нужно удалять?
К счастью, нет.
В большом проценте случаев меланома может развиваться на фоне неизмененной кожи. С этой точки зрения удаление обычных пигментных невусов с целью профилактики меланомы бессмысленно. С другой стороны, здесь важно отметить, что если тот или иной невус вызывает подозрение у онколога, то его удаление (с диагностической целью) вполне показано.
Повышает ли большое количество родинок риск базалиомы и плоскоклеточного рака?
Нет. Базальноклеточный, плоскоклеточный рак кожи и меланома происходят из различных клеток кожи. Большое количество родинок (пигментных невусов) не увеличивает риск заболеть базалиомой или плоскоклеточной карциномой.
Что делать, если много родинок на теле?
Из первого исследования мы выяснили, что вероятность заболеть меланомой возрастает прямо пропорционально числу обычных и/или диспластических (атипичных) невусов.
Во втором метаанализе говорится, что люди с 25 и более обычными невусами и/или 1 и более атипичным невусом находятся в группе риска по развитию меланомы.
Думаю, что после прочтения предыдущего абзаца все читатели, скорее всего, поделились на 3 группы:
- «У меня куча родинок и точно больше 25, я заболею меланомой! О, ужас!»
- «У меня меньше 25 родинок, и я теперь на 100 % могу расслабиться на тему меланомы».
- Побежали считать родинки и поняли, что без врача не справятся.
Мне кажется, что не нужно делить все на черное и белое. К сожалению, заболеть меланомой могут все. И те, у кого больше 25 родинок, и те, у кого меньше, и даже те, у кого всего одна или две родинки. На 100 % не застрахован никто, просто вероятность у всех разная. Важно понимать, что количество родинок – всего лишь один из 17 факторов риска меланомы. Думаю, что делать какие-то фатальные выводы и впадать в панику только потому, что у вас много родинок – не стоит.
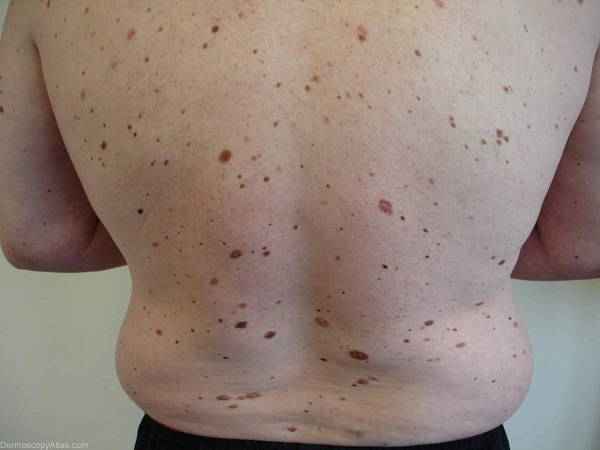
Как наблюдаться, если у вас много родинок?
В своей практике, если у человека нет факторов риска развития меланомы, я рекомендую показываться онкологу для осмотра с дерматоскопом ежегодно в мае на Дне диагностики меланомы. В добавление к этому – проводить полный самоосмотр всей кожи 1 раз в полгода, рассмотреть родинку в труднодоступном месте можно с помощью двух зеркал.
Если у человека есть один или несколько факторов риска, посещать дерматоонколога для проведения дерматоскопии нужно 1 раз в 6 месяцев и проводить самоосмотр 1 раз в 3 месяца.
Для тех, у кого много родинок (25, 50 или 100 – не важно) и наблюдать за ними представляется сложным, существует такой вид динамического наблюдения, как цифровое картирование невусов.
Вот пример того, как это происходит в Германии:
Именно такой вид наблюдения, по данным Европейского общества клинической онкологии (ESMO), считается наиболее адекватным для пациентов с большим количеством невусов:

По данным на октябрь 2017 года, такие аппараты есть в России, в Москве и Екатеринбурге, цена на обследование может достигать 10 тысяч рублей.
Обновление от декабря 2017. С гордостью сообщаю, что теперь в Санкт-Петербурге я провожу аналогичное обследование.
Резюме, или Коротко о главном
Большое количество родинок – 25, 50 или 100 – не повод для паники, а всего лишь один из 17 факторов риска развития меланомы. В такой ситуации наблюдаться у онколога с дерматоскопией стоит как минимум 1 раз в полгода либо чаще, если так считает ваш врач. Самоосмотр всей кожи с использованием двух зеркал проводить 1 раз в месяц.
По данным исследований, оптимальный способ наблюдать за большим количеством родинок – цифровое картирование невусов.
Другие статьи:
- Удаление родинок радионожом: почему это безопасно
- Варианты неполного удаления родинки: есть ли опасность
- Гистология родинки: этапы исследования и частые вопросы
- Радиоволновое удаление папиллом
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос
Источник
- Врачи
- Лечение
- Статья обновлена:18.06.2020
На теле каждого человека присутствуют родинки или невусы. Невусы бывают врожденные и приобретенные. Врожденные невусы появляются в первые 2 года жизни ребенка, приобретенные невусы, как правило, появляются с 10 лет. С течением времени они “созревают”, “стареют” и к пожилому возрасту большинство невусов подвергается инволюции. Родинки отличаются друг от друга размером, формой, цветом и плотностью. Некоторые из них могут доставлять своему обладателю некоторый дискомфорт: травмироваться, расти, и становиться причиной различных комплексов (эстетика). Но некоторые невусы могут озлокачествляться: по данным исследований около 20-25% меланом развивается на фоне невусов! Поэтому одни родинки требуют только эстетической коррекции, а другие – дополнительной диагностики и удаления по медицинским показаниям.
- Какие родинки можно и нужно удалять?
- Что необходимо знать о диагностике родинок и других образований на коже?
- Какие родинки и новообразования считаются “плохими”? И что такое “меланома”?
На эти и другие вопросы специально для читателей medportal.ru ответит ведущий дерматоонколог Frau Klinik Белянина Елена Олеговна.
– Какие новообразования считаются “опасными”? На что необходимо обращать внимание при появлении новых родинок?
Не существует точного стандарта, по которому родинка считается “плохой” или “хорошей”. В каждом случае необходима тщательная диагностика. Прекрасно, когда люди сами приходят на профилактическую диагностику новообразований. Ежегодно в мае проводится благотворительная акция “День меланомы”, когда можно бесплатно получить консультацию специалиста.
Целью профилактического осмотра родинок является не только выявление подозрительных или злокачественных образований, но и выявление людей с факторами риска образования меланомы (злокачественная опухоль кожи). Такие пациенты должны находиться на постоянном динамическом наблюдении у дерматоонколога.
Важно!
Появление новых родинок после 40 лет – повод обратится к дерматоонкологу! При изменении существующих невусов следует обращать внимание на такие признаки как быстрый рост, изменение цвета и структуры новообразования, уплотнение, изьязвление и кровоточивость. Кроме того, в зоне риска люди, у которых есть кровные родственники с выявленной меланомой кожи!
– Какие методы исследования родинок существуют на сегодняшний день?

Дерматоскопия атипичной родинки
В настоящее время невозможно уже представить осмотр кожи без проведения дерматоскопии. Дерматоскопия – это простой неинвазивный метод оценки природы новообразований кожи с помощью визуализации структур эпидермиса и дермы. Когда есть подозрения в злокачественной природе образования, проводится биопсия (удаление новообразования в пределах здоровых тканей с гистологическим исследованием).
Гистологическое исследование (исследование ткани под микроскопом) является заключительным этапом диагностики. Данное исследование проводится также при удалении и доброкачественных родинок! Необходимо понимать, что удаление злокачественного образования, ошибочно принятого за доброкачественное, без гистологического исследования, приведет к поздней диагностике и к невозможности излечения!
– Какие методы удаления новообразований существуют на сегодняшний день?
Показания для удаления родинок можно условно разделить на медицинские и эстетические. Если врач при осмотре не выявил подозрительных образований, а пациенту какие-то родинки не нравятся или травмируются, то удаление проводится по эстетическим показаниям, по просьбе пациента. Если при осмотре выявлены подозрительные образования, то они подлежат обязательному удалению с гистологическим исследованием. В случаях выявления явно злокачественного новообразования пациент направляется на лечение и обследование в специализированное учреждение.
На сегодняшний день существует несколько методик удаления новообразований: иссечение хирургическим путем и деструктивные методы (радиоволновой, электрокоагуляция, углекислотный лазер). Доброкачественные новообразования преимущественно удаляются с помощью лазера ввиду хорошей переносимости метода пациентами, небольшой длительности процедуры (3-5 минут), а также высоких эстетических результатов.
Удаление родинки лазером
В определенных случаях используется хирургический метод (с наложением швов) – при больших размерах образования, при расположении в складках кожи, при подозрении на злокачественный процесс!
– Насколько оправданы мифы о том, что родинки удалять нельзя, что это приводит к онкологии и даже летальным исходам?
Родинки удалять можно, а иногда и нужно, но только после тщательной
диагностики. К летальным исходам приводит вовремя не выявленная (и потому непролеченная) меланома (злокачественная опухоль кожи). Удаление доброкачественных новообразований никак не провоцирует появление злокачественной опухоли.
Сегодня существует метод, который позволяет определить любое злокачественное образование и принять решение о его дальнейшем лечении. Дерматоскопия – простой оптический метод диагностики и наблюдения за новообразованиями кожи. Данный метод повышает диагностическую точность на 45% (по сравнению с осмотром невооруженным глазом)!
Биопсия и дерматоскопия родинок: исследуем каждый “подозрительный” невус

Записаться на диагностику новообразований во Frau Klinik:
+7 (495) 120-06-10
+7 (495) 532-47-62
Клиника пластической хирургии профессора Блохина и доктора Вульфа
м. «Проспект мира» Москва, ул. Гиляровского, 55
м. «Курская», Москва, Подсосенский пер., 20А
Опубликовано на правах рекламы.
Источник
Почему у одних людей их много, а у других не очень; правда ли, что если содрать родинку, можно умереть. Дерматолог и хирург-онколог Европейского медицинского центра Эльмира Дзыбова отвечает на эти и другие вопросы.
Родинка, или на медицинском языке «невус», это доброкачественное пигментное новообразование кожи, которое состоит из меланоцитов — специальных клеток кожи, которые вырабатывают пигмент меланин. Родинки могут быть различных размеров и формы — плоскими или возвышаться над уровнем кожи, гладкими или покрытыми волосами. По цвету родинки могут быть и розовые, и светло-коричневые, и даже чёрные или бесцветные. Сама по себе родинка какой-либо особой функции не выполняет.
Как и почему образуются родинки
Существует две большие группы родинок: врождённые и приобретённые. Врождённые родинки появляются в течение первого года жизни; основной причиной их образования является наследственная предрасположенность. Если родинка появляется позже, она считается приобретённой. Главной причиной возникновения такой родинки является ультрафиолетовое излучение — чем больше времени человек проводит на солнце, тем больше у него будет родинок.
Родинка хотя доброкачественное, но всё-таки новообразование, то есть опухоль. Поэтому следить за родинками очень важно. В период полового созревания и беременности возможно значительное увеличение существующих родинок в размере и количестве, они могут стать темнее. Подобные трансформации происходят в результате гормональных изменений в организме в эти периоды.
Количество родинок на теле зависит в первую очередь от наследственности — если у родителей много родинок, скорее всего, у ребёнка также со временем появится немало этих новообразований. К факторам риска появления большого количества приобретённых родинок относятся:
- светлый и рыжий цвет волос. У людей с такими волосами и со светлыми глазами меньше пигмента меланина, поэтому они менее защищены от вредного воздействия солнца и чаще получают солнечные ожоги;
- избыточное пребывание на солнце в течение жизни;
- посещение солярия;
- несоблюдение правильного солнечного режима — нерегулярное использование солнцезащитного крема, солнцезащитных очков, шляп.
Если у человека очень много родинок, ему необходимо обратиться к дерматологу, чтобы создать «паспорт родинок». Врач осмотрит каждую родинку с помощью специального увеличительного прибора — дерматоскопа, затем сфотографирует их и занесёт изображения в специальную программу. «Паспорт кожи» необходим, чтобы отслеживать состояние каждой родинки в течение многих лет и замечать малейшие изменения на ранней стадии.
Рак кожи и родинки — есть ли связь
Чем больше у человека родинок, тем статистически больше вероятность развития злокачественной формы рака кожи — меланомы. Однако при этом важно не столько количество родинок, сколько их качество. Чтобы свести риск развития меланомы к минимуму, рекомендуется ежегодно посещать дерматолога для проведения полного осмотра всего кожного покрова. Полный осмотр означает, что вы должны быть готовы раздеться полностью — «плохая» родинка может располагаться где угодно: на животе, в паховой области, на половых губах, в межъягодичной складке, между пальцами на стопах, на коже головы, прячась за волосами, в области наружного слухового прохода. На осмотр необходимо приходить без лака на ногтях — в редких случаях, но всё же «плохая» родинка может скрываться даже под ногтевой пластиной.
Рак кожи — это один из немногих видов рака, который можно диагностировать глазами во время простого осмотра. Для его диагностики нет необходимости проводить сложные исследования, достаточно просто прийти к дерматологу и согласиться на полный осмотр. Если меланома диагностирована и прооперирована на начальных этапах, после лечения пациент полностью выздоравливает. Если же меланому обнаружили на поздних стадиях, к сожалению, прогноз будет неутешительным.
Распространено мнение, что сдирание родинки может привести к раку кожи. Это не так. Но если у человека есть родинка, которая постоянно травмируется, например из-за того, что она находится на шее или в подмышечной области, её рекомендуется показать дерматологу. Скорее всего, её придётся удалить, чтобы предотвратить неприятные последствия.
Как понять, что одна родинка «хорошая», а другая «плохая»
Разделение родинок на «хорошие» и «плохие» очень условное. В общем, можно сказать, что «хорошие» родинки чаще всего небольшого размера, с чёткими границами, однородные по цвету. Они не приносят пациентам дискомфорта, не вызывают каких-либо ощущений. «Плохие» же родинки имеют нечёткие контуры, могут быть разноцветными, большими по размеру, причинять дискомфорт пациенту, вызывать зуд или боль, кровоточить. «Хорошая» родинка или «плохая» — решает только дерматолог-онколог. Порой маленькая и аккуратная с первого взгляда родинка может оказаться опасной меланомой, а большая и некрасивая на вид — совершенно безобидной.
Однако существует правило ABCDE для самооценки родинок, которое рекомендует использовать Европейское общество дерматовенерологии:
- A (asymmetry) — асимметрия: «хорошая» родинка симметричная, «плохая» родинка несимметричная;
- B (borders) — границы: «хорошая» родинка имеет чёткие границы, «плохая» родинка имеет нечёткие и размытые границы;
- С (colour) — цвет: «хорошая» родинка одноцветная, «плохая» родинка может быть разноцветной;
- D (diameter) — диаметр: «хорошая» родинка обычно имеет размер менее 6 мм, «плохая» родинка бывает размером более 6 мм;
- E (evolution) — изменчивость: «хорошая» родинка стабильная, не меняется, не вызывает у человека никаких ощущений, «плохая» же родинка может меняться в размере, вызывать зуд или болезненность.
Кроме того, есть так называемое правило гадкого утёнка — когда у человека может быть много родинок, но одна или несколько штук сильно отличаются по внешнему виду от всех остальных. Таких «гадких утят» чаще всего приходится удалять хирургическим путём с проведением гистологического исследования.
Если вы нашли у себя признак «плохой» родинки хотя бы по одному из пунктов, обязательно проконсультируйтесь у дерматолога.
Как удаляются родинки
Удалять родинки можно по двум причинам: по медицинским — когда доктор решает, что родинку необходимо удалить; по эстетическим — когда пациент понимает, что хочет удалить родинку по личным мотивам.
Способ удаления родинки должен определить врач. Если у доктора возникает малейшее подозрение, что родинка может оказаться не совсем «хорошей», в таких случаях рекомендуется хирургическое удаление с обязательным последующим гистологическим исследованием удалённой родинки. Гистологическое исследование даёт ответы на два основных вопроса: какая родинка была удалена и удалена ли она полностью. Если родинка удалена правильно и полностью, она больше никогда не побеспокоит. Удалять родинки можно и лазером, но только в тех случаях, когда врач на 100% уверен, что родинка доброкачественная. В обоих случаях удаление проводится под местной анестезией. После удаления лазером образуется корочка, которая самостоятельно отпадает через несколько дней, после чего может остаться еле заметный рубчик. После хирургического удаления накладываются швы, которые необходимо снять через 5–10 дней. После этого тоже остаётся почти незаметный след.
Миф о том, что удалять родинки опасно, возник из-за того, что зачастую пациенты обращаются не к дерматологу-онкологу в специализированную клинику, а к косметологам в различные эстетические клиники. Далеко не все косметологические кабинеты оснащены дерматоскопом, далеко не все косметологи владеют нужными знаниями и достоверно могут отличить «плохую» родинку от «хорошей». И если врач под видом «хорошей» родинки удаляет лазером «плохую» и при этом не отправляет её на гистологическое исследование, начнутся серьёзные проблемы.
Если не удалить «плохую» родинку полностью, её оставшаяся часть будет незаметно для пациента прорастать вглубь, в кровеносные и лимфатические сосуды, и с током крови и лимфы разнесётся по всему организму. Порой меланоме требуется несколько лет, чтобы так глубоко прорасти. Но если она проникнет в сосуды, то всего за несколько дней или недель сможет распространиться по всему организму.
Меры предосторожности
Специалисты Mayo Clinic предлагают соблюдать простые правила для профилактики развития рака кожи. Они подходят как людям с большим количеством родинок, так и всем остальным:
- ограничьте пребывание на солнце, летом избегайте находиться под прямыми лучами с 10 утра до 4 часов дня;
- регулярно пользуйтесь солнцезащитными кремами — не только летом, но и в течение всего года;
- носите одежду с UV-фильтрами;
- откажитесь от посещения солярия;
- не травмируйте родинки;
- ежегодно посещайте дерматолога для полного осмотра всего кожного покрова.
Понравилась статья? Ставь палец вверх и подписывайся на The Challenger в «Яндекс. Дзене»! И будьте здоровы!
Источник
