Из родинки выросла шишка
Родинки и родимые пятна – это образования разной природы и локализации, часто появляются на теле у каждого человека. Если пальпируется уплотнение под родинкой, меняется структура, цвета, очертания и формы образования – нужно обратиться к врачу онкологу или дерматологу. Темная точка на теле может стать причиной развития меланомы – рака кожных покровов.

Причины уплотнения
Бугорки под кожей и невусами могут появляться по разным причинам. Новообразования вызывают дискомфорт у человека в виде головной боли, недомогания, повышения температуры. Они могут чесаться, воспаляться, беспокоить при надавливании. Если родинка стала твердой без видимых причин, это может свидетельствовать о перерождении в злокачественную опухоль.
Не всегда уплотнение под невусом говорит, что он опасный. Существует несколько видов кожных дефектов, при которых появляются плотные образования под дермой.
После травмирования или удаления
При удалении нароста медицинскими методами, на его месте образуется корочка, которую нужно беречь от воздействия солнечных лучей, косметических средств. Ее нельзя отдирать. После заживления ранки, корочка отпадает самостоятельно. Иногда на месте удаленного новообразования возникает шишечка. Это говорит о том, что на рану было оказано воздействие.
Утолщение в области устраненной родинки может быть послеоперационным синдромом, формирующейся рубцовой тканью, но шишка может образовываться по более серьезным причинам и грозить опасностью.
После травмирования невуса в эпидермис часто попадает инфекция. В области родинки возникает уплотнение, напоминающее прыщ, акне или угорь. Болит и приносит дискомфорт. Появляется покраснение, человек начинает чувствовать недомогание. Шишка под невусом помимо попадания инфекции в дерму при травме, может свидетельствовать о перерождении доброкачественных клеток в злокачественные. Нарост под новообразованием возникает по причине повреждения образования одеждой.
Чтобы не допустить возникновения шарообразных уплотнений под родинками в случае травмы или после удаления нужно показывать невус врачу. Он отличит безобидное новообразование от угрожающего.
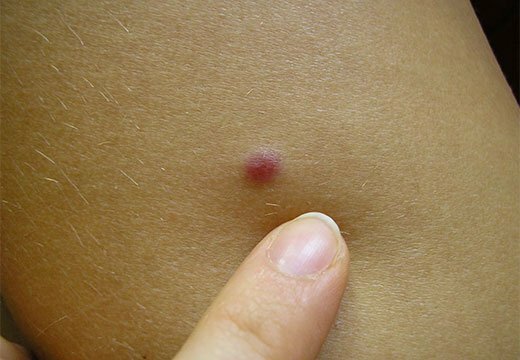
Без причины
Родимое пятно может становиться твердым не только после травмы или несоблюдения правильного ухода после процедуры устранения. Образованию шаровидных уплотнений под невусом сопутствуют следующие факторы:
- Воздействие ультрафиолета.
- Гормональные скачки в организме.
- Самостоятельное удаление новообразования с помощью народных методов или косметических средств.
- Удаление волос с невуса пинцетом.
- Серьезные внутренние патологии.
Шишки образовываются под выпуклыми и висячими невусами красного, коричневого, черного или телесного оттенка. Уплотнения не беспокоят человека, не проявляются зудом или шелушением. Пациент обращает внимание на изменения в образовании, когда оно переродилось в меланому.
Утолщением дермы под родинкой бывает липома или жировик. Шишка имеет округлую форму, доброкачественная, подвижна под кожей. Границы четкие, окрас не отличается от кожных покровов. Вырастать жировик может при нарушениях процессов метаболизма в организме. Проявляется под невусами в области шеи, спины, лица, подмышек.
Отличия уплотненной родинки от атеромы, кисты
Атеромой или кистой называют новообразование в форме шара, локализуется под кожными покровами. Состоит шишка из кожного сала, структура плотная и жесткая. Кожу над липомой или уплотнением под невусом легко собрать в складку, над кистой это сделать нельзя. Дерма изменяет окрас над атеромой. Размер кисты варьируется от 5 мм до 5 см. Болезненных ощущений не вызывает, если ее не чесать и не трогать. Уплотнения не достигают больших размеров.
При инфицировании атерома прорывается, и содержимое проникает вовнутрь дермы, приводит к абсцессу. Врачи выяснили 2 причины, ведущие к образованию атером:
- несоблюдение гигиены;
- нарушения в обмене веществ.
Доктора советуют удалять кисты, чтобы снизить риск развития атероматоза.
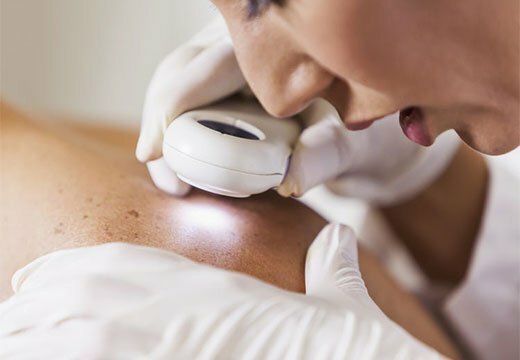
Как избавиться от затвердения
Если родинка затвердела и чешется, врачи советуют ее удалить. Операции проводятся в больнице. Хирурги используют следующие методы:
- Хирургический. Врач скальпелем иссекает выступ на дерме и отправляет ткани на гистологическое обследование. Операция используется для удаления больших новообразований с глубокой корневой системой, проводится с обезболиванием.
- Лазер. Доктор воздействует на утолщение лазером. Метод безболезненный, заживление происходит в короткие сроки.
- Криодеструкция. На новообразование наносится жидкий азот. Оно покрывается корочкой, которая постепенно отпадает. Недостаток процедуры проявляется в возможном повреждении здоровых участков кожных покровов.
- Электрокоагуляция. На родинку и уплотнение воздействуют высокочастотным током, процедуру выполняют с местным обезболиванием. Опухоль отправляют на гистологию.
- Радиоволны. Устранение бугорка происходит с помощью радионожа.
Если под родинкой возникло уплотнение и болит нельзя пробовать устранить его самостоятельно с помощью народной медицины.
Утолщение дермы под родимым пятном может наблюдаться и у ребенка, в этом случае образование срочно нужно показаться доктору.
Когда стоит обратиться к врачу и опасно ли это
Округлые бугорки под невусами на плечах, голове, скулах, руках и ногах сигнализируют о том, что в организме происходят изменения. Поводом обращения к доктору-дерматологу должны послужить следующие симптомы:
- Утолщение стало твердым, родинка набухла.
- У невуса изменился ореол, окрас, структура, форма. Границы стали нечеткими.
- Новообразование и утолщение дермы под ним изменяется в размерах, увеличивается.
- Шишка чешется, болит, воспаляется, из нее вытекает жидкость или кровь.
- На поверхности появляются трещины, на поверхности пятна выпадают волоски.
Ряд этих причин служит поводом обращения в больницу.
Появление симптомов свидетельствует о развитии меланомы. Что дальше делать с родинкой и какой выбрать способ удаления, решит доктор.
Возможные осложнения
Невус начал затвердевать и под ним образовалось круглое утолщение – это говорит о развитии воспалительного процесса в дерме, неправильном функционировании и распределении подкожного сала, нарушениях в метаболических процессах, гормональных сбоях.
Наросты под кожей в области родимого пятна свидетельствуют о появлении липомы, кисты, абсцесса, инородного тела внутри, увеличении лимфатических и ревматоидных узлов.
Утолщения дермы под невусами говорят о развитии поверхностных злокачественных опухолей – саркоме. Такие новообразования объемны. На начальных стадиях не приносят пациенту дискомфорта, постепенно разлагаются и воспаляются. Нарост кожного покрова под новообразованием является первым сигналом развития раковой опухоли – меланомы.
Шишку под родинкой должен осмотреть врач. Злокачественные клетки проникают вглубь организма, распространяясь по лимфатическим узлам в органы и системы.
Источник
Слово нашему эксперту – врачу дерматологу-онкологу Института пластической хирургии и косметологии Екатерине Васильевой.
Хорошие и плохие
Родинки бывают самыми разными – светлые или темные, плоские или «возвышающиеся», поверхностные или заложенные в толще кожи, словом, всякие: и красивые, и безобразные. А что насчет опасности их перерождения, какие из них – самые «плохие»?
Врачи считают, что способность к перерождению в злокачественное образование гораздо выше не у тех родинок, с которыми мы рождаемся, а у тех, которые появляются на коже позже. И не обязательно это выпуклые или волосистые родинки, которые большинство из нас считают самыми «нехорошими». Чаще всего опасными могут быть как раз плоские образования. Перерождаются и родинки, расположенные на подошвах, ладонях, внутренней стороне плеч и бедер, и особенно на местах с повышенной травмоопасностью – например, если родинку на шее часто задевает воротник и т. д.
Имеет значение и размер родинок: средние, крупные и гигантские чаще могут переродиться в меланому. Поэтому, даже если такие родинки «живут» на незаметном месте и особых хлопот не доставляют, все-таки раз в год надо консультироваться по поводу них у дерматологов-онкологов.
Осторожно, провокаторы!
Что провоцирует процесс перерождения родинок? Прежде всего – инсоляции (пребывание на солнце). Бесполезно защищать родинки от вездесущих солнечных лучей полотенцем, панамой и уж тем более заклеивать пластырем – парниковый эффект наносит двойной удар. Не менее опасен и солярий, он абсолютно противопоказан тем, у кого много родинок на теле.
Дать толчок развитию опухоли может любая травма родинки. Поэтому, если вы задели ее ногтем, ненароком повредили каким-то острым предметом, обязательно покажитесь врачу.
Кстати, тем, у кого на теле много родинок, нужно мыться только мягкой губкой, а не жесткой мочалкой и тем более не тереть спину щеткой. Выступающие над поверхностью кожи родинки лучше всего осторожно мыть рукой.
Не пропустить угрозу
Существует пять признаков, о которых нужно знать каждому. Именно они могут просигналить о первых «нехороших» симптомах. Самообследование провести несложно:
● Проведите мысленно через центр родинки ось. Нормальные родинки «делятся» на равные половинки. Асимметрия – сигнал опасности.
● Осмотрите контуры родинки – при злокачественном перерождении края становятся зубчатыми.
● Проверьте, не меняет ли родинка цвет: нет ли вкраплений, прожилок.
● Следите за размером «подозрительных» (особенно больших родинок). Периодически измеряйте их диаметр линейкой и записывайте показания.
● Контролируйте любые изменения: размер, объем, текстуру. Если родинка вдруг начала кровоточить или стала болезненной – срочно к врачу!
● Раз в год «техосмотр» у дерматолога-онколога стоит проходить и тем, у кого много родинок и если они крупные. Желательно показаться врачу и после отдыха в жарких краях.
Удалить или оставить?
А если с родинками все в порядке, стоит ли их удалять?
Если родинка живет на «неудобном месте» – под бретелькой, на талии, на шее – и постоянно подвергается давлению или трению, то это бомба замедленного действия, которая может взорваться в любой момент, поэтому лучше удалить ее, пока она в спокойном состоянии.
А если ничто ей не грозит, но вы хотите избавиться от «особой приметы» по чисто эстетическим соображениям?
Пожалуйста, но все-таки окончательное решение будет за врачом, потому что к удалению есть и противопоказания. Например, удалять «неопасные» родинки нельзя при сердечно-сосудистых и аутоиммунных заболеваниях в тяжелой форме‚ иммунодефицитном состоянии‚ склонности к образованию келлоидных рубцов. И в период обострения хронических заболеваний – герпеса, аллергии, а также во время беременности.
Прощай, проблема!
Куда идти, как действовать, если хотите удалить родинку? Однозначно – не в косметический салон, а только к врачу
дерматологу-онкологу.
Опытный специалист определит состояние родинки визуально. В некоторых случаях для диагностики используется и специальное оборудование, которое дает возможность поставить точный диагноз. Если возникают «нехорошие» подозрения, обязательно назначается гистология – исследование удаленной ткани.
Какой метод лучше: электрокоагуляция, лазер или криодиструкция?
Криодиструкция (выжигание образования с помощью жидкого азота) используется только для удаления бородавок или папиллом – то есть образований вирусного происхождения, так как это не радикальное удаление. Родинка часто залегает глубоко в тканях, и если ее удалить не полностью, она может снова «прорасти».
Лазер иссекает родинку, но это более травматичная операция.
Самый предпочтительный метод – электрокоагуляция: ее главное преимущество в том, что после операции новообразование можно отправить на гистологическое исследование (ни лазер, ни жидкий азот не дают такой возможности). При электрокоагуляции проводится местная анестезия, а сама операция длится от 5 до 20 минут.
Что потом?
После удаления родинки на ее месте остается мини-рубчик, затем образуется корочка. В течение 1–2 недель, пока ранка не заживет, ее нужно будет несколько раз в день смазывать крепким раствором марганцовки или другими антисептическими и ускоряющими заживление средствами. В это время запрещается посещать баню или бассейн, принимать душ – ранку нельзя мочить. Если родинка была на лице, не стоит умываться – протирайте кожу ватным диском, смоченным очищающим лосьоном, осторожно наносите крем, а вот от декоративной косметики на некоторое время лучше отказаться.
Нельзя пытаться избавиться от корочки, пока она сама не отпадет, иначе заживление замедлится. Через 7–10 дней после операции желательно прийти на контрольный осмотр к врачу.
Источник
Появление новых родинок на теле или изменение их размеров, цвета и структуры вызывает беспокойство.
Часто пациентов волнует вопрос: «Что делать, если выросла родинка? К какому специалисту обращаться?»
Надо ли волноваться, если выросла родинка
Какие симптомы нельзя игнорировать
Чаще всего родинки не приносят неудобств, но отмечаются симптомы, которые нельзя игнорировать, если родинка:
- изменила цвет – потемнела или обесцветилась;
- уплотнилась;
- увеличилась в размерах;
- кровоточит;
- вызывает дискомфорт илиболит;
- после удаления снова появилась;
- на поверхности невуса возникли трещины, вкрапления, воспаление.
При появлении этих признаков – необходимо обратиться к специалисту для визуального осмотра, дерматоскопии и исследования клеток невуса (биопсии).
Первичный осмотр проводит дерматолог, а при его отсутствии – терапевт или педиатр.
Специалист определяет необходимость дальнейшего наблюдения или обследования невуса, его удаления или консультацию дерматолога-онколога.
Какие бывают невусы
Родинка (невус) – это доброкачественное пигментное образование, сформированное в виде скопления меланоцитов в эпидермисе, дерме или между слоями кожи.
Появление первых родиноку ребенка отмечается в течение первого полугодия жизни с постепенным увеличением их числа.
Выделяют:
1) врожденные родимые пятна:
- сосудистые невусы (гемангиомы), возникающие в результате нарушения закладки и патологического разрастания мелких сосудов кожи;
- пигментные родимые пятна, связанные с нарушением процесса миграции меланобластов в кожу во внутриутробном периоде;
2) приобретенные сосудистые или пигментные невусы, появляющиеся на коже в течение жизни в результате различных изменений в организме.
В зависимости от локализации скопления меланоцитов невусы классифицируют:
- эпидермально-дермальные (пограничные) родинки – невусы сформированы на границе эпидермиса и дермы – это плоские, иногда приподнятые над поверхностью кожи родимые пятна;
- эпидермальные пигментные пятна (веснушки или лентиго) – скопления пигментных клеток расположены в поверхностном слое кожи (эпидермисе);
- интрадермальные меланоцитарные невусы – это возвышающиеся над поверхностью кожи пигментные образования, часто имеющие бугристую или шероховатую поверхность, меланоциты локализованы в дерме.
Почему увеличиваются
Увеличение количества невусов на теле часто наблюдаются:
1) в периоды гормональной перестройки организма;
- в пубертатном периоде;
- при беременности;
- в период менопаузы;
2) при излишней инсоляции;
3) в результате наследственной предрасположенности;
4) после травм, воспалительных заболеваний и кожных инфекций;
5) при прогрессировании соматических заболеваний, эндокринной патологии.
С этими же причинами связаны различные изменения размера, формы и внешнего вида невуса.
Наиболее часто появление новых пигментных пятен и/или увеличение размеров уже существующих родинок отмечается во время беременности, что связано со значительным изменением уровня женских половых гормонов (эстрогенов) и прогестерона.
Также довольно часто наблюдаются изменения невусов при их постоянном механическом повреждении (трении или сдавливании резинками, тугим воротником, поясом, бретельками).
Обычно этим изменениям подвержены родинки расположенныена шее,подошвах ног, ладонях, талии, голенях.
Не менее опасно и расположение родинок на открытых частях тела (на руке, лице, шее) – здесь они подвержены постоянному воздействию прямого ультрафиолетового излучения. Это особенно опасно при длительном пребывании на солнце, изменении климата, частом посещении солярия.
Группа риска
Ученые выделяют определенные факторы риска перерождения пигментного невуса в меланому.
К ним относятся:
- люди с очень белой кожей, склонные к развитию солнечных ожогов (I – II фототипы);
- наличие на коже множественных веснушек, родинок;
- пациенты с наследственной предрасположенностью к развитию меланомы (заболевание у ближайших родственников);
- появление большого количества родинок на теле в определенный период жизни (что наиболее опасно в пожилом и старческом возрасте);
- длительное воздействие на кожу активного солнечного излучения;
- постоянное механическое воздействие и травматизация родинок (при расчесывании, если родинка расположенана голове или при бритье с локализацией невуса на щеке);
- пациенты с доброкачественными опухолями кожных покровов или атипичными невусами (меланомоопасные родинки);
- изменение размера и структуры невусов;
- повторный рост и изменение внешнего вида родинки после удаления.
Когда надо волноваться
При любых изменениях уже существующей родинки или при появлении быстрорастущего нового невуса необходимо проконсультироваться со специалистом.
Надо волноваться:
- если произошло изменение цвета родинки: побледнела или почернела;
- появилось неравномерное окрашивание пигментного невуса: черные вкрапления, разные оттенки коричневого или наличие бесцветных участков;
- поверхность родинки стала бугристой, с участками ороговения;
- если в области пигментного новообразования отмечается рост волос;
- отмечается изменения краев и формы невуса,быстрорастет;
- родимое пятно кровоточит после травмы;
- появиласьноваябыстрорастущая родинка;
- выросла родинка после удаления других новообразований (папилломы, атеромы, липомы);
- отмечается изменение контуров старой родинки или появление новой родинки с неровными, нечеткими или прерывистыми краями;
- появление зон воспаления по краю пигментного новообразования;
- наличие дискомфорта, зуда или боли в области невуса;
- удаленная родинка появилась снова, при этом отмечается изменение ее формы, цвета, очертаний, наличие включений, трещин, изъязвлений или очагов некроза.
Что делать, если выросла родинка
При появлении любых признаков изменения формы, размера или внешнего вида старой родинки, прежде всего, необходимо определиться к какому врачу идти.
Первичную консультацию проводит дерматолог или терапевт.
При изменении структуры, повреждении или росте родинки у детей – необходимо обратиться к педиатру или детскому дерматологу.
При наличии тревожных симптомов и признаках перерождения невуса при визуальном осмотре и дерматоскопии дерматолог направляет пациента к хирургу-онкологу или дерматологу – онкологу.
При локализации родинкина груди – наблюдение и лечение невуса осуществляет маммолог или маммолог – онколог.
В крупных клиниках существуют дистанционные формы консультации. Для этого измененную родинку нужно сфотографировать, а фотозагрузить на сайт клиники. После специалист даст консультацию по уходу, наблюдению, лечению невуса или пригласит на очную консультацию.
Лечение
Каждый человек должен очень внимательно относиться к любым образованиям на теле, особенно к невусам.
Достаточно часто пациенты не сразу обращаются к специалисту при появлении патологических изменений родинок, а это приводит к опасным для здоровья и жизни последствиям
При злокачественном перерождении меланоцитов эпидермального невуса, раннем диагностировании меланомы и своевременном удалении опухоли – прогноз благоприятен.
Часто онкологи рекомендуют удалять невусы, которые могут доставить проблемы:
- при локализации родинок в потенциально опасных местах: на спине, лице, ладонях и подошвах стоп;
- при минимальных изменениях в структуре и размерах пигментного новообразования;
- при наличии атипичных меланоформных невусов и наследственной предрасположенности к развитию меланомы;
- при повторном возникновении удаленного новообразования («родинку удалила, а она снова появилась»), особенно при ее быстром росте и внешних изменениях.
Удаление родинок в домашних условиях может спровоцировать перерождение клеток невуса и привести к развитию рака кожи.
Поэтому при появлении минимальных изменений в размерах, форме или внешнем виде невуса:
- необходима срочная консультация и наблюдение образования у специалиста (дерматолога или терапевта);
- при подозрении на малигнизацию невуса – нужна консультация онкодерматолога или хирурга-онколога;
- только специалист может решить можно ли удалять невус и определить метод удаления, а также необходимость дополнительного лечения (химиотерапии, радиационных методик).
Источник
