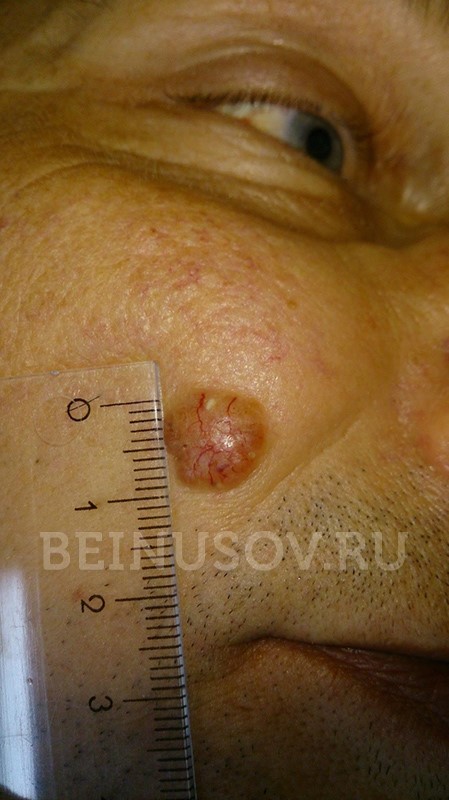
Дифференциальная диагностика базалиомы и меланомы
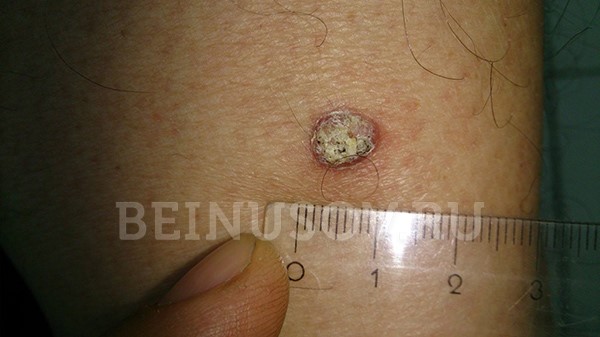
Инструментальная диагностика меланомы. Дифференциация
Для выявления в подозрительных очагах признаков, указывающих на мелапому, используется дерматоскопия, позволяющая принять решение о биопсии. В проспективном исследовании 401 очага применение дерматоскопии увеличило чувствительность критериев ABCDE от 66,6% до 80%, а специфичность – от 79,3% до 89,1%.
В исследовании эффективности дерматоскоиии с участием 60 врачей (35 врачей общей практики, 10 дерматологов и 16 дерматологов-ординаторов) неподписанные стандартные фотографии сорока очагов оценивались с помощью критериев ABCD, дерматоскопического алгоритма Menzies, дерматоскопического «правила семи признаков» и дифференциально-диагностического алгоритма, при этом чувствительность была выше, чем при оценке невооруженным глазом. Врачей проинструктировали относительно каждого из методов дерматоскоиии. Анализ стандартных фотографий невооруженным глазом обеспечил чувствительность 61% и специфичность 85% при диагностической точности 73%. Дерматоскопические фотографии повышали чувствительность (68% для дифференциально-диагностического алгоритма, 77% – для правила ABCD, 81% – для «правила семи признаков» и 85% – для дерматоскопического алгоритма Menzies). Специфичность при этом не возрастала. В своевременной диагностике мелапомы чувствительность является более важным параметром, чем специфичность. При уменьшении специфичности могло бы возрасти количество биопсий, но биопсия сама по себе является наиболее специфичным исследованием для дифференцировки меланомы и доброкачественных пигментных очагов.
Дерматоскопическими местными признаками меланомы являются следующие:
• Атипичная ретикулярная пигментная сеть (включая разветвленные полоски).
• Полосы по типу псевдоподий и радиалыю расходящихся отростков.
• Атипичные точки и округлые крапинки (глобулы).
• Отсутствие пигментной сети.
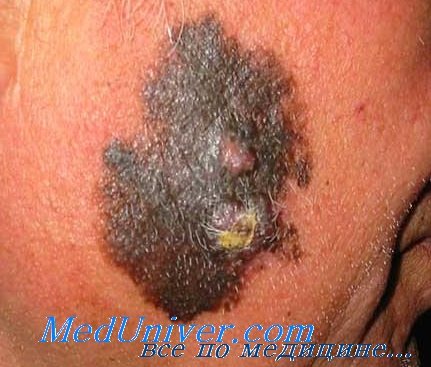
• Пятно по типу кляксы (смещенное относительно центра).
• Голубовато-белая вуаль/сине-серые крапинки в пятнистых участках (регресс).
• Вело-голубая вуаль над выступающими участками.
• Атипичные структуры сосудов.
• Бесструктурные участки светло-коричневого и коричневого цвета по периферии.
«Золотым стандартом» диагностики меланомы является биопсия кожи на полную толщину. В случае небольших размеров очага предпочтительна полная эксцизия. Если очаг слишком большой для эксцизии в амбулаторных условиях, проводится инцизионная биопсия самого темного и утолщенного участка. Частичная эксцизия меланомы в качестве первого этапа диагностики является безопасной процедурой и не увеличивает риск метастазирования. Первоначальная частичная эксцизия может дать информацию о глубине инвазии меланомы, которую используют при определении расстояния от края очага до границ эксцизии, необходимого для полного удаления опухоли. Если гистологическое заключение после частичной эксцизии противоречит клиническому диагнозу, следует выполнить более полную биопсию, либо направить пациента к хирургу для проведения дальнейших мероприятий.
При подозрении на меланому необходимо избегать поверхностной тангенциальной биопсии, поскольку может быть утрачена важная информация о глубине опухолевой инвазии. Однако широкая и глубокая тангенциальная биопсия позволяет получить более полноценный материал для патоморфологического исследования, чем единичная трепагюбиопсия. При подозрении на лентиго-меланому риск ошибочного диагноза после выполнения такой биопсии достаточно высок. Некоторые специалисты рекомендуют широкую и глубокую тангенциальную биопсию лентиго-меланомы, поскольку при обширном очаге на лице эксцизия на полную толщину может привести к неприемлемым косметическим последствиям, особенно если заболевание окажется доброкачественным.
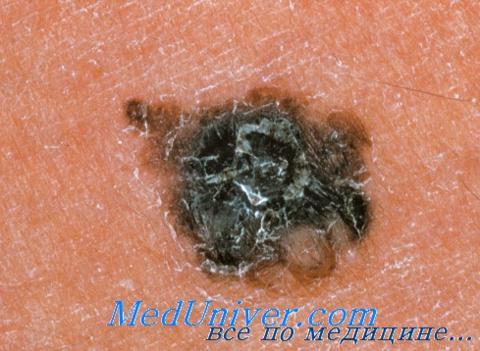
Дифференциальная диагностика меланомы
Невусы любого вида, включая врожденные, могут имитировать меланому. Поскольку врожденные невусы нередко отличаются особенно крупными размерами и асимметричной формой, необходимо выяснить, когда возник пигментированный участок. В отдельных случа ях меланома развивается во врожденном невусе, поэтому при любых изменениях такого образования необходима биопсия.
• Диспластические невусы, называющиеся также атипичными родинками, как и другие виды невусов, могут имитировать меланому. Если атипичный невус вызывает подозрение на меланому, проводится биопсия на полную толщину или глубокая тангенциальная биопсия. Периодические осмотры с фотографированием очагов в ходе наблюдения подходит только для наименее подозрительных диспластических невусов.
• Очаги себорейного кератоза обычно выглядят «наклеенными» на кожу и имеют поверхностные трещины и веррукозный (бородавчатый) вид. Это доброкачественные образования, не являющиеся предраковыми. В некоторых случаях очаги могут иметь асимметричную форму, темный цвет, неровные границы и различные оттенки пигментации. При отсутствии уверенности в диагнозе проводится биопсия.
• Актиническое лентиго часто проявляется в виде светло-коричневых пятен на лице и тыльной поверхности кистей. Большой изолированный очаг актинического лентиго на лице может имитировать лентиго-меланому. В этом случае проводится широкая и глубокая тангенциальная биопсия наиболее подозрительного участка.
• Дерматофибромы представляют собой фиброзные узлы, которые чаще всего образуются на руках и ногах. Они могут быть любого цвета – от цвета кожи до черного и часто имеют коричневый ободок. Щипковый тест и большинстве случаев приведет к «вдавливанию» очага.
• Пигментированная базальноклеточная карцинома (БКК) может напоминать меланому, однако пигмент при базальноклеточной карциноме часто рассеян по всему очагу, а сам очаг имеет другие признаки, характерные для базальноклеточной карциномы, в частности, перламутровый оттенок и валикообразные края.
– Также рекомендуем “Лечение меланомы. Рекомендации”
Оглавление темы “Поражения кожи”:
- Кожный рог. Диагностика и лечение
- Базальноклеточная карцинома. Причина и диагностика
- Лечение базальноклеточной карциномы. Рекомендации
- Плоскоклеточная карцинома. Причины появления и диагностика
- Лечение плоскоклеточной карциномы. Рекомендации
- Меланома. Клиника и формы
- Инструментальная диагностика меланомы. Дифференциация
- Лечение меланомы. Рекомендации
- Кольцевидная гранулема. Причина появления и диагностика
- Лечение кольцевидной гранулемы. Рекомендации
Источник
Рак кожи. О меланоме и базалиоме.
Как хороша жизнь летом! Солнце, море, отдых! Как в песне: «Лето — это маленькая жизнь». Но солнце не только радует и ласкает, но и «кусает», а иногда очень сильно огорчает. Речь о возможном появлении злокачественных опухолей кожи — меланоме и базалиоме. Вот уж они-то радуются яркому солнцу, ультрафиолету и растут, растут… Заболеваемость в России как и во всём мире тоже растет. Прирост примерно 5% в год. И будет расти дальше.
Меланома
Меланома (лат. melanoma, от греч. μέλας — «чёрный») — злокачественная опухоль кожи, растущая из пигментных клеток-меланоцитов.

Очень она похожа на обычные пигментные родинки — невусы. В процессе многих исследований определены признаки пигментированных новообразований кожи, разработаны диагностические алгоритмы, которые позволяют проводить дифференциальную диагностику меланоцитарных и немеланоцитарных, а также злокачественных и доброкачественных пигментных новообразований кожи. На первое месте в своевременной диагностике сейчас можно поставить дерматоскопию — осмотр пигментного образования при специальном освещении и сильном увеличении. Следующий этап диагностики — удаление родинки для гистологического исследования и верификации диагноза. Факторы риска развития меланомы — избыточная инсоляция, наличие большого количества родинок, светлый цвет кожи. Меланома — агрессивная опухоль, она очень быстро метастазирует, что и приводит, зачастую, к смерти человека. Основной метод лечения меланомы — удаление её хирургическим путём. Химиотерапия, лучевая терапия, а также некоторые другие методики используются в дополнение к хирургическим методам на поздних стадиях заболевания. А профилактика сводится к ограничению пребывания на солнце.
Базалиома
Базалиома — рак кожи из базального слоя эпителия. К основным причинам возникновения базалиомы относят длительное пребывание на солнце, воздействие высоких температур и ионизирующего излучения (информация для любителей «поджариться» на солнышке). И всё же по своей злокачественности с меланомой она сравниться не может. Базалиома занимает промежуточное положение между доброкачественной и злокачественной опухолью. Пациентам с этой опухолью проще, чем больным с меланомой: не такая она страшная в своём прогнозе. Не даёт метастазов, довольно медленно растёт. Некоторые формы базалиомы на туловище могут существовать десятилетиями, медленно увеличиваясь в размерах. Базалиома чаще всего возникает на лице, шее, волосистой части головы. Поражаются носогубные складки, крылья носа, виски, верхняя губа. Выглядеть базалиома может по-разному: это и розовое, блестящее пятно и шелушащееся, сероватое, шероховатое, слегка приподнятое над уровнем кожи, образование; иногда округлая, розовая, легко кровоточащая опухоль, может иметь углубление.

Лечат базалиому самыми разнообразными способами. Это зависит от её морфологического строения, стадии и локализации. Применяют криогенный (удаление с помощью низких температур), лазерный, лучевой методы; хирургическое удаление, комбинированный способ, лекарственную терапию.
Рак кожи. Ранняя диагностика.
При быстро прогрессирующей меланоме люди, как правило поход к врачу не откладывают. Затягивают чаще с малоагрессивной базалиомой, хотя базалиома самая распространенная разновидность рака кожи. Самая первая диагностика кожной онкологии — осмотр дерматолога или онколога. В случае подозрения или выявления симптомов рака кожи врач назначит дополнительные обследования.
Что должно насторожить?
Предположим, что обычная родинка, которую Вы знаете много-много лет, вдруг начала изменяться: поменялась окраска, поменялась форма, появилась пятнистость, стал увеличиваться её размер, при незначительной травме её возникает кровоточивость, рядом с изменившимся пигментным пятном появилось ещё одно, — это настораживающие признаки. Обеспокоить должно и появление новых образований на коже, которых не было; которые самостоятельно не исчезают в течение нескольких дней.
Кстати, 25 мая Всемирный день диагностики меланомы. Но не стоит откладывать до весны, если появились эти признаки
Будьте здоровы!
Статью написал доктор медицинских наук профессор Михаил Беляев. Вот его страничка на сайте.
comments powered by HyperComments
Источник
20.04.2018
В Сети огромное количество материала о раке кожи. К сожалению, информация, которая представлена не в виде научных статей и не на сайтах дерматоонкологов, не выдерживает никакой критики.
В этой статье я отвечу на многие животрепещущие вопросы: «как распознать у себя рак кожи?», «опасен ли рак кожи?», «какие варианты лечения рака кожи существуют?» и другие.
Виды рака кожи
Существует 3 вида часто встречающихся злокачественных опухолей кожи. Они различаются как по частоте заболеваемости (т. е. шансу заболеть), так и по степени опасности для жизни – базалиома, плоскоклеточный рак и меланома.
Меланома – одна из редких и опасных опухолей кожи. Она составляет всего 4 % от общего количества злокачественных образований кожи, но является причиной почти 80 % смертей при этой локализации. О меланоме можно подробно прочитать здесь.
Базальноклеточный рак кожи
Базалиома – самый частый, но вместе с тем и наиболее безопасный вид рака кожи. Смерть от базалиомы возможна только в очень запущенных случаях или при агрессивных формах (базосквамозной) опухоли. Благоприятное течение базалиомы обусловлено тем, что она практически никогда не дает метастазов (всего 0,5 % случаев).
Симптомы и признаки
Наиболее часто базалиома возникает на коже носа, чуть реже на лице и значительно реже – на остальных частях тела.
Пик заболеваемости приходится на возраст старше 40 лет. Самой молодой пациентке, которой по гистологии установили диагноз базалиома, было 39 лет.
То, как выглядит базальноклеточный рак кожи, зависит от формы:
- Узловая форма (синоним нодулярная). Опухоль представлена в форме узелка. Отличить ее от других образований кожи можно по увеличенному количеству сосудов на поверхности, восковидному блеску и мелким серо-голубым включениям. Все эти признаки видны на фото.
Кроме того, на поверхности узловой базалиомы может быть еще один характерный признак – изъязвление.
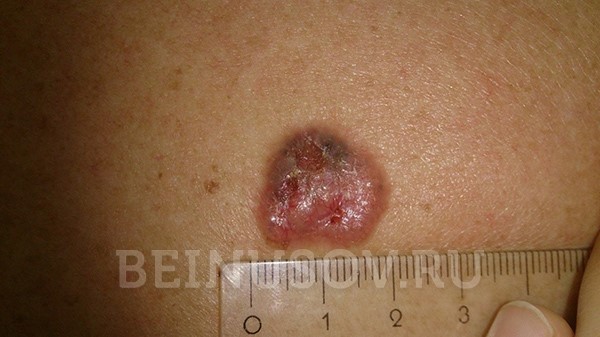
Узловая базалиома с изъязвлением
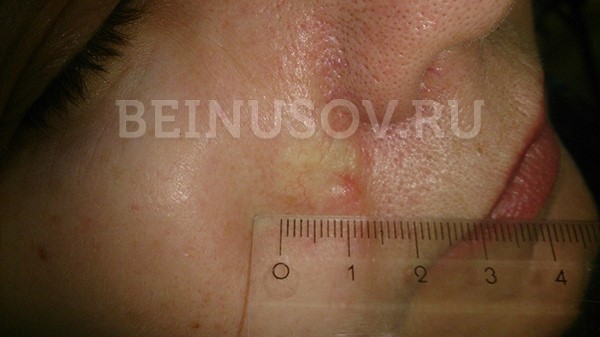
- Поверхностная форма базалиомы в большинстве случаев представлена в виде участка покраснения на коже. Возможны также элементы шелушения и уже упоминавшийся выше восковидный блеск.
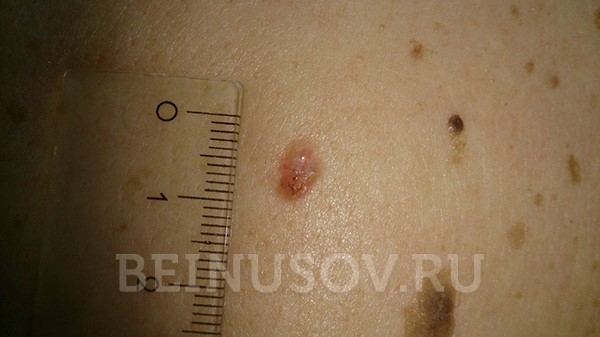
Поверхностная форма базалиомы
- Склеродермоподобная форма базалиомы – очень редкая и часто представляет трудности в диагностике. Она характеризуется более светлым и более твердым в сравнении с окружающей кожей уплотнением.

Склеродермоподобная форма базалиомы
- Пигментная форма базалиомы составляет очень малую часть от общего числа этих опухолей. Ее отличает большое количество пигмента. В связи с этим базалиому часто принимают за меланому при осмотре без дерматоскопа.
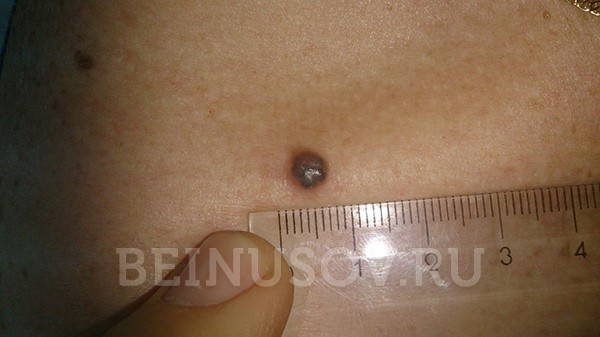
Пигментная форма базалиомы
- Язвенная форма базалиомы может достигать очень больших размеров и в запущенных случаях практически не поддается лечению.
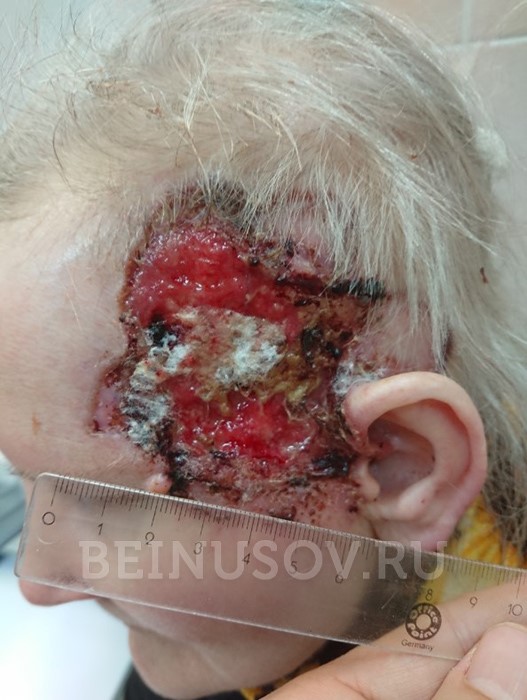
Язвенная форма базалиомы
Фото в начальной стадии
К сожалению, базальноклеточный рак кожи крайне сложно диагностировать на ранних стадиях, т. е. при минимальных размерах. Вот несколько фотографий:
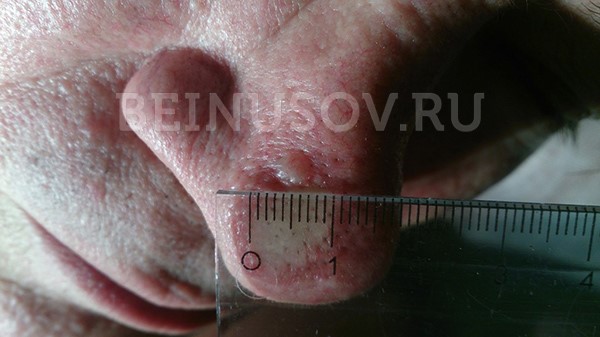
Базалиома кожи носа, узловая форма, размер 5 мм
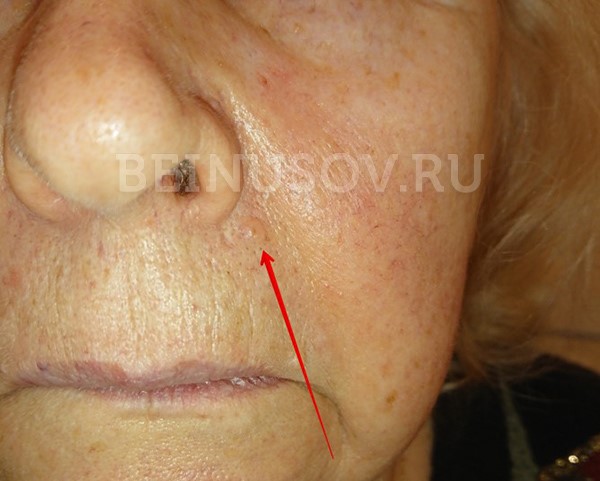
Базалиома, узловая форма, 3 мм в диаметре
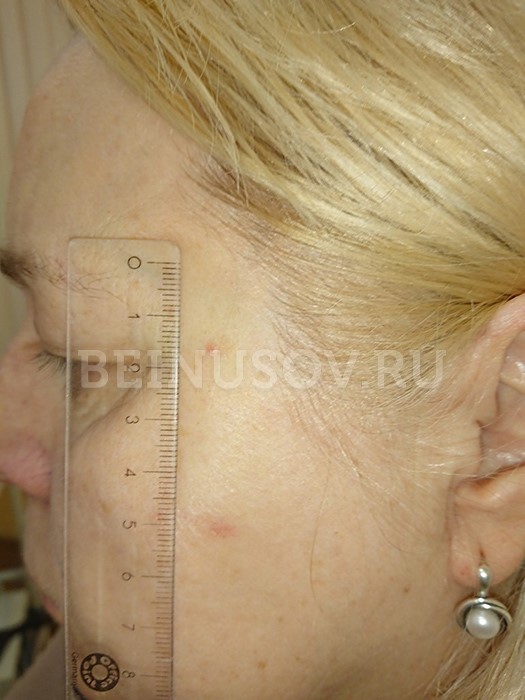
Узловая базалиома височной области, диаметр 2 мм
Диагностика базалиомы на ранних стадиях, при маленьких размерах опухоли, может представлять значительные трудности. Только сочетание комплексного осмотра всей кожи, тщательного выяснения истории существования образования и дерматоскопии поможет в установке диагноза базалиома на ранней стадии.
Базалиомы с высоким и низким риском рецидива (NCCN, 2018)
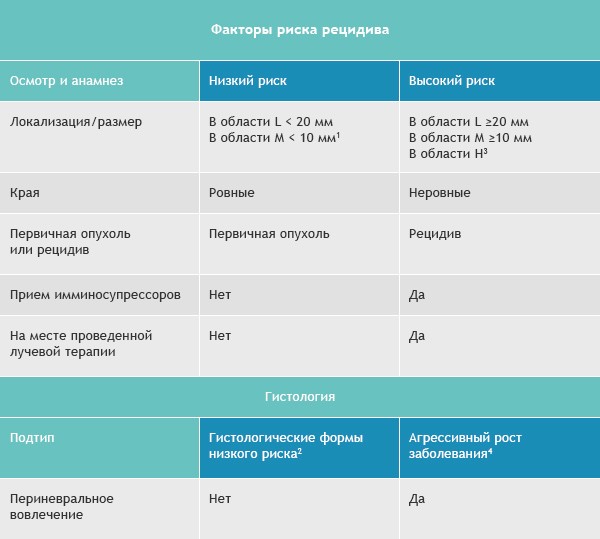
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Локализация вне зависимости от размера может быть признаком высокого риска
- Гистологические формы низкого риска: узловая (нодулярная), поверхностная, кератотическая, пилоидная, с дифференцировкой в сторону придатков кожи, фиброэпителиома Пинкуса
- Область H означает высокий риск вне зависимости от размера
- Морфеаподобный, базосквамозный (метатипический), склерозирующий, смешанный инфильтративный, микронодулярный в любой части опухоли
Для присвоения опухоли статуса «высокий риск рецидива» достаточно только одного из факторов из правого или левого столбца.
Лечение базалиомы
Основной целью лечения базальноклеточного рака является полное удаление опухоли с максимальным сохранением косметических свойств и функций тех частей тела, где развилось это новообразование.
Как правило, наилучший результат обеспечивается хирургическими методами. Однако желание сохранить функциональность и косметические свойства может привести к выбору лучевой терапии в качестве основного метода лечения.
В зависимости от степени риска рецидива (см. выше) подход к лечению базалиомы может различаться.
У пациентов с поверхностной формой базалиомы и низким риском рецидива, когда хирургия или лучевая терапия противопоказаны или неприменимы, могут быть использованы следующие методы лечения:
- 5-фторурациловая мазь;
- мазь «Имиквимод» («Алдара», «Кераворт»);
- фотодинамическая терапия;
- криодеструкция.
Микрографическая хирургия по Mohs может быть рекомендована пациентам с высоким риском рецидива.
Химиотерапия при базалиоме включает препараты-ингибиторы сигнального пути hedgehog – висмодегиб (эриведж) и сонидегиб (одомзо). Эти препараты могут помочь в случае, когда хирургические методы, как и лучевая терапия, неприменимы или противопоказаны.
Что нужно знать о базалиоме?
- В подавляющем большинстве случаев базалиома не представляет угрозы для жизни.
- Если при гистологическом исследовании удаленного образования получен ответ базальноклеточный рак – ничего страшного в этом нет. Важно убедиться, что образование удалено полностью – обязательно проконсультируйтесь с онкологом.
- Если после удаления базалиомы в гистологическом исследовании есть фраза «в крае резекции опухолевые клетки» или что-то похожее – необходимо дальнейшее лечение с целью полного удаления опухоли.
- Настоятельно не рекомендую удалять базалиому без гистологического исследования, т. к. даже очень типично выглядящее образование может быть вовсе не тем, чем кажется на первый взгляд.
- Базалиому нужно лечить. Наблюдение – плохой вариант при подобном диагнозе. Лечение запущенных форм (см. фото язвенной формы) крайне трудное и дорогостоящее.
- Если у вас уже удалили базалиому, необходимо регулярно проходить осмотр всей кожи у онколога с целью возможного выявления еще одной такой опухоли.
- Вероятность метастазирования у метатипического (базосквамозного) гистологического типа выше, чем у остальных видов.
Плоскоклеточный рак
Встречается реже, чем базалиома, второй по частоте вид рака кожи и имеет чуть менее благоприятный прогноз. Однако необходимо отметить, что течение заболевания значительно менее злокачественное, чем при меланоме.
Метастазы возникают относительно редко – в среднем в 16 % случаев [1]. У больных плоскоклеточным раком кожи размером менее 2 см 5-летняя выживаемость составляет около 90 %, при больших размерах и прорастании опухоли в подлежащие ткани – менее 50 % [1].
Может возникать на любых участках тела, в том числе на гениталиях и на слизистых, однако наиболее часто – в местах, подверженных попаданию солнечных лучей.
Симптомы и признаки
То, как выглядит плоскоклеточный рак кожи, зависит во многом от клинической формы заболевания.
Ороговевающая форма – возвышение или ровная поверхность, покрытая роговыми чешуйками, которые могут нарастать и отваливаться. При повреждении может кровоточить.
Необходимо помнить, что под маской кожного рога может скрываться именно ороговевающая форма плоскоклеточного рака. В связи с этим подобные образования всегда стоит удалять только с гистологическим исследованием:
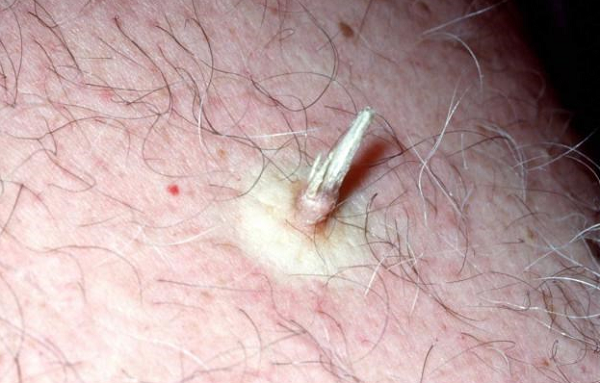
Кожный рог следует удалять с гистологией – под его маской может скрываться ороговевающая форма плоскоклеточного рака
Неороговевающая эндофитная форма (растущая в направлении окружающих тканей). Чаще всего выглядит как длительно не заживающая рана или язва, которая может со временем углубляться и расширяться.
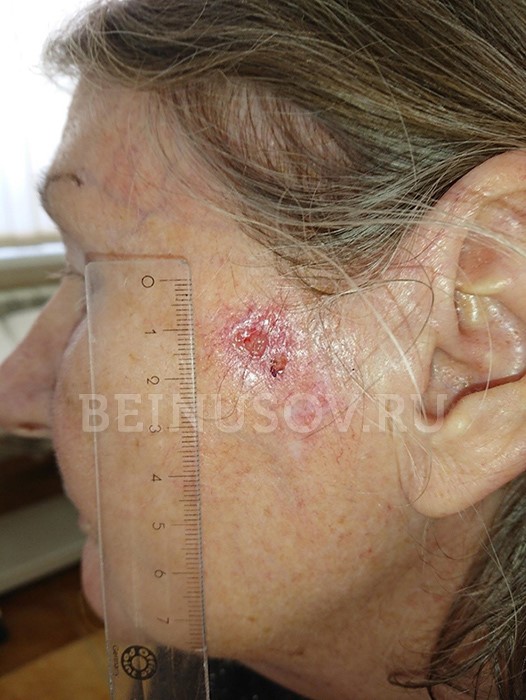
Неороговевающая эндофитная форма плоскоклеточного рака кожи
Экзофитная неороговевающая форма плоскоклеточного рака кожи выглядит как узел, возвышающийся над уровнем кожи. Поверхность узла может быть эрозирована или мокнуть.
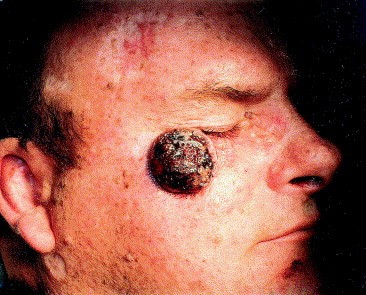
Экзофитная неороговевающая форма плоскоклеточного рака кожи
Фото в начальной стадии
Под начальной стадией плоскоклеточного рака понимается состояние, когда злокачественный процесс ограничен эпидермисом – самым верхним слоем кожи. Обозначается в диагнозе как in situ или внутриэпидермальный плоскоклеточный рак. Это заболевание не представляет опасности для жизни, если удалено полностью.
Существует 2 формы этой фазы заболевания:
Болезнь Боуэна
Чаще всего представлена одиночными плоскими бляшками, с четкими границами, асимметричной формой, неровными краями. Размер достигает 7–8 мм. Образование может постепенно увеличиваться, на поверхности часто отмечается шелушение либо образование корочек.
Цвет красный или коричневый, располагается на любых участках тела. [3]
От себя добавлю, что в моей практике гистологически подтвержденная болезнь Боуэна встретилась всего один раз. Выглядела как небольшое (3 х 4 х 3 мм) телесного цвета уплотнение с гладкой поверхностью на коже ствола полового члена у мужчины 43 лет.
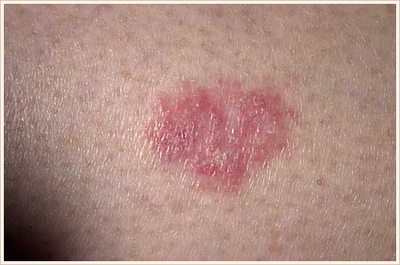
Болезнь Боуэна
Эритроплазия Кейра
Вторая форма рака кожи начальной стадии, которая развивается наиболее часто на коже крайней плоти полового члена или головке. Значительно реже заболевание поражает женские наружные половые органы.
Наиболее частый внешний вид эритроплазии Кейра – ярко-красное пятно с четкими границами, влажной блестящей поверхностью [3].
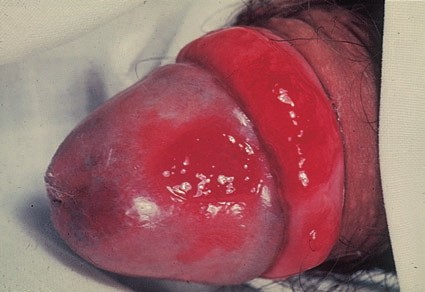
Эритроплазия Кейра
Лечение плоскоклеточного рака кожи (NCCN, 2018)
Как и в случае с базалиомой, для плоскоклеточной карциномы выделяют группы высокого и низкого рисков рецидивирования и метастазирования.
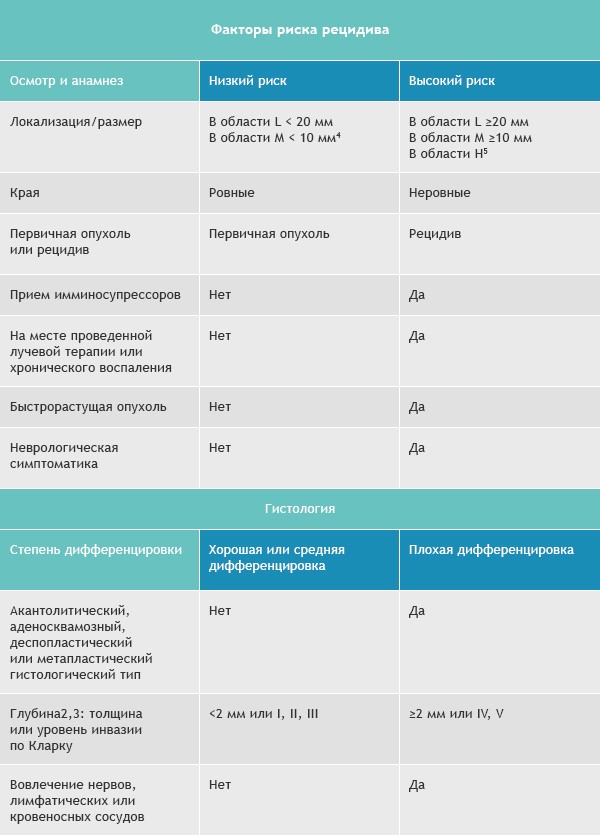
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Ободок гиперемии должен быть учитываться при измерении размера.
- Эксцизионная биопсия более предпочтительна, чем инцизионная.
- Модифицированное измерение толщины по Бреслоу должно исключать паракератоз и «корочку», должно проводиться от основания язвы, если таковая имеется.
- Локализация независимо от размеров может быть признаком высокого риска.
- Область H подразумевает высокий риск вне зависимости от размера.
Основные принципы и методы лечения при плоскоклеточном раке – такие же, как и при базалиоме.
Основная цель – сохранить функциональность и косметические качества. Наиболее эффективным принято считать хирургический метод – удаление опухоли с захватом 4–6 мм здоровых тканей при низком риске рецидивирования и метастазирования. Для опухолей с высоким риском рекомендована микрографическая хирургия по Mohs либо иссечение в более широких границах, чем при низком риске.
Лучевая терапия применима в случаях, когда другие методы не могут быть использованы. При химиотерапии плоскоклеточного рака могут применяться препараты платины (цисплатин, карбоплатин), а также ингибиторы EGFR (цетуксимаб).
Как не заболеть раком кожи? Чего избегать?
Солнечный свет. Наиболее доказанной причиной появления обоих видов рака кожи, впрочем, как и меланомы, является воздействие солнечного света. Если вы любите бывать в жарких странах, у вас светлые волосы и кожа или ваша работа связана с длительным пребыванием на солнце – стоит серьезно озаботиться защитой от ультрафиолета.
Предраковые заболевания кожи – следующий фактор, который может предшествовать развитию плоскоклеточной формы: актинические (солнечные) кератоз и хейлит, лейкоплакия, папилломавирусная инфекция слизистых оболочек и гениталий. Этот вид опухоли может развиться также на фоне рубцовых изменений после ожогов или лучевой терапии.
Контакт с канцерогенами
Различные химические вещества могут приводить к развитию рака кожи: мышьяк и нефтепродукты.
Ослабленная иммунная система. Люди, принимающие иммуносупрессоры после трансплантации органов, или носители ВИЧ-инфекции имеют повышенный риск развития рака кожи плоскоклеточного типа.
Резюме
Рак кожи в подавляющем большинстве случаев – не смертельное заболевание. На ранних стадиях он лечится вполне успешно, в арсенале врачей много разных методов. В случае агрессивных форм или длительного течения без лечения рак кожи может представлять опасность для жизни.
Список литературы
- Ганцев Ш. Х., Юсупов А. С. Плоскоклеточный рак кожи. Практическая онкология. 2012; 2: 80-91.
- Miller AJ, Mihm MC. Melanoma. N Engl J Med. 2006; 355:51-65.
- И. А. Ламоткин. Клиническая дерматоонкология: атлас / М.: БИНОМ. Лаборатория знаний, 2011.
Другие статьи:
- Удаление родинок на различных участках кожи
- Витамин D, загар и меланома
- Рубцы после удаления родинок: можно минимизировать риск их появления
- Почему я удаляю бородавки только с гистологией
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос
Источник