Диагностика меланомы в уфе
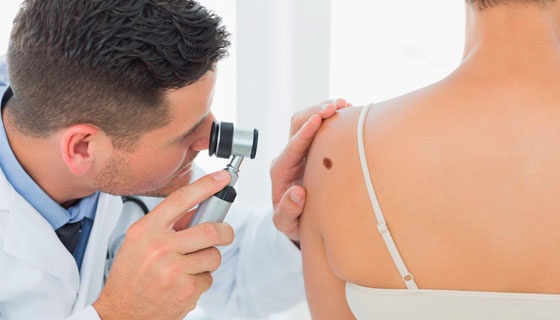
Меланому считают одной из самых коварных и непредсказуемых злокачественных опухолей человека, заболеваемость и смертность от которой неуклонно возрастает из года в год.
О ней говорят по телевизору, пишут в журналах и интернете. Интерес связан с тем, что опухоль все чаще стала обнаруживаться у жителей самых разных стран. По распространенности меланома значительно отстает от эпителиальных опухолей кожи (плоскоклеточный рак, базалиома и др.), составляя по разным данным от 1,5 до 3% случаев, но она куда более опасна. Рецидив заболевания может быть и через 15-20 лет после удаления опухоли. За 50 лет прошлого столетия заболеваемость увеличилась на 600%. Этой цифры достаточно, чтобы всерьез опасаться заболевания и искать причины и способы его лечения.
Наиболее часто новообразования меланинобразующей ткани выявляются в коже, но возможно также их обнаружение в глазах и даже внутренних органах. Ниже пойдет речь преимущественно о меланоме кожи как самом частом варианте опухоли.
Причины и факторы
Как и любая другая злокачественная опухоль, меланома не возникает внезапно. Ей всегда предшествуют те или иные изменения, а также часто имеется связь с воздействием ультрафиолета. Коварство опухоли состоит в том, что возможно ее возникновение спустя много лет и даже десятилетий после солнечных ожогов. Есть данные, что однократное избыточное солнечное облучение может стать причиной опухоли в будущем, поэтому так важно с детства следить за кожей и избегать ее ожогов.
Потенциально опасными факторами, увеличивающими риск меланомы, можно считать:
- Солнечное излучение – С увеличением времени, проведенного под солнцем, увеличивается и риск заболевания. Причем, наиболее неблагоприятный эффект оказывает кратковременное, но высокоинтенсивное излучение. Стремясь в короткий срок получить темный загар, вырвавшись на морское побережье, бледнокожие жители северных стран готовы часами лежать под палящим солнцем даже в самое опасное время – с полудня и до 4-5 вечера. Ближайшими последствиями могут стать солнечные ожоги, а отдаленными – развитие меланомы.
- Ультрафиолет из искусственных источников света – Отдельно следует упомянуть о солярии. Использование даже качественных ламп ультрафиолетового излучения создает большой риск повреждения кожи, а находиться под ними без специального защитного крема нельзя совсем. Длительность процедур должна составлять 5-6 минут, иначе ожоги и фотодерматит неизбежны. На сегодняшний день, во многих странах солярии запрещены к использованию ввиду высокой канцерогенной активности получаемого при таком загаре облучения.
- Белый тип кожи, светлые волосы и глаза, обилие веснушек имеют низкое количество меланина, способного отражать солнечные лучи, поэтому таким людям следует быть очень осторожными и всегда использовать солнцезащитные средства. Лица со светлой кожей, всегда обгорающие на солнце без получения загара, либо те, кто с трудом его достигают, относятся к группам, когда риск меланомы крайне велик. И наоборот, смуглые или чернокожие жители южных широт практически не рискуют, но все же большое количество меланина не гарантирует невозможность роста опухоли у них.
- Перенесенные в прошлом солнечные ожоги могут стать причиной меланомы даже через много лет, поэтому важно избегать их не только взрослым, но и особенно детям и подросткам, часто подверженным влиянию солнца при длительном нахождении на открытом воздухе при прогулках.
- Наличие невусов (родинок), пигментных пятен, особенно при большом их количестве. Невусы представляют собой опухолеподобные образования, преимущественно расположенные в коже и состоящие из скопления меланоцитов. Родинки представляют большую опасность в плане озлокачествления, особенно если насчитывается более 8 невусов, диаметром больше 6 мм. Подробнее о них можете прочитать в разделе Лечение образований кожи и слизистых. (ссылка на этот раздел)
- Травмирование родинок может спровоцировать их перерождение в злокачественное новообразование. При травматизации образования кожи следует в кратчайшие сроки обратиться к онкологу.
- Пигментная ксеродерма считается предраковым заболеванием в отношении злокачественных опухолей кожи, поэтому и меланома у таких пациентов может возникнуть с большой долей вероятности, особенно при длительном нахождении на солнце.
- Иммуносупрессия – снижение противоопухолевого иммунитета на фоне частых простуд, хронических заболеваний, длительном или неконтролируемом приеме лекарственных препаратов.
- Наследственность играет большую роль, о чем свидетельствуют случаи возникновения опухоли у членов одной семьи. Вероятность меланомы, когда есть два и более родственников с таким диагнозом, возрастает в несколько раз. Более того, в 9 и 12 хромосомах обнаружены гены, предопределяющие развитие опухоли.
- Возрастной и половой фактор. Мужчины страдают меланомой чаще женщин, а пожилых пациентов среди больных значительно больше, нежели молодых.
Симптомы
Меланома может быть представлена довольно разнообразными формами роста. На ранних этапах развития она может быть трудноотличима от доброкачественных пигментированных образований на коже, поэтому требует тщательной диагностики.
Начальная стадия меланомы представлена преимущественно образованиями с горизонтальным типом роста. Чаще это пятно коричневого, черного, синего или фиолетового цвета, не возвышающееся над поверхностью кожи, но постепенно увеличивающееся в поперечном размере с нескольких миллиметров до 1-3 см, не принося существенных беспокойств. Форма опухоли меняется от округлой или овальной до неправильной, с изъеденными или фестончатыми краями, контур может быть размыт. Такой рост может продолжаться несколько лет, а при отдельных вариантах меланомы – даже десятилетие.
По мере роста появляются и другие симптомы меланомы:
- вторичные опухолевые изменения в виде изъязвления,
- склонности к кровоточивости,
- зуда с образованием корочек,
- новообразование уплотняется,
- начинается вертикальный рост, при котором можно увидеть узел, либо возвышающийся над поверхностью кожи инфильтрат,
- появляется болезненность в месте роста опухоли.
Неравномерное отложение пигмента придает меланоме пеструю окраску: от черной или темно-коричневой до участков красно-фиолетового и серого цвета.
Достоверным признаком злокачественности процесса считается обнаружение так называемых кожных метастазов в виде «дочерних» узелков на некотором отдалении от первичного.
При прогрессировании опухоли могут поражаться в первую очередь регионарные лимфоузлы, а также внутренние органы (лёгкие, печень, головной мозг, кости). Прогноз при меланоме кожи напрямую зависит от стадии, на которой поставлен данный диагноз (при I стадии 5- летняя выживаемость составляет около 97%, в то время как при IV стадии этот показатель не превышает 15-20%). Поэтому очень важно не только самостоятельно регулярно проводить осмотр пигментных образований кожи, но и консультироваться с онкологом.
Признаки, сочетания которых могут стать причиной беспокойства:
Поскольку чаще всего меланома развивается из родинки, то важно знать признаки начинающегося опухолевого роста в таких образованиях:
- Изменение окрашивания невуса, неравномерность отложения пигмента
- Увеличение размеров образования, изменение контуров с появлением изъеденности и неровности
- Зуд, жжение, уплотнение, покраснение, кровоточивость или шелушение родинки
- Выпадение волос и исчезновение рисунка кожи
- Появление новых подобных элементов на коже
Любой из этих признаков должен насторожить и заставить обратиться к онкологу для исключения опухоли
! ВАЖНО: Родинки, которые соответствуют одному или нескольким вышеописанным признакам, подлежат операционному удалению с гистологическим исследованием.
Также лучше избавиться от тех родинок, которые располагаются в местах частой травматизации (к примеру, поясом штанов, лифчиком и т. д.). Ведь травмирование родинок может спровоцировать их перерождение в злокачественное новообразование.
Диагностика
Самостоятельный осмотр:
Если Вы хотите обезопасить себя от такого опасного диагноза, как меланома, Вам необходимо регулярно проводить осмотр своих родинок (пигментных невусов) и других образований кожи (хотя бы 1 раз в месяц). Особенно внимательно необходимо проводить осмотр пигментных невусов (родинок) после отдыха в жарких странах. Еще одним высоким фактором риска является травма родинки. При травматизации образования кожи следует в кратчайшие сроки обратиться к онкологу.
При самостоятельном осмотре необходимо обращать внимание на следующие признаки:
- рост родинки,
- изменение ее формы и рисунка,
- изменение цвета (полностью или частично),
- плотный инфильтрат (уплотнение с примесью крови или лимфы),
- наличие выраженной язвы с плотными валикообразными краями,
- появление чёрных пигментных образований,
- резкое увеличение количества родинок (в среднем на теле человека можно насчитать 25-30 родинок (пигментных невусов), но иногда их количество достигает нескольких сотен).
При обнаружении этих признаков необходимо срочно обратиться к врачу-онкологу.
Дальнейшая диагностика:
- дерматоскопия
- цитологическое исследование мазков-отпечатков / соскоб новообразования;
- биопсия опухоли (если результатов цитологического исследования недостаточно);
- рентгенологическое исследование (при обширных поражений для выявления степени инвазии);
- комплексное исследование лимфатического аппарата (в т.ч. &nbsli;пальпаторное, рентгенологическое, ультразвуковое, радиоизотопное).
Врач при первичном обращении осмотрит область поражения, используя лупу или эпилюминесцентный микроскоп (дерматоскопия), и определит цвет, консистенцию, размеры образования, состояние кожных покровов в зоне предполагаемой опухоли и вокруг нее, затем пропальпирует лимфатические узлы, которые могут быть увеличены и уплотнены при метастазировании меланомы.
Морфологические методы подразумевают цитологическое исследование, точность которого может достигать 97% (мазки-отпечатки с поверхности опухоли), и гистологическую оценку характера новообразования. Важно отметить, что любой вид биопсии до операции при меланоме противопоказан ввиду высокого риска гематогенного распространения опухолевых клеток, поэтому исследованию подлежит лишь полностью удаленное новообразование с достаточным объемом окружающих тканей.
Окончательный диагноз устанавливается только после планового морфологического исследования удаленного образования кожи. Но предварительный диагноз очень важен, так как от него зависит способ удаления новообразования.
Лечение
Лечение меланомы традиционно складывается из ее удаления, проведения химио- или лучевой, фотодинамической, а также иммунотерапии. Выбор конкретной тактики определяется стадией опухоли и ее локализацией.
Хирургия подразумевает иссечение новообразования в едином блоке с кожными покровами, которые его окружают. Также происходит иссечение подкожной клетчатки и подлежащей фасции. Дефект на кожных покровах после операции может быть существенным.
Лучевая терапия при меланоме назначается в том случае, если ликвидация метастазов посредством операции невозможна, а также после удаления крупных вторичных очагов для того, чтобы предупредить повторное развитие патологии. К сожалению, сегодня не изобретен препарат, который помог бы вылечить все метастазы. Химиотерапия в качестве профилактики после хирургии не применяется.
Наша Клиника проводит лечение наших пациентов методом фотодинамической терапии (ФДТ), которая является щадящим безоперационным методом, основанным на избирательном разрушении опухоли с сохранением здоровых тканей, что позволяет использовать его в случаях, когда другие методы противопоказаны или не помогают. Терапия абсолютно безвредна для организма. Кроме того, для ликвидации опухоли (кожи, слизистых) у большинства пациентов достаточно одного сеанса лазерной терапии, который, к тому же, проводится в амбулаторных условиях.
Метод лазерной фотодинамической терапии выгодно отличается от традиционных методов лечения злокачественных опухолей (хирургической операции, лучевой и химиотерапии) отсутствием тяжелых местных и системных осложнений лечения, возможностью многократного повторения, при необходимости, лечебного сеанса.
Лечение проводят опытные онкологи, специализирующиеся на лечении образований кожи и мягких тканей.
Иммунотерапия опухолей – это относительно новое направление в онкологии. Применяют методы коррекции всего иммунитета, позволяющие добиться уменьшения размеров опухоли и увеличения продолжительности жизни даже у пациентов с III-IV стадией заболевания.
В Клинике «Лазер и Здоровье» применяют методы онкоиммунологии по индивидуально подобранным схемам для пациентов на любой стадии заболевания, даже при наличии у пациентов рецидивов после хирургического лечения и лучевой терапии, метастазов и наличии сопутствующих патологий.
!! ВАЖНО: Криодеструкция и другие щадящие методы удаления опухоли не применяются даже на начальной стадии, поскольку определить при этом уровень проникновения меланомы в подлежащие ткани невозможно, а, значит, можно усугубить процесс и спровоцировать рецидив с метастазированием.
!!! ВАЖНО: Лечение народными средствами в случае рака кожи недопустимо, поскольку оно не приведет даже к незначительному улучшению, а вместо своевременной помощи специалиста пациент потеряет время. Кроме того, при применении местно различных растительных препаратов, приготовленных в домашних условиях, возможно присоединение воспалительной реакции, инфицирования, некроза, кровоточивости опухоли, а так же приводит к провоцированию роста и метастазирования опухоли.
Источник
Найдена информация о 14 подходящих медицинских центрах. Дерматоскопия – цены и отзывы. Сравнительная таблица медицинских центров Уфы, где можно пройти дерматоскопию кожи и анализ новообразований.
Дерматоскопия
Сортировка:
Выбор столбцов:

Дерматоскопия
кожи — это верная помощница
врачей-дерматологов, с помощью которых
специалист проводит диагностику
множества кожных заболеваний, например
меланомы на ранних ее стадиях. Это
инструментальное неинвазивное
исследование, исключающее операционное
вмешательство, но при этом позволяющее
наглядно изучить строение кожных
образований. Его суть заключается в
том, что при помощи дерматоскопа врач
сможет при 10-ти кратном увеличении
изучить поверхностные слои кожи, в
частности структуру, границы и
симметричность образования. Дерматоскопия
— это стандартный метод для диагностики
заболеваний кожи, который назначается
перед удалением любых кожных
новообразований.
На портале собрана
информация о медицинских центрах и
частных клиниках Уфы, в которых
представлена диагностика заболевания
кожи, в частности дерматоскопия
новообразований. Мы собрали актуальные
телефоны и адреса учреждений, цены на
диагностику родинок и других образований,
стоимость консультации врачей. Весьма
полезны будут отзывы пациентов, уже
прошедших обследование кожи у
специалистов.
В чем особенности
дерматоскопии образований?
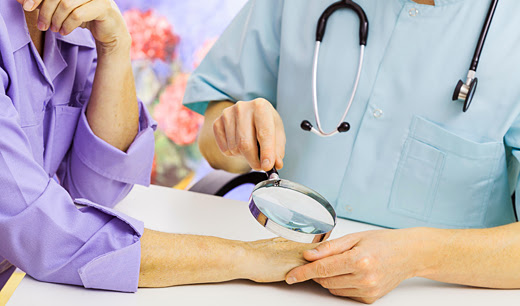
Этот метод позволяет
довольно просто определить специфичные
для злокачественной опухоли признаки,
незаметные при обычном взгляде. Раньше
такой результат могло предложить только
хирургическое удаление с последующим
гистологическим анализом тканей, что
весьма часто травмировало родинку и
ускоряло ее переход в злокачественное
новообразование. Дерматоскопия родинки
— это обязательная процедура перед
удалением беспокоящего образование.
Исследование выполняет врач-хирург или
врач-дерматолог, в зависимости от
квалификации.
В каких случаях
обязательно назначается дерматоскопия?
- При наличии
родинки, размером более чем 0,5 сантиметров. - Перед проведением
удаления любых кожных образований. - Женщинам во время
периода беременности. - Людям со светлыми
волосами и со светлой кожей. - Людям, с родимыми
пятнами больших размеров (в частности,
более 10 сантиметров в диаметре). - При изменениях
родинки: уплотнение, увеличение,
изменение цвета, приобретение
неравномерной окраски. - Наличие наследственной
отягощенности, например меланомы у
родственников. - Появление трещинок,
воспаления, шелушения, зуда или
покалывания в области родинки.
Любой из этих
признаков требует быстрого обращения
к дерматологу с проведением
дерматоскопического исследования, так
как они могу свидетельствовать о
превращении родинки в меланому.
Насколько часто
нужно проводить дерматоскопию
новообразований?
Обследование не
требуется в том случае, если отсутствуют
видимые изменения в форме или структуре
родинки. Однако немного другой подход
требуют родинки без пигмента — при их
наличии рекомендуется пройти полное
обследование у врача и точно следовать
его рекомендациям. Это наиболее актуально
для тех, у кого количество, размеры или
форма невусов вызывают беспокойство.
Так как дерматоскопия
относится к визуальным методам, она не
имеет никаких противопоказаний и может
быть проведена каждому пациенту
независимо от возраста и его состояния.
Но стоит помнить, что это исследование
позволяет выявить заболевания только
на ранних стадиях, так как на более
поздних пропадают главные признаки
болезней, выявляемые этим способом.
Источник
Метод определения
Гистологическое исследование биоптата кожи (опухолевого очага) (окрашивание гематоксилин-эозином) с морфологической оценкой опухоли согласно гистологической классификации ВОЗ, оценкой глубины инвазии по шкале Кларка и Бреслоу.
Иммуногистохимическое исследование с применением антител к протеину S-100, Melan A, HMB-45, SOX-10 (пероксидазный и авидин-биотиновый методы).
Исследуемый материал
Парафиновый блок с биоптатом кожи (опухолевого очага)
Меланоцитарные опухоли кожи представляют собой гетерогенную группу доброкачественных и злокачественных новообразований со специфическими клиническими, морфологическими и генетическими признаками. Клинически и с точки зрения здравоохранения, злокачественные меланомы являются значимой группой злокачественных опухолей кожи в связи с высокой тенденцией к лимфогенному и гематогенному метастазированию. Частота меланом составляет 1,8-2,2 на 100 тыс. населения и 1% от числа всех злокачественных новообразований. Меланомы возникают у женщин гораздо чаще, чем у мужчин.
В 50-е и 60-е годы ХХ века считалось, что при обнаружении меланомы пациент имеет плохой прогноз, но с середины 1970-х годов выживаемость при этом заболевании в развитых странах значительно возросла. Это связано не только с ранней диагностикой, но и с программой Всемирной организации здравоохранения (ВОЗ) по первичной и вторичной профилактике заболевания.
Преимущественной локализацией меланомы у женщин являются нижние конечности (голень), у мужчин – туловище (чаще спина); у лиц обоих полов старшей возрастной группы (65 лет и старше) меланома локализуется преимущественно на коже лица. В значительном большинстве случаев (примерно у 70% пациентов) меланома развивается на месте врожденных или приобретенных невусов, и только у 28-30% – на неизмененной коже (melanoma cutis de novo).
При подозрении на меланому обязательно проводят биопсию пораженного очага с последующим гистологическим исследованием, оценкой краев резекции опухоли. Определяющим в диагностике является морфологическое исследование удаленного очага с последующим иммуногистохимическим исследованием.
В дифференциальной диагностике меланомы принято использовать ИГХ исследование биоптатов для оценки экспрессии панели маркеров, которые в комплексном применении обеспечивают максимальную чувствительность и специфичность иммуноморфологического исследования. Такой комплекс маркеров чаще включает протеин S-100, Melan А (MART-1), HMB-45, SOX-10, а также некоторые другие.
Протеин S-100 впервые был идентифицирован в 1965 г. B.W. Moore и получил свое название благодаря растворимости в 100% насыщенном растворе сульфата аммония. Относится к группе кальций связывающих белков с молекулярной массой 21 кДа, которые участвуют в клеточном цикле, дифференцировке, в процессах взаимодействия цитоскелета с мембраной, выполняют как внутриклеточные, так и внеклеточные функции. Экспрессируется шванновскими клетками периферической нервной системы, гистиоцитами с антиген-презентирующей функцией типа клеток Лангерганса, адипоцитами, хондроцитами, меланоцитами, миоэпителиальными клетками, клетками мозгового вещества надпочечников, фолликулярными дендритными клетками. Протеин S-100 локализуется в клеточной мембране, цитоплазме, ядре. С диагностической точки зрения, белок S-100 рассматривается как чувствительный, но неспецифический маркер меланоцитов (может выявляться в клетках других опухолей: липосарком, хондросарком, шванном и пр.), в дифференциальной диагностике экспрессия протеина S-100 используется в панели с другими маркерами меланомы. Ген Меlan A/MART-1 (Melanoma Antigen Recognized by T-cells 1) кодирует белок с молекулярной массой 20-22 кДа, связанный с эндоплазматическим ретикулумом и премеланосомами, распознаваемый Т-лимфоцитами. Гликопротеин Меlan A/MART-1 локализуется на внутренней мембране премеланосом 1, 2, 3-го типов. Меlan A/MART-1 является более специфичным маркером, чем белок S-100, поэтому его включают в стандартную панель для типирования меланом.
HMB-45 (Melanosome) – специфический меланосомный антиген (Melanosome Specific Antigen, MSA), который взаимодействует с чувствительной к нейроаминидазе олигосахаридной боковой цепью гликоконъюгата. Кодирует белок GP100 с молекулярной массой 10 кДа, который локализуется на внутренней мембране премеланосом 1, 2, 3-го типов, обнаруженный моноклональным антителом HMB-45. Он является высокоспецифичным маркером меланоцитарной дифференцировки, однако HMB-45 менее чувствителен, чем Меlan A.
SOX-10 (member of the sex-determining region Y-related HMG-box family) – белок, кодируемый геном на 22-й хромосоме (22q13.1), является ядерно-транскрипционным фактором, участвующим в регуляции миграции клеток нервного гребня на этапах эмбриогенеза, в дифференцировке клеток меланоцитарной линии. Экспрессия ядерного белка SOX-10 сохраняется в клетках с признаками глиальной и шванновской дифференцировки, миоэпителиальных клетках слюнных, бронхиальных, эккриновых и молочных желез, а также наблюдается в тучных клетках различных тканей и органов, как в ядре, так и в цитоплазме. Исследованиями последних лет показано, что SOX-10 является более специфичным и чувствительным маркером меланом обычного, веретенообразного и десмопластического подтипов по сравнению с протеином S-100. Рутинно используемые маркеры меланомы HMB-45 и Меlan A/MART-1 в десмопластической меланоме выявляются в 10% случаев, в то время как чувствительность и специфичность SOX-10 для определения десмопластической меланомы составляет до 98%.
В ряде случаев дополнительно проводится определение экспрессии следующих маркеров:
MiTF (Microphthalmia-associated Transcription Factor) – известного, как основной белок класса E спирали петли спирали 32 или bHLHe32, кодируемый геном MITF. Член семейства транскрипционных факторов микрофтальмии, регулирующих гены, которые кодируют ферменты меланогенеза. Является ведущим регуляторным меланоцитарным ядерным белком, регулирующим экспрессию белков: тирозиназы и связанного с тирозиназой белка TYRP1 (Tyrosinase-related protein 1), а также MART-1, GP-100. Высокая экспрессия MiTF наблюдается в 81-100% меланом, однако экспрессия часто отрицательна в вариантах из десмопластических и веретенообразных клеток.
PNL2 (Melanoma Associated Antigen) – белок, присутствующий в цитоплазме активированных меланоцитов и меланоцитарных опухолей. Антитела к PNL2 обладают высокой чувствительностью для выявления метастатической меланомы (87%), в отличие от антител к НМВ-45 (76%) и антител к MART-1 (82%). Используется для выявления внутриэпидермальных невусов, в то время как дермальный компонент сложных невусов не реагирует с антителами к PNL2.
Литература
- Ахмедова А.А., Шихлярова А.И., Шейко Е.А., Сустретов В.А. Меланома: Некоторые современные аспекты развития и диагностики. Современные проблемы науки и образования. 2017;5;181. https://www.science-education.ru/ru/article/view?id=27024
- Гилязутдинов И.А., Хасанов Р.Ш., Сафин И.Р., Моисеев В.Н. Злокачественные опухоли мягких тканей и меланома кожи. – М.: Изд. «Практическая Медицина». 2010:204.
- Клинические рекомендации. Меланома кожи. Ассоциация онкологов России. Ассоциация специалистов по проблемам меланомы. 2017:77. https://oncology-association.ru/docs/melanoma_kozhi_2017.pdf
- Лезвинская Е.М., Вавилов А.М. Лимфопролиферативные опухоли кожи. – СПб.: Изд. «Практическая Медицина». 2010:368.
- Новик А.В. Практическая онкология. 2011;12(1):185.
- Червонная Л.В. Пигментные опухоли кожи. – СПб.: Изд. «ГЭОТАР-Медиа». 2014:224.
- Bloethner S., Scherer D., Drechsel M. et al. Malignant melanoma – a genetic overview. Actas dermo-sifiliográficas. 2009;100(1):3851.
- Hersey P., Smalley K.S., Weeraratna A. et al. Meeting report from the 7th International Melanoma Congress, Sydney, November, 2010. Pigment cell and melanoma research. 2011;24(1):15.
- Hoek K.S., Goding C.R. Cancer stem cells versus phenotypeswitching in melanoma. Pigment cell and melanoma research. 2010;23(6):746759.
- Kyrgidis A., Tzellos T.G., Triaridis S. Melanoma: Stem cells, sun exposure and hallmarks for carcinogenesis, molecular concepts and future clinical implications. Journal of carcinogenesis. 2010;9(3):115.
- Mueller D.W., Bosserhoff A.K. Role of miRNAs in the progression of malignant melanoma. British journal of cancer. 2009;101(4):551556.
- Palmieri G., Capone M., Ascierto M.L. et al. Main roads to melanoma. Journal of translational medicine. 2009;7(86):16.
- Spatz A., Stock N., Batist G. et al. The biology of melanoma prognostic factors. Discov. Med. 2010;10(50.):87.
- Dabbs D.J. Diagnostic Immunohistochemistry: Theranostic and Genomic Applications. Elsevier, 4-th Edition. 2013:960.
Источник
