Бывает ли меланома розового цвета

Беспигментная меланома встречается в 1,8-8,1% всех злокачественных меланоцитарных опухолей. Это новообразование отличается агрессивным ростом, поэтому его нужно начать лечить как можно раньше.
В Европейской клинике лечение беспигментной меланомы проводят по международным стандартам. В некоторых случаях пациенты могут принять участие в клинических испытаниях новых методов терапии.
Беспигментная меланома — что из себя представляет?
Это злокачественная опухоль, чьи клетки содержат крайне малое количество пигмента меланина (это он придает коричневый цвет «обычной» меланоме). В результате неоплазия очень похожа на различные другие кожные образования — как злокачественные, так и доброкачественные. Следовательно, поставить диагноз ахроматической меланоцитарной опухоли на ранней стадии довольно сложно.
Меланому, содержащую мало меланина, отличает довольно быстрый рост в жировую клетчатку и раннее изъязвление. Это создает условия для метастазирования.
Особенность беспигментной меланомы — прекращение ее роста после отсылки первых метастазов. Более того, вслед за этим первичная опухоль способна полностью исчезать.
В клетках бесцветных меланом содержится небольшое количество меланина из-за:
- недостаточного содержания аминокислоты тирозина в организме;
- нарушения образования меланина в процессе деления клеток опухоли.
Причины и факторы риска
Единственной причины меланомы — как пигментной, так и беспигментной — не существует. В 5-12% случаев заболевание возникает под воздействием наследственной предрасположенности. Тогда потомкам передается один из генов, подвергшихся мутации. Основными из них являются:
- CDK4, отвечающий за выработку фермента, подавляющего развитие опухолей;
- CDKN2A, необходимый для нормального деления клеток.
Риск развития меланомы у родственников составляет 8-14%, если:
- беспигментную меланому диагностировали у двоих или более братьев (сестер) человека, особенно если они являются близнецами;
- злокачественное меланоцитарное образование было у обоих родителей;
- диагноз меланомы был поставлен двоим или большему количеству детей человека.
Гены меланомы могут «накопиться» и передаваться в семьях, проживающих в регионах с высоким уровнем встречаемости этой опухоли. В таком случае риск развития такого новообразования составляет 5-10%. Приблизительно в каждом 12-50-й случае произойдет образование беспигментной неоплазии.
Большинство (около 90%) случаев развития меланомы приходится на спорадические, то есть не связанные с наследственной передачей, случаи. В этом случае причиной опухоли считают ультрафиолетовое излучение — лучи типа B и A.
Факторами риска злокачественных новообразований из клеток-меланоцитов являются:
- светлая кожа (I и II фенотип по Фитцпатрику), особенно в сочетании с рыжими волосами и веснушками;
- полученные солнечные ожоги (в том числе, и в раннем детстве);
- применение PUVA терапии (для лечения псориаза, витилиго);
- крупный врожденный невус — когда он занимает площадь более 5% (5 ладоней) площади тела;
- иммунодефицит — врожденный, вызванный приемом глюкокортикоидных препаратов или цитостатиков для лечения ревматоидного артрита, аутоиммунных заболеваний, для предупреждения отторжения трансплантата.
В 70% меланомы развиваются не на «чистой» коже, а в результате перерождения таких доброкачественных образований как:
- голубой невус;
- невус Отта;
- диспластический невус;
- меланоз Дюбрейля;
- сложный пигментный невус;
- меланоз Пика.
Запускается процесс образования меланомы травмой, частым попаданием пигментного образования под ультрафиолетовые лучи. Пусковым фактором может стать также изменение гормонального баланса. Риск развития именно беспигментной меланомы — 1,8-8,1%.
Симптомы заболевания
Беспигментная меланома — это узелок на коже:
- округлый или овальный;
- плотноэластичный на ощупь;
- «мясистый»;
- телесного, розоватого, коричневатого или синюшно-красноватого цвета;
- с поверхностью, на которой нет обычного кожного рисунка;
- может иметь ножку;
- не болит, но может зудеть.
В отличие от пигментной меланомы, опухоль из меланоцитов без пигмента чаще всего более симметричная, она менее склонна к отеку и образованию вокруг нее небольших сосочков-сателлитов.
Растут «бесцветные» меланомы быстро — вырастая с 2-3 мм до 2-3 см всего за 2-4 месяца. Такой «узелок» может быть бугристым, на нем можно обнаружить язвочки или похожие на маленькие папилломы образования.
Самое опасное, что рост ахроматической меланомы отмечается не только вверх, но и вглубь кожи. Оно склонно к распаду. Поэтому на поздних стадиях опухоль выглядит как язва, края которой плотные и приподнятые, а на дне видны мелкие сосочки.
Как распознать беспигментную меланому на начальных стадиях?
Первые симптомы беспигментной меланомы — возникновение на коже (чистой или в области пигментных образований) розового пятна. Такое пятно увеличивается в течение нескольких недель/месяцев, отличается повышенной рыхлостью и кровоточивостью.
Отдельные виды меланомы без пигмента выглядят как постепенно увеличивающаяся бородавка или папиллома. Другие беспигментные меланомы — как появление на ногте коричневой полоски, которая распространяется на кончик пальца.
На начальных стадиях беспигментные опухоли не болят и не зудят, поэтому на них редко обращают внимание.

Зоны локализации образований
Увидеть беспигментную меланому можно на любом участке кожи, в основном, в областях, открытых солнечному свету. Излюбленными местами локализации меланомы без пигмента являются:
- голени;
- пальцы;
- пятки;
- ступни;
- подошвы.
Диагностика
При малейшем подозрении на меланому нужно обратиться к врачу онкологу или дерматоонкологу. С помощью обследования, которое на первом этапе несложное и безболезненное, врач сможет отличить беспигментную меланому от похожих заболеваний: себорейного кератоза, пиогенной гранулемы, невуса Шпитца, базально-клеточного рака кожи, гемангиомы.
Первое, с чего начинают диагностику меланомы врачи Европейской клиники — осмотр образования. Дерматоонкологу нужно оценить внешний вид, консистенцию, симметричность, кровоточивость опухоли, прощупать ближайшие лимфоузлы.
Далее он собирает анамнез — узнает у пациента, когда появилось беспигментное новообразование, устанавливался ли диагноз меланомы у кого-то из ближайших родственников, часты ли были травмы опухоли, подвергалась ли она чрезмерной инсоляции.
На этом же этапе врач проводит цифровую дерматоскопию — осмотр опухоли с помощью специального прибора. Дерматоскоп увеличивает новообразование и позволяет проанализировать строение его глубоких слоев, оценить расположение и ход сосудов. Это очень важно для диагностики беспигментной меланомы.
Если по данным дерматоскопии нельзя исключить злокачественность опухоли, назначается второй этап диагностики. Это биопсия — получение опухолевой ткани для исследований. Выполняется она под местной анестезией и является эксцизионной. Это означает, что полностью удаляется и опухоль, и участок окружающей ткани.
Полученный с помощью биопсии участок изучается под микроскопом. Проводится также иммуногистохимическое исследование (ИГХ). Оно предполагает определение в образце ткани (биоптате) определенных типов белков, и это позволяет узнать вид меланомы и ее чувствительность к химиотерапевтическим препаратам.
При подтверждении диагноза беспигментной меланомы проводится третий этап диагностики — определение распространенности процесса (стадии опухоли). Для этого выявляют метастазы в лимфатические узлы и во внутренние органы:
- Метастазирование в лимфатические узлы выясняется с помощью биопсии «сторожевого» лимфоузла
Процедура не является обязательной. Врачи Европейской клиники рекомендуют пройти ее в том случае, если толщина удаленной меланомы составила более 1 мм. Связано это с тем, что в этой ситуации повышается риск появления метастазов в регионарные лимфоузлы. Так, уже при толщине опухоли в 0,75-1 мм микрометастазы в «сторожевом» узле отмечаются у 4-12% пациентов.
Биопсия «сторожевого» лимфоузла проводится следующим образом. В область удаленной меланомы вводится специальный препарат. Далее врач наблюдает, в какой именно лимфатический узел препарат попал в первую очередь, и удаляет его. Происходит это под местной анестезией.
После этого лимфоузел тщательно, с использованием в том числе и ИГХ-метода, исследуют под микроскопом. Если меланомных клеток не обнаруживается, значит, опухоль не отослала дочерние клетки за пределы занимаемой области.
- Метастазирование во внутренние органы
Оно определяется методами магнитно-резонансной (МРТ) и компьютерной (КТ) томографии.
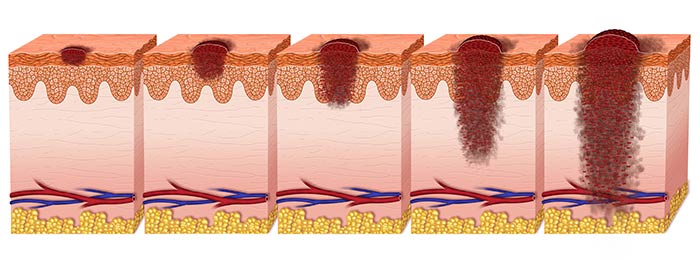
Классификация заболевания
Существует пять морфологических типов меланомы:
- поверхностно-распространяющаяся;
- по типу злокачественного лентиго;
- узловая;
- подногтевая;
- акральнолентигинозная.
Каждый из этих видов может быть пигментным и беспигментным.
Определяют виды по исследованию биоптата.
Стадии
В своем развитии беспигментная меланома может пройти 4 стадии. Каждая из них, кроме четвертой, делится на несколько подстадий.
Определяются стадии по трем критериям:
- толщине опухоли (глубине ее прорастания в кожу);
- метастазам в регионарные лимфоузлы;
- метастазам во внутренние органы.
| Стадия | Толщина опухоли | Метастазы в регионарные лимфоузлы | Метастазы во внутренние органы |
| в пределах эпидермиса | нет | нет | |
| I A | до сосочкового слоя дермы, сетчатый (глубокий) не затрагивает, язв нет | нет | нет |
| I B | проникает в глубокий слой дермы, возможно — в подкожную клетчатку (толщина — от 1 до 2 мм), язв нет | нет | нет |
| II A | толщина опухоли — от 1 до 2 мм, есть изъязвление или толщина от 2 до 4 мм, язв нет | нет | нет |
| II B | толщина от 2 до 4 мм, с изъязвлениями или толщина выше 4 мм, без язв | нет | нет |
| II С | толщина больше 4 мм, с изъязвлениями | нет | нет |
| III A | любая толщина, язв еще нет | есть микрометастазы в 1-3 регионарных лимфоузлах | нет |
| III B | любая толщина, без образования язвы | или макрометастазы в 1-3 регионарных лимфоузлах или метастазы в кожу возле опухоли, но без метастазов в регионарных лимфоузлах | нет |
| любая толщина, с образованием язвы | или микрометастазы в 1-3 регионарных лимфоузлах или метастазы в кожу возле опухоли, но без метастазов в регионарных лимфоузлах | нет | |
| III С | любая толщина, с изъязвлением | или микро- или макрометастазы в 2-3 регионарных лимфоузлах | нет |
| любая | метастазами поражено больше 3 регионарных лимфоузлов или есть несколько спаянных между собой пораженных лимфоузлов или есть метастазы в кожу возле опухоли при том, что они же есть и в регионарных лимфоузлах | нет | |
| IV | любого размера | любое количество | есть |
Осложнения и последствия болезни
Беспигментная меланома может осложниться отсевов дочерних опухолей, метастазов, во внутренние органы. Это приводит к ухудшению их работы:
- метастазы в легких ухудшают насыщение крови кислородом;
- метастазы в мозге вызывают судороги, изменение личности, нарушение движений и/или чувствительности конечностей. Дочерние опухоли в ствол мозга приводят к нарушению дыхания, сердцебиения, поддержания нормального уровня артериального давления;
- метастазы в кости вызывают сильные боли, разрушение костей, затруднение движений — вплоть до полной их невозможности;
- метастазы в печень приводят к нарушению пищеварения, пожелтению и зуду кожи, ухудшению работы мозга;
- метастазы в кожу вызывают болевой синдром.
Когда неоплазию обнаруживает иммунная система организма, развивается интоксикация. Она проявляется слабостью, снижением аппетита, сонливостью, тошнотой. Человек перестает нормально питаться, и тело не получает нужных ему для жизнедеятельности и для борьбы с опухолью нутриентов.
Через время развивается раковая кахексия — истощение. Оно проявляется потерей веса, постоянной слабостью, отсутствием аппетита. Кахексия еще больше ухудшает состояние человека, нарушает метаболизм и работу всех его внутренних органов.
Лечение заболевания
В Европейской клинике беспигментная меланома лечится по современным протоколам, с учетом стадии процесса:
- При I стадии заболевания проводится хирургическое удаление опухоли и ткани вокруг нее.
- При II стадии удаляют новообразование, дополнительно проверяют лимфоузлы на предмет раковых клеток. Если в лимфатических узлах обнаруживаются мутировавшие меланоциты, узлы удаляются. К лечению могут подключать фотодинамическую терапию, лучевую терапию. Здесь же — при наличии мутации в гене BRAF — проводится лечение BRAF-ингибиторами.
- III стадия лечится удалением опухоли и всех расположенных рядом лимфоузлов. Лечение дополняется химио- и радиотерапией. Подключается иммунотерапия и введение BRAF-ингибиторов. Обязательно проводится терапия, направленная на улучшение состояния и купирование симптомов.
- На IV стадии удаляются крупные опухоли и метастазы, если это необходимо. Назначается химио-, радиотерапия и паллиативное лечение. Обязательно проводится иммунотерапия.
В современное лечение меланомы включается такое новое и очень перспективное направление как иммунотерапия. И если раньше проводилась только химиотерапия, которая была успешна только в 10% случаев, то сейчас концепция сильно изменилась в лучшую сторону.
Иммунотерапия предполагает введение специальных препаратов, которые связываются с определенными белками на мембранах лимфоцитов и «показывают» им, что в организме имеются раковые клетки. Тогда лимфоциты вновь включаются в работу и уничтожают их — по всему организму, а не локально.
Иммунопрепараты помогают организму бороться с онкологическим процессом. Даже при запущенных формах злокачественной меланоцитарной опухоли пациенты могут рассчитывать на успешное лечение.
При беспигментной меланоме, содержащей мутацию гена BRAF, в Европейской клинике проводится таргетная терапия препаратами BRAF-ингибиторами. Данные лекарственные средства подавляют прогрессирование опухоли и усиливают активацию иммунитета. Применяются BRAF-ингибиторы, начиная со IIC-III стадии. Они увеличивают долговременную выживаемость и рекомендованы к применению даже при неоперабельной опухоли или наличии отдаленных метастазов.
Терапия BRAF-ингибиторами проводится в течение длительного времени — 6-9 месяцев.
Прогноз и профилактика
Прогноз заболевания зависит от его размеров и количества метастазов. Так, при толщине опухоли менее 0,75 мм беспигментная меланома вылечивается полностью. Если новообразование распространяется на 0,75-1,6 мм в толщину, 5-летняя выживаемость составляет около 85%. Узелковая форма опухоли из-за ее быстрого прогрессирования имеет плохой прогноз.
Профилактика заключается в защите от ультрафиолевого излучения — одеждой, солнцезащитным кремом, избеганием загара. Если в роду наблюдались случаи злокачественных образований кожи, или у человека есть факторы риска меланомы, можно определить наличие мутаций в отдельных генах. Если результат будет положительным, придется быть крайне аккуратным в отношении загара, избегать травм кожи и, в особенности, повреждения пигментных образований.
Литература
- Fernanda Teixeira Ortega, Rogério Nabor Kondo and etc. Primary cutaneous amelanotic melanoma and gastrointestinal stromal tumor in synchronous evolution // An Bras Dermatol. 2017, Sep-Oct; 92 (5)
- Кубанов А.А., Галлямова Ю.А., Бишарова А.С., Сысоева Т.А. Особенности диагностики беспигментной меланомы// Лечащий врач, № 8, 2018.
- Снарская Е.С., Аветисян К.М., Андрюхина В.В. Беспигментная узловая меланома кожи голени // Дерматоонкология, № 2, 2014.
- Лемехов В.Г. Эпидемиология, факторы риска, скрининг меланомы кожи // Практическая онкология, № 4, 2001.
- Меланома кожи. Клинические рекомендации Министерства здравоохранения Российской Федерации. 2017 год утверждения.
- Жапекова Ж.А. Генетическая предрасположенность меланомы. Материалы IX Международной студенческой научной конференции, 2017.
- Queirolo P., Spagnolo F., BRAF plus MEK-targeted drugs: a new standard of treatment for BRAF-mutant advanced melanoma, 2017.
Источник
Сегодня будет случай, интересный, пожалуй, читающим меня специалистам, а не пациентам. Пациентам в этом случае тоже мораль есть, она в том, что обращать внимание нужно не только на образования черного и коричневого цвета, и не только на то, что выглядит похожим на фотографии меланомы в интернете.
Но по большей части пост, скорее о том, как играют васкулярные паттерны при нестандартных увеличениях при цифровой дерматоскопии. Я об этом буду делать доклад на X Съезде онкологов России в Нижнем Новогороде в конце апреля, и, конечно, включу этот случай, но читатели моего журнала могут увидеть эту красоту раньше 🙂
Пациентка обратилась с жалобами на изменение цвета светло-коричневой родинки. Родинка не изменялась в размерах, но так сложилось, что пациентка несколько раз ее травмировала, и отмечала после травмы некоторое мокнутие обоазования.
Внешне при обращении образование выглядело так:
Такая картина может быть, на самом деле, при чем угодно. Я показал интереса ради снимок нескольким коллегам, у кого-то мысли о свежей, либо травмированной дерматофиброме, у кого-то о базалиоме. Воспалительные изменения тоже так могут выглядеть.
А вот так выглядит дерматоскопия с использованием HEINE DELTA 20, пожалуй, лучшего оптического дерматоскопа из тех, с которыми мне доводилось работать:
Здесь уже гораздо интереснее – виден фиброз, остаточные пигментные паттерны без четкой специфики (регрессирующие) по периферии в нижней части, но… видны атипичные сосуды в центральной части образования, не характерные ни для базальноклеточной карциномы, ни для дерматофибромы. Но и для меланомы, на первый взгляд, тоже не очень типичные.
А вот так выглядит снимок при 20-кратномм увеличении на аппарате FotoFinder:
Тоже не очень.
Но FotoFinder позволяет изменять режим увеличения до 120 крат, и вот при увеличении х120 и начинается самое интересное. Тут сосуды, что называется, заиграли. Из непонятных они становятся хаотичными извитыми сосудыми, очень даже типичными для беспигментных меланом. Только они очень мелкие, потому что меланома ранняя, и при обычном 10-20 кратном увеличении не очень видны. И вот эта картина, когда я показал ее коллегам, уже сомнений не вызывают – все сразу предполагают меланому.
Что у нас дальше? Ну дальше у нас по плану, разумеется, золотой стандарт диагностики – эксизионная (тотальная) биопсия с целью гистологического исследования. С подозрением на меланому кожи я направляю ее на эту процедуру, заключение традиционно формулирую осторожно, поскольку есть некоторые нюансы в минздравовских порядках оказания медицинской помощи, но пациентке объясняя, что я подозреваю меланому:
Дальше у нас происходит небольшой сбой: пациентка решила обратиться в другую клинику за вторым мнением.
Второе мнение было – базалиома. Что не страшно, так как пациентке все-таки выполнили эксцизионную биопсию. Это хорошо: при диагнозе “базалиома” в России часто применяют различные методы деструкции образования, и иногда вообще без какого-то гистологического или цитологического исследования.
Выполнено гистологическое заключению, подтвердившее меланому кожи, но толщина оценена 1 мм, что для такой картины, на мой взгляд, многовато. Да и не люблю я круглые цифры – когда вижу ровно миллиметр, два миллиметра или пять миллиметров, без десятых и сотых, я всегда подозреваю, что измерение толщины опухоли проводилось строительной рулеткой, а не микрометром. Ну и уровень инвазии по Кларку II не соотвествует обычно толщине 1 мм.
Далее пациентка сама выполняет пересмотр гистологических препаратов в Израиле, где толщина уже адекватная для данной клинической картины – 0.4 мм. К сожалению, у меня есть только перевод заключения на русский, выполненный несколько криво, но все равно понятный. “Оживленных лимфоцитов” я уж как-нибудь переживу 🙂
Что мы имеем на выходе? Очень раннюю меланому кожи с благоприятным прогнозом, не требующую биопсии сторожевого лимфоузла и дополнительных лечебных мероприятий, кроме расширенной реэксцизии послеоперационного рубца.
Мораль здесь только для пациентов, я ее озвучил в начале поста.
Для специалистов, мне кажется, просто интересный случай с увеличением на Фотофайндере в 120 раз.
Источник
