Базалиома после удаления родинки

Базальноклеточный рак кожных покровов – это злокачественное поражение базального слоя эпидермиса, которое характеризуется разрушительным ростом и отсутствием метастазов. Основным способом лечения этой онкологии считается хирургическая операция по удалению новообразования. Базалиома после удаления может образовать рецидив, поэтому требует специального ухода за послеоперационной раной.
Уход за раной в послеоперационном периоде
В зависимости от объема оперативного вмешательства рана после удаления базалиомы может оставаться открытой или ушиваться.
Если оперируемая область кожи закрывалась лоскутами, то врач рану тампонирует или накладывает тугую повязку для обеспечения умеренного давления в течение 1-2 суток. Для уменьшения послеоперационного отека пациенту рекомендуют прикладывать к пораженному участку холод в виде компресса. Такие мероприятия можно повторять через каждые 2 часа. Также раневую поверхность поддают промыванию мыльным раствором два раза в сутки.
При открытых раневых поверхностях следует уделить особое внимание асептике во избежание послеоперационного нагноения. Для этого рану ежедневно врач обрабатывает бактерицидным раствором и мазью. Также онкобольным в реабилитационный период онкологи назначают прием поливитаминных препаратов, которые способствуют скорейшему заживлению поврежденных участков кожи.
Важно знать: Современное удаление базалиомы
Базалиома после удаления перед снятием косметического шва:

Осложнения и последствия после удаления базалиомы
Естественными последствиями хирургического иссечения базальноклеточного рака считаются рубцы и локальное онемение кожных покровов.
К послеоперационным осложнениям относятся:
- Посттравматическое кровотечение:
Такое осложнение встречается меньше чем в 1% оперируемых пациентов и развивается, в основном, в первые сутки после операции. Возникновению патологического кровотечению более подвержены больные, принимающие такие препараты как “Варфарин” и “Клопидогрел”. Следует учесть, что необоснованная отмена данных фармакологических средств может привести к инсульту или инфаркту миокарда. Для профилактики подобных состояний перед оперативным вмешательством хирург должен проверить уровень сворачивания крови больного. В любом случае при обнаружении кровотечения пациенту необходимо проконсультироваться с лечащим онкологом и врачом-кардиологом.
- Аллергические реакции:
Лечение, после удаления базалиомы сопряжено с риском развития контактного дерматита. Развитие аллергического воспаления кожных покровов, в первую очередь, связанно с использованием пластырей и лечебных повязок. Такое осложнение может привести к бактерицидному дерматиту. При выявлении первых симптомов аллергической реакции вокруг раневой поверхности врач отменяет все медикаментозные повязки. Рану обрабатывают глюкокортекоидными мазями, а также пациенту назначается курс приема антигистаминных препаратов.
- Инфицирование оперируемой области:
В хирургической практике заражение послеоперационной раны наблюдается примерно в 2,5% клинических случаев. Этиологическим фактором такого осложнения служит, в основном, золотистый стафилококк. Способствует развитию инфекции неудовлетворительная асептика и антисептика. Для предотвращения бактериального воспаления раны врачи используют стерильные рукавицы, повязки и инструменты. Лечение инфекционного поражения сводится к назначению курса антибиотикотерапии и антисептической обработки раневой поверхности.
- Ишемия кожных покровов в области проведенного хирургического вмешательства:
Этот вид осложнения связан с недостаточным кровотоком в близлежащих тканях. Развитию ишемии способствует нарушение оперативной техники, пересечение большого количества кровеносных сосудов, присоединение вторичной инфекции или чрезмерное давление послеоперационной повязки.
Характерными проявлениями ишемии раны считаются шелушение кожных покровов, частичный или полный некроз кожи.
При частичном отторжении пораженных кожных покровов раневую поверхности промывают и периодически обрабатывают антисептическим раствором. Полный некроз близлежащих тканей в большинстве случаев считается прямым показанием к проведению повторной операции по иссечению нежизнеспособных структур. Такое оперативное вмешательство осуществляется через одну неделю после удаления базалиомы.
Рекомендации после удаления базалиомы
Базальноклеточное поражение кожных покровов имеет высокую склонность к образованию повторных очагов злокачественного роста. Рецидив заболевания может формироваться на месте хирургического вмешательства либо на других участках тела. Согласно статистическим данным, повторная базалиома наблюдается в 50% пациентов на протяжении пяти лет после оперативного вмешательства. В связи с этим онкобольным после удаления базальноклеточного рака рекомендуется:
- В первый год после иссечения опухоли избегать прямых солнечных лучей. Как известно ультрафиолетовые лучи являются мощным факторов развития генных мутаций во всех слоях кожи.
- Пациентам врачи-онкологи категорически не советуют работать на производствах, которые связанны с воздействием токсических веществ на кожные покровы.
- После проведенной хирургической операции больной обязуется проходить регулярные профилактические осмотры у врача-онколога. В первый год периодичность таких визитов должна составлять не менее одного раза на три месяца. В дальнейшем такому пациенту следует проходить медосмотр один раз в полгода. Во время медицинского осмотра онколог внимательно осматривает кожные покровы и при необходимости назначает дополнительные методы диагностики в виде анализа на онкомаркеры, ультразвуковой диагностики или рентгенографии.
Онкобольным следует помнить что, своевременно обнаруженная базалиома после удаления поддается полному излечению. Только регулярные визиты к специалисту-онкологу могут защитить пациента от глубокого поражения кожи и летального исхода онкологии.
Источник
Какие последствия могут быть после удаления родинок? Что делать, если удаленная родинка снова начала расти? На эти и другие вопросы о рецидивах невусов отвечает специалист – Сергей Александрович Тверезовский, хирург-онколог, кандидат медицинских наук, маммолог, онкодерматолог, врач высшей категории.
Врач при удалении родинок или других новообразований кожи всегда объясняет пациенту предпочтительный метод удаления и его целесообразность.
Иссечение родинки скальпелем вместе с лоскутом кожи применяется крайне редко – если невус имеет большую площадь основания (превышает 2,5 см) или если есть относительные сомнения в его доброкачественности. В остальных же 90-95% случаев удаления родинок онкодерматолог применяет лазерный или радиоволновой метод, или их сочетание.
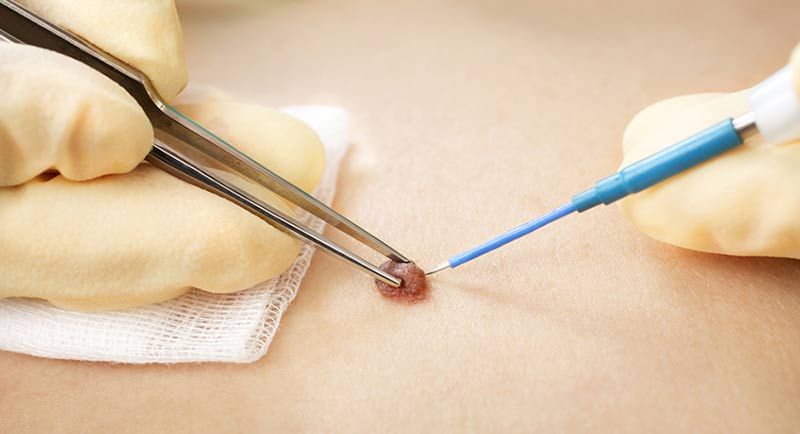
С какими проблемами может столкнуться пациент?
Появился рубец после удаления родинки
При иссечении скальпелем для устранения раневого дефекта применяются современные, атравматические рассасывающиеся шовные материалы и, зачастую, уход за раной пациент осуществляет самостоятельно. При этом рубцы остаются максимально эстетичные и деликатные, но тем не менее это все же рубцы.
После удаления родинки лазером или электрокоагулятором следы, как правило, незаметны на теле (при удалении невусов до 5 мм), либо видны, но воспринимаются не как рубцы и шрамы, а как незначительные изменения на кожном покрове (ассоциаций с хирургическими процедурами не возникает).
Появление рубца после удаления родинки зависит от свойств кожи пациента, размеров удаляемого образования, его расположения, длительности заживления, особенностями ухода за ранкой во время заживления.
Самым неприятным моментом является появление келоидного рубца на месте удаленного невуса – это частый повод для повторных обращений и многих вопросов. Келоидный рубец после удаления родинки возникает вследствие предрасположенности кожи пациента, на определенных местах тела (зона грудины, например), при возникновении осложнений в виде нагноения раны, при длительном заживлении по причине ненадлежащего ухода за раной.
Келоидный рубец может беспокоить не только своим неаккуратным внешним видом, но и болевыми ощущениями или выраженным зудом.
Современные технологии позволяют корректировать келоидный рубец. Например, мы используем инъекционную коррекцию в комбинации с поверхностной лазерной шлифовкой. При своевременном обращении достаточно одной процедуры.
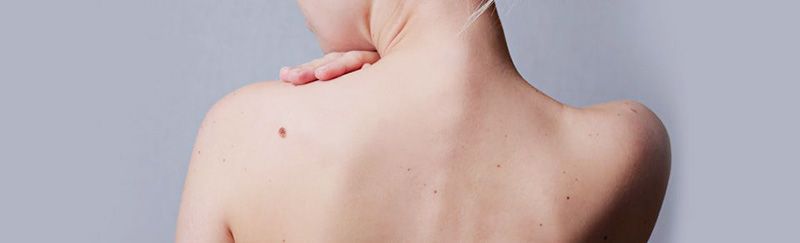
Как долго заживают ранки после удаления родинок?
Все зависит от площади основания удаленного образования, то есть от размера самой ранки, а также от особенностей кожи, где росла родинка (на лице, шее, волосистой части головы ранки заживают быстрее всего, а в травмируемых местах или на естественных складках тела – дольше). В среднем, кожа после удаления родинки заживает 10-14 дней.
В течении этого времени рана должна быть покрыта плотной коркой-струпом. Его формирует врач-онкодерматолог после удаления, а затем дает пациенту подробные инструкции по уходу.
Строгое ограничение – не мочить струп в течении первых суток после удаления родинки. Затем просто нужно повторять обработку после каждой водной процедуры.
Ранка считается зажившей, когда корка свалилась (самостоятельно!) с поверхности, и место ранки больше не мокнет. Заживление после удаления родинки будет проходить быстрее, если соблюдать все рекомендации врача по уходу.
Если после удаления родинка долго заживает (более 3 недель), необходимо обратиться к врачу, который проводил удаление. Чем раньше обратиться с проблемой, тем меньшими усилиями смогут ее устранить.
Изменения на месте удаленного невуса
Если после удаления родинки на месте заживления возникают непонятные изменения, незамедлительно обратитесь к врачу, который осуществлял ее устранение. Поводом для волнения может быть уплотнение, рост сосудов, зуд, жжение, болевые ощущения, цветные участки на месте удаления.
Все эти изменения не обязательно свидетельствуют о рецидиве невуса. Это могут быть те же келоидные изменения, грубое рубцевание или пигментация рубца (потемнение на молодой покрывающей рубец коже – такое часто случается при солнечной нагрузке на рубец сразу после его заживления.)
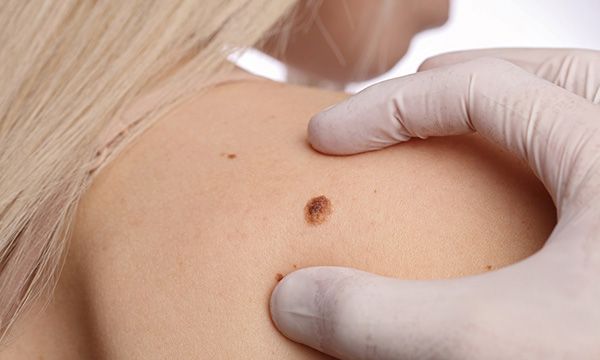
Что делать, если невус после удаления начал расти?
Почему так произошло? Может нужно было выбрать другой метод удаления? Может нужно менять врача?
Прежде всего, обратитесь к врачу, который проводил процедуру удаления родинки. Именно он владеет самой достоверной информацией о самом невусе и о своих действиях с ним. Как дальше поступать? Это уже вопрос доверия. Если доверие к доктору сохранено – исправлять ему, если нет – необходимо выбрать другого специалиста. Но к любым вмешательствам, особенно хирургического плана, стоит подойти трезво, взвешенно и без лишних эмоций.
При лазерном или радиоволновом удалении риски рецидива возникают не столько из-за недобора невусных клеток по горизонтали, сколько из-за недобора по вертикали, то есть вглубь кожи.
У различных видов родинок и на разных участках кожи невусные клетки могут залегать в толще дермы достаточно глубоко и на разных уровнях, что может быть причиной местного рецидива.
При рецидиве родинки можно прибегнуть к иссечению рубца с рецидивным ростом, но на мой взгляд это избыточно агрессивный подход. Его стоит применять только если не было проведено гистологическое исследование во время удаления, и рецидив выглядит подозрительно в отношении роста меланомы.
Опасно ли появление родинок на месте удаления?
Нет, не опасно! Это не мое субъективное мнение, это данные многих проведенных исследований. Не существует доказательной базы об увеличении риска возникновения меланомы на месте удаленного невуса.
Другое дело, что само удаление родинки выполнялось как превентивные меры против образования меланомы, а значит при возникновения местного рецидива этот риск сохраняется. Так как необходимый результат не достигнут, необходимо деликатно доудалить невус.
Обычно доудаление проводится тем же методом, который использовался при первичном обращении пациента. То есть, как правило, проводится шлифовка рецидивного невуса лазером или радиоволновым методом.
Нужно ли выполнять гистологическое исследование рецидивного невуса?
Это можно сделать, но не всегда нужно. Если удаленный невус гистологически исследовался, то рецидивный необходимо исследовать только при наличии подозрения на злокачественность.
Если гистология удаленного невуса не проводилась, и первичное удаление проводилось не в нашей клинике, мы обязательно отправляем материал на гистологическое исследование.
В заключении хочу сказать, что конечно же возникновение рецидива родинки – это неприятная ситуация как для пациента, так и для врача. Но исправить эту ситуацию без всякого вреда для здоровья и для внешнего вида очень просто – обратиться к специалисту для удаления рецидива невуса.
Мы профессионально заботимся о красоте и здоровье вашей кожи. Если вас беспокоит появление родинок после удаления, запишитесь на прием к онкодерматологу по телефонам +7 (812) 952-83-73, +7 (812) 318-59-90, и мы поможем вам решить эту проблему.
Источник
Базалиома – это опухоль, образованная из базальных клеток дермы. Относится к группе кожного рака. Характер у базалиомы злокачественный. Развивается только на поверхности кожи лица и на голове. Несмотря на злокачественный характер, базалиома не дает метастазы. Болезнь легко поддается лечению.
Характеристика заболевания
Базалиома кожи (базально-клеточный рак) выглядит как открытые язвы на поверхности кожного покрова. В последнее время диагностируется у 80% больных после 50 лет. У молодых людей и детей встречается очень редко. Мужчины больше женщин подвержены указанному заболеванию.
Болезнь развивается только на дерме любого участка кожи. Обычно располагается на участках носа, вокруг глаза – в области верхнего или нижнего века, уха, лба, волосистой части головы, височной области. Встречается на щеке, на коже шеи, верхней губы, на плече, на руке, в зоне спины. Чаще обнаруживается на лице – до 90% всех случаев. В остальных случаях фиксируется на ноге либо руке и теле.
Базалиома – это злокачественная опухоль. Развивается новообразование без наличия капсулы и специфической оболочки. Злокачественные клетки сразу проникают в ткань, провоцируя разрушение здоровых структур. Прорастание происходит и в глубину, и в ширину, что сопровождается расширением поражённого очага. Проникая в глубину, узел может поражать ткани подкожной жировой клетчатки. Присутствует прямая связь между шириной узла и прорастанием в глубину – чем шире область наружного участка новообразования, тем глубже поражён кожный слой.
Заболевание быстро проникает вглубь кожного слоя, но в размерах увеличивается только на 5 мм в год. Поэтому считается медленно-прогрессирующей, а это значит, что её можно легко вылечить. Отличие патологии от других заключается в отсутствии метастазных ростков в прочие участки кожи. Из-за этого врачи относят указанную патологию к пограничным новообразованиям – это значит, что болезнь доброкачественная и злокачественная одновременно.
Базалиома на коже
Формирует узел мутировавшая клетка из базального слоя дермы. Так как кожный эпителий и базальный слой присутствует на коже, развиваться базалиома может исключительно на кожном покрове тела. Сформироваться на тканях внутренних органов с другими участками опухоль не в состоянии.
Внешне заболевание выглядит как небольшое пятнышко, родинка или невус на кожном покрове, постепенно увеличивающееся в размерах. С процессом роста в центре развивается небольшое углубление с язвой, покрытое корочкой. Под слоем тонкой корки заметна неровная поверхность с присутствием кровяных выделений. Базалиому можно перепутать с раной, но самостоятельно опухоль никогда не заживает. Язвенное образование может исчезнуть на некоторое время, но затем появляется вновь.
Возникает патология обычно у взрослых людей после 40 лет. В последнее время базалиому диагностируют у детей и подростков.
Код по МКБ-10 у патологии С44 «Другие злокачественные новообразования кожи».
Причины развития болезни
Причины, вызывающие развитие злокачественного новообразования, пока врачам точно не известны. Учёные выделяют ряд факторов, способных спровоцировать формирование базалиомы. К причинам относят:
- Длительное нахождение под прямыми солнечными лучами.
- Загар в условиях солярия на протяжении продолжительного периода.
- У людей со светлой кожей базалиома развивается чаще.
- Кожа, склонная к солнечным ожогам и образованию веснушек.
- Взаимодействие с промышленными соединениями мышьяка, связанное с профессиональной деятельностью.
- Употребление воды с высоким содержанием тяжёлых металлов и мышьяка.
- Воздействие на организм различных канцерогенных элементов – из сажи, битума, парафинового воска, дёгтя со смолой и других продуктов нефтепереработки.
- Попадание в дыхательные пути веществ после сгорания горючего сланца.
- Нарушения в работе иммунной системы.
- Генное заболевание, связанное с мутацией хромосомного ряда – альбинизм.
- Присутствие в организме вируса – пигментной ксеродермы.
- Синдром Горлина-Гольца.
- Воздействие на кожные покровы ионизирующего облучения.
- Химические ожоги, рубцы и язвы на коже.
- Пожилой возраст считается важным фактором в развитии базалиомы.
- Болезни предракового характера – кожный рог, лейкопения, актинический кератоз и другие.
Врачи рекомендуют лечить предраковые образования на кожных покровах – это предотвратит формирование базалиомы и других опасных узелков – меланомы или плоскоклеточного рака кожи. Людям в преклонном возрасте следует обследоваться у дерматолога ежегодно.
Разновидности заболевания
Врачи классифицируют заболевание по внешнему строению с ростом новообразования и согласно внутреннему строению. Врачи-практики обычно используют классификацию, основанную на внешнем виде и в зависимости от роста. Внутреннее строение больше интересует врачей-гистологов. Данные гистологического исследования используются для научного изучения данного заболевания.
Согласно внешнему виду и росту опухоли выделяют разновидности:
- Узелково-язвенный тип новообразования возникает в зоне век, на глазу – во внутренних уголках, на носу и на щеке между складками. На этапе начальной стадии базалиома выглядит как маленький узел над кожей. Цвет узелка – любых оттенков красного и розового. Поверхность, покрывающая узелок, очень тонкая. Растёт он медленно. С процессом роста больной участок покрывается язвами с внутренним углублением, заполненным сальной субстанцией с корочкой. Постепенно узловая форма деформируется. Вокруг заметно скопление кровеносных капилляров. Край опухоли приобретает форму валика жемчужного оттенка. Увеличиваясь, новообразование разрушает соседние слои кожи.
- Солидная (нодулярная или крупноузелковая) форма формируется по тому же принципу, как и узелково-язвенная. Отличается узелковая форма от предыдущей тем, что растёт над поверхностью эпидермиса в виде правильного полукруга, медленно увеличивающегося в размерах. Цвет бывает светло-розовым или жёлтым. Под узлом прослеживаются кровеносные капилляры.
- Прободающий вид возникает на участках, подвергающихся систематическому травмированию. Внешне напоминает узелково-язвенную, но степень язвенного повреждения выше. Вся поверхность покрыта тонкой коркой, оставляя небольшой участок, по краям не покрытый язвами, и с наличием кровеносных сосудов. Скорость роста высокая.
- Бородавчатая базалиома растёт над кожей, внешне напоминает цветную капусту. Выглядит как множественная опухоль, образованная из полукруглых узелков. Новообразование по оттенку светлее кожи, без язвенного формирования. Кровеносные сосуды не просматриваются. Узел очень плотной консистенцией.
Бородавчатая базалиома
- Пигментная, или плоская рубцовая, форма может иметь коричневый или чёрный оттенок, похожий на родинку. Окружность опухоли имеет специфический ободок из мелких образований, похожих на ожерелье. В процессе роста центр покрывается язвочками, его заполняет гнойная слизь. Постепенно больной участок заживает, оставляя рубец. В результате появляется тёмное пятно с наличием рубцов внутри.
- Склеродермоподобная форма похожа на узел с плотной консистенцией бледного оттенка, выступающего над поверхностью кожи. Склерозирующая опухоль формирует бляшку с тонкой кожной корочкой бледного оттенка с чётко просматривающимися кровеносными капиллярами. Иногда могут наблюдаться изъязвления внутри бляшки.
- Поверхностная форма развивается как плоская бляшка с оттенками красного или розового. По краям новообразования присутствуют мелкие узелки, образуя жемчужное ограждение. Растёт опухоль медленно – на протяжении долгих лет не беспокоя человека.
- Цилиндрома, или опухоль Шпиглера, возникает на голове – на волосистой зоне. Составлена из множества плотных образований в форме полукруга, развивающихся над кожей. Цвет опухоли фиолетово-розовый. В размерах колеблется от 10 мм до 100 мм.
- Аденоидная форма формируется в области гланд. Напоминает ткань из железистого эпителия, состоит из множества кистообразных узелков. Клетки заполнены базофильным веществом.
Гистология выделяет следующие виды – поверхностная мультицентрическая, склеродермальная и фиброзно-эпителиальная базалиомы.
Признаки формирования заболевания
Злокачественное образование при формировании на кожном участке постоянно увеличивается в размерах. Иногда фиксируют базалиомы более 100 мм. Симптомы патологии на ранних сроках формирования не выражены ярко – на коже появляется небольшой пузырёк розовато-серого оттенка. При пальпации ощущается как плотное образование, покрытое сверху корочкой.
Иногда при базалиоме может наблюдаться эрозийный участок, уходящий вглубь кожного слоя. Признаки такой патологии заключаются в наличии центральных изъязвлений. Если корочка отделяется от узелка, заметны кровяные выделения из очагов изъязвлений. Вокруг поражённого участка присутствует кайма из прозрачных пузырьков. Очаг постоянно продвигается внутрь эпидермального слоя, а поверхностный слой начинает шелушиться.
Болезнь протекает в двух видах – может расти над дермой или продвигаться внутрь. Над кожей формируются постепенно бляшки разных размеров. Развивающиеся внутрь патологии способны разрушить структуры кости.
Стадии развития болезни
Болезнь при развитии делят на пять стадий:
- Нулевая стадия характеризуется образованием раковой клетки в организме, но без признаков формирования невуса.
- На 1 стадии развивается поверхностное пятнышко до 20 мм.
- На 2 стадии начинается рост невуса до 50 мм.
- 3 стадия характеризуется прорастанием в глубину дермы и изъязвлением на поверхности.
- 4 стадия определяется крупными размерами новообразования, наличием множественного изъязвления и разрушением костной структуры.
Также врачи иногда используют другую классификацию:
- Начальная стадия (t1n0m0) схожа по признакам с нулевой и первой стадией – это значит, что опухоль не превышает 20 мм без присутствия изъязвлений.
- Развёрнутая стадия (t2n0m0) – присутствуют начальные признаки формирования изъязвления, размеры не выходят за пределы 50 мм.
- Терминальная стадия характеризуется крупными размерами и глубоким прониканием в кожу.
Возможные осложнения патологии
Данное новообразование не формирует метастазных ростков, развивается на одном участке кожи. Но от базалиомы могут наблюдаться побочные эффекты, которые приводят к отказу некоторых органов. Есть примеры смертельных исходов. Связано это с глубоким прорастанием злокачественных клеток.
Базальная карцинома на носу
Формирование узла ушной раковины, глаза, тканей головного мозга провоцирует нарушения в функционировании – снижение слуха со зрением, нервные расстройства. Базальная карцинома распространяется в глубину кости, вызывая разрушение. Образование в зоне пальца руки может привести к полному разрушению. Многоочаговая онкология опасна множественным поражением организма, что затрудняет лечение и диагностику заболевания. Несколько очагов способно затруднить выявление наиболее опасного участка, угрожающего жизни человека. От прорастания в ткани головного мозга клеток человек может умереть.
Диагностика патологии
Базалиома часто протекает аналогично меланоме. Отличается от меланомы внутренним строением клеток и отсутствием метастазных ростков. При первых признаках подозрительных образований нужно обратиться к врачу. Только врач сможет отличить и распознать доброкачественное образование от опасного вида для жизни человека.
Чтобы уточнить диагноз, требуется пройти обследование с применением лабораторных и инструментальных методов. Диагностика включает следующие методы:
- Врач проводит физикальный осмотр со сбором анамнеза.
- Дерматоскопия позволит выявить структуру опухоли – дерматоскопические методы часто недостаточны для постановки диагноза.
- Пациенту потребуется пройти общий анализ крови и мочи для выявления отклонений в организме.
- Гистология изучает внутреннюю структуру узелка – потребуется небольшой участок больного участка.
- Цитология выявляет специфические патогены при исследовании мазка или соскоба.
- УЗИ с КТ и рентгенографией потребуется при глубоком прорастании образования в кости и хрящи.
Лечение
Для лечения базалиомы проводится удаление с применением разных методов. Формирование опухоли на поверхности дермы позволяет удалить несколькими методами. Лечение заключается в применении хирургических и консервативных способов. Консервативная терапия заключается в облучении гамма-лучами, химиотерапии, лечебных мазях и примочках. Хирургическое иссечение возможно с применением нескольких методов.
Операция по удалению применяется при крупных образованиях с глубоким прорастанием в дерму под местной анестезией. Поэтому после иссечения больного участка пациент отпускается домой. Удаление возможно следующими методами:
- Использование лазера позволяет удалить труднодоступное новообразование с минимальными повреждениями здоровых тканей. Остаётся небольшой рубец, отсутствует риск инфицирования раны. При использовании лазера возможность рецидива сводится к минимуму.
- Криодеструкция заключается в замораживании опухоли жидким азотом, которое приводит к гибели и разрушению злокачественных клеток. Проводят с использованием анестезии. Рекомендуется использовать женщинам из-за незаметного рубца.
- Лечить патологию облучением гамма-лучами начинают, когда нельзя удалить другими способами. Назначается несколько курсов до полного исчезновения.
- Метод электрокоагуляции использует высокочастотный разряд тока. Проводится точечное прижигание больного участка с минимальными повреждениями.
- Химиотерапия использует мази из противоопухолевых средств – 5-фторурацил, Имиквимод, Метотрексат или Колхамин. Средство наносится на больное место – через некоторое время злокачественные клетки погибают. Этот метод врачи считают щадящим, т.к. не вызывает массового поражения здоровых клеток.
- Фотодинамическая терапия заключается в воздействии на опухоль вспышек света с внутренним введением фотосенсибилизирующего вещества. После ФДТ остаётся небольшой рубец. Также позволяет удалить труднодоступное новообразование.
Иногда применяется комбинированное лечение – используется несколько методов одновременно. Применяется это для лечения сложных патологий, располагающихся глубоко в дерме.
Какой метод применить, станет ясно после получения всех необходимых результатов обследования. Также учитывается возраст и степень поражения участка.
Прогноз заболевания
Прогнозы у патологии благоприятные. Процент выживаемости при адекватном лечении превышает 90%. Люди с излечиванием форм базалиомы на ранней стадии в среднем живут до 10 лет и более.
В медицинской практике есть случаи возникновения на том же месте нового узелка, что требует повторной терапии. Чтобы предотвратить рецидив, рекомендуется после лечения регулярно обследоваться у врача. Иногда пациенту назначается специальная диета. Сбалансированное питание позволяет поддержать организм и повысить иммунную систему.
Выберите город, желаемую дату, нажмите кнопку “найти” и запишитесь на приём без очереди:
Источник
