Амеланотическая меланома акральная меланома
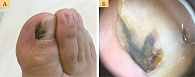
Такое злокачественное новообразование, как акральная меланома встречается относительно редко, составляя около 5―10% от всеобщего количества случаев возникновения меланом. Это накожное новообразование чаще встречается у представителей негроидной (40―70%) и монголоидной расы (29―46%). На представителей европеоидной расы приходится 2―8%. Клиническая картина этого заболевания крайне скудна, вследствие чего опухоль диагностируют достаточно поздно, когда ее течение начинает осложняться.
 Акральная меланома – онкология около ногтя или под ним, которую чаще диагностируют у представителей неевропейской расы.
Акральная меланома – онкология около ногтя или под ним, которую чаще диагностируют у представителей неевропейской расы.
Что это за патология?
Акральная или акрально-лентигинозная меланома — отдельный вид меланомы. Чаще эта патология развивается на коже под ногтевыми пластинками в области ногтевого ложа, на подошвах, ладонях, что позволяет отличить ее от других видов меланоцитарных новообразований. Эта болезнь прогрессирует медленно, как правило, ее обнаруживают в тех случаях, когда начинает разрушаться структура ногтя или в области новообразования образовываются узелки.
Вернуться к оглавлению
Причины появления акрально-лентигинозной меланомы
Основная причина развития этого заболевания — мутации в генетическом аппарате нормальных клеток, вследствие чего они перерождаются и запускают злокачественные процессы. В основном меланомы образовываются из патологически измененных клеток верхнего слоя кожи (эпидермиса) или из пигментных клеток меланоцитов. К возникновению генетических мутаций приводят такие факторы, как контакт с канцерогенными веществами, чрезмерное ультрафиолетовое облучение, состояние экологии и образ жизни. В случае акральной меланомы существуют определенные группы риска, у которых это заболевание проявляется чаще. К ним относятся:
- чернокожие люди — частота развития акрально-лентигинозной меланомы составляет до 70%;
- постоянная травматизация и подногтевые кровоизлияния;
- патология встречается чаще у мужчин старше 60-ти лет.
Среди азиатских народов новообразование чаще всего встречается у японцев.
Вернуться к оглавлению
Клиническая картина акрально-лентигинозной меланомы
Ярко выраженные клинические симптомы при этом виде опухоли практически отсутствуют, и поэтому эту патологию часто путают с другими заболеваниями, например, с бородавками, онихомикозами, подногтевыми гематомами. Как следствие опухоль диагностируют на поздних стадиях, когда заболевание прогрессирует и озлокачествляется отдаленные ткани.
Основной признак новообразования — появление пятен черного, синеватого или темно-коричневого окраса. Они возвышаются над уровнем кожи, их поверхность неровная и отличается от нормальной кожи. В зависимости от месторасположения пятен, различают три типа акрально-лентигинозной меланомы:
- подногтевой;
- ладонно-подошвенный;
- меланома слизистых оболочек.
 Акрально-лентигинозная меланома на ранних стадия проявляется небольшими чёрными пятнышками.
Акрально-лентигинозная меланома на ранних стадия проявляется небольшими чёрными пятнышками.
Особенности всех форм представлены в таблице:
| Вид | Локализация | Ранние симптомы | Признаки прогрессирования | Осложнения |
| Подногтевая форма | Патогенные очаги возникают на больших пальцах рук и ног. | В области ногтевого ложа возникает темное пятно, которое постепенно поражает все слои ногтевой пластины. | При росте ногтя пятно также может смещаться ближе к свободному краю. Пораженные участки ногтя часто разрушаются, деформируются, на них появляются язвы. | При сильном изъязвлении возможно присоединение вторичной инфекции. |
| Ладонно-подошвенный тип | Ладоши, ступни | Пятна иссиня-черного или черно-коричневого цвета. Границы патологических очагов четкие, форма — неправильная. | Растут постепенно, в размерах могут достигать 10―12 см в диаметре. | Во многих случаях меланому при этом типе принимают за бородавку, что приводит к несвоевременной постановке диагноза и поздно начатому лечению. |
| Меланома слизистых | В полости носа или рта. | Сопровождаясь заложенностью носа, кровотечениями, появлением темных пятен на слизистых. |
Вернуться к оглавлению
Опасность и возможные риски
Опасность при акрально-лентигинозной меланоме та же, что и при других злокачественных новообразованиях. В это понятие входят метастазы, прорастание опухоли глубоко в близлежащие ткани, ее распад и изъязвление. Зачастую риск развития осложнений обусловлен поздней диагностикой новообразования. При подногтевой форме заболевания опухоль разрушает ногтевую пластинку, вследствие чего ноготь начинает отслаиваться. При длительном течении в патологическом очаге начинают появляться узлы, что свидетельствует об осложнении процесса.
 Исследуется акрально-лентигинозная меланома на основе анализов крови, гистологии и аппаратного обследования.
Исследуется акрально-лентигинозная меланома на основе анализов крови, гистологии и аппаратного обследования.
Вернуться к оглавлению
Методы диагностики акрально-лентигинозной меланомы
Вначале проводится внешний осмотр новообразования врачом при помощи лупы или микроскопа, чтобы определить возможную природу патологии, ее точные границы, состояние краев, окрас. Далее прибегают к лабораторным методам исследования: выявление онкомаркеров в крови и определения уровня фермента лактатдегидрогеназы. Последнее исследование позволяет определить уровень злокачественности процесса и наличие отдаленных метастазов.
Помимо этого, в обязательном порядке проводится гистологическое исследование тканей новообразования. В качестве дополнительных методов исследования применяются рентгенография, МРТ или КТ, ультразвуковое исследование. Они позволяют определить наличие или отсутствие метастазов в другие органы.
Вернуться к оглавлению
Принципы лечения новообразования
Основной метод терапии акрально-лентигинозной меланомы — хирургическое вмешательство и удаление новообразования. При этом опухоль высекается вместе с близлежащими тканями для предупреждения рецидива заболевания. В случае глубокого прорастания опухоли может потребоваться пересадка кожи на место оперативного вмешательства. При поражении лимфатических узлов метастазами, узлы также удаляются вместе с опухолью. В зависимости от тяжести процесса, локализации и распространенности новообразования, до или после проведенной операции больным рекомендуется курс химио- или лучевой терапии.
Медикаментозно акрально-лентигинозную меланому вылечить невозможно.
 Ранняя акрально-лентигинозная меланома имеет высокий процент выживаемости, а наличие метастазов снижает благоприятный прогноз до 30%.
Ранняя акрально-лентигинозная меланома имеет высокий процент выживаемости, а наличие метастазов снижает благоприятный прогноз до 30%.
Вернуться к оглавлению
Прогноз выживаемости и последующей жизни
Благоприятность прогноза обусловлена уровнем злокачественности процесса, длительностью течения и наличием метастазов. В случае опухоли первой стадии прогноз относительно благоприятный: пятилетняя выживаемость составляет 85%. При наличии метастазов и более злокачественного течения прогноз снижается до 50―30%. В единичных случаях, при наличии отдаленных метастазов прогноз выживаемости падает до 15%. Согласно некоторым данным, выживаемость и прогноз при подногтевой форме меланомы более благоприятный, чем при ладонно-подошвенной. Столь неутешительные исходы обусловлены зачастую поздней диагностикой заболевания. Поэтому при любых видоизменениях кожи следует немедленно обращаться к врачу-дерматологу.
Источник
Доля акральной лентигинозной меланомы значительно варьируется в разных регионах мира. По нашим наблюдениям, акральная меланома встречается у 10,5% больных. Среди пациентов с акральной лентигинозной меланомой преобладают женщины (76%) среднего возраста (48,3 года). Опухоли чаще локализуются в области стоп (74%), из них 22% составляют подногтевые меланомы. В подавляющем большинстве случаев акральная меланома развивается de novo. Обычно ошибки в диагностике меланомы имеют место именно при акральных лентигинозных меланомах. При подногтевых локализациях меланомы частота врачебных ошибок достигает 25–60%. Систематический анализ причин позднего выявления меланомы кожи, в том числе ее акральных форм, клинических и тактических ошибок врачей неонкологического профиля, обсуждение подобных ошибок на совместных с онкологами междисциплинарных конференциях и заседаниях научно-практических обществ призваны способствовать формированию онкологической настороженности и более ранней диагностике злокачественных опухолей кожи.
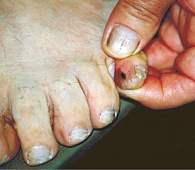
Рис. 1. Больная К., 63 года: акральная меланома
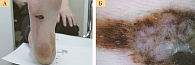
Рис. 2. Больная В., 58 лет: акральная меланома (клиническое (А) и дерматоскопическое (Б) изображение)
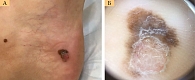
Рис. 3. Больная Р., 57 лет: беспигментная меланома на фоне невуса кожи стопы (клиническое (А) и дерматоскопическое (Б) изображение)

Рис. 4. Больная В., 61 год: акральная лентигинозная меланома (клиническое (А) и дерматоскопическое (Б) изображение)
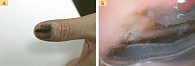
Рис. 5. Больная Ф., 62 года: подногтевая меланома (клиническое (А) и дерматоскопическое (Б) изображение)
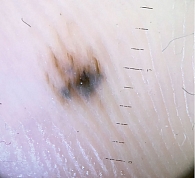
Рис. 6. Больная Ж., 48 лет: ранняя акральная лентигинозная меланома кожи стопы, максимальный линейный размер – 4 мм, стадия IА (дерматоскопическое изображение)
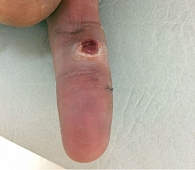
Рис. 7. Больной П., 24 года: пиогенная гранулема (дольчатая гемангиома) – сосудистая гиперплазия
В 1976 г. R.J. Reed впервые описал акральную лентигинозную меланому и отметил ее более высокую распространенность среди чернокожих [1]. Доля акральной лентигинозной меланомы значительно варьируется в разных регионах мира, даже с учетом различий дизайна сбора информации в ряде последних исследований.
В крупном американском популяционном исследовании [2] установлено, что в структуре общей онкологической заболеваемости на долю акральной меланомы приходится 2–3%, пяти- и десятилетняя выживаемость достигает 80,3 и 67,5% соответственно (для сравнения: при меланоме в целом – 91,3 и 87,5% соответственно).
В структуре заболевших на территории центральной и северо-восточной частей Бразилии с 2000 по 2010 г. доля акральной лентигинозной меланомы составляла 10,6% [3].
По данным британских исследователей [4], встречаемость акральной лентигинозной меланомы не зависит от степени инсоляции, заболевание одинаково распространено среди представителей светлокожей и темнокожей субпопуляции.
Согласно результатам китайского исследования [5], среди пациентов, обратившихся в 2006–2010 гг. в Пекинский онкологический центр по поводу меланомы, 41,8% имели акральную лентигинозную меланому.
Данные о распространенности меланомы кожи согласуются с результатами других азиатских исследований [5–7], но отличаются по эндемичным районам, в которых на долю акральной лентигинозной меланомы приходится 2–3% [8, 9].
Показатель распространенности акральной лентигинозной меланомы в Турции (13,2%) превышает аналогичные показатели в западных странах [10].
По нашим наблюдениям [11], акральная меланома встречается у 10,5% больных. Среди них преобладают женщины (76%) среднего возраста (48,3 года). Опухоли чаще локализуются в области стоп (74%) (рис. 1–3), из них 22% составляют подногтевые меланомы (рис. 4), и в большинстве случаев развиваются de novo [4, 12, 13].
Чаще ошибки в диагностике меланомы имеют место именно при акральной лентигинозной меланоме, причем при подногтевых локализациях меланомы частота врачебных ошибок составляет 25–60% (рис. 4) [11, 14].
И.В. Селюжицкий и соавт. [14] в течение 15 лет наблюдали за 18 пациентами с подногтевой меланомой (2,5% всех больных меланомой кожи). Во всех случаях отмечалось поражение первого пальца кистей и стоп, последних в два раза чаще. При этом предшествующая механическая травма далеко не во всех случаях служила провоцирующим фактором развития меланомы. Сроки от появления первых симптомов заболевания до госпитализации в онкологическое лечебное учреждение составили от двух месяцев до пяти лет, чаще один-два года. До госпитализации больные, находившиеся под наблюдением дерматовенерологов и хирургов, получали лечение в амбулаторных условиях, где кроме лечения по поводу предполагаемого микоза, паронихии, вросшего ногтя, панариция, подногтевой гематомы проводилась антимикробная или антимикотическая терапия. После безуспешной консервативной терапии у 14 больных была удалена ногтевая пластинка без последующего гистологического исследования тканей ногтевого ложа. При этом у троих пациентов эта операция была выполнена в педикюрном кабинете. В большинстве случаев больные были направлены к онкологу с запущенной клинической картиной, четверо из них по поводу увеличения регионарных лимфатических узлов.
Подногтевая меланома на начальных этапах развития обычно проявляется подногтевым пятном темного цвета либо продольными полосами коричневого или темно-синего цвета. Далее по ходу полос на ногтевой пластинке появляются трещины с ее последующим разрушением вплоть до полного отторжения, быстрым ростом грануляций на ее месте, иногда грибовидной формы, синевато-черного цвета с инфильтрацией подлежащих и окружающих тканей (рис. 5). Наблюдается увеличение регионарных лимфоузлов.
Г.Т. Кудрявцева и соавт. [12] наблюдали за 13 пациентами с подногтевой меланомой. У десяти из них к началу лечения отмечалась развернутая стадия заболевания, в анамнезе – один-два ошибочных диагноза и ни одного морфологического исследования.
По мнению других авторов [15], подногтевые варианты в начальной стадии опухолевого процесса клинически выглядят как меланонихия. Согласно полученным результатам, во всех случаях подногтевой меланомы имел место частичный или полный лизис ногтевого матрикса, в 76% – экзофитные, бугристые разрастания. В каждом втором случае поражения носили амеланотический характер.
По данным Т.Н. Борисовой и Г.Т. Кудрявцевой [16], наблюдавших за 58 больными меланомой кожи акральных локализаций, период от момента ощутимого прогрессирования изменений до начала специфического лечения в среднем составил 2,5 года. Около 70% больных получали лечение, назначенное дерматологами и хирургами, по поводу различных диагнозов (панариций, мозоль, подногтевая или субэпидермальная гематома, микоз). У восьми (14%) пациентов поражение носило амеланотический характер, что еще больше затрудняло клиническую диагностику. Практически у всех больных акральная лентигинозная меланома развивалась de novo, лишь у одного пациента на протяжении более чем 20 лет имела место меланонихия.
Послеоперационное гистологическое исследование показало наличие тонкой (менее 1 мм) меланомы только в пяти (9%) случаях – стадия IА. В 14% случаев наблюдалась стадия IB (рис. 6). У 50,6% больных меланома кожи диагностирована на стадии II, у 21% – на стадии III.
Причиной ошибок в диагностике акральной лентигинозной меланомы и последующей неадекватной тактики лечения может быть сочетание акральной лентигинозной меланомы с другими заболеваниями кожи в области стоп [11, 13]. Поэтому дерматологи, сосредоточиваясь на более привычной для них патологии кожи (очаговом гиперкератозе, микозе стоп, онихомикозе, хронической гиперкератотической экземе, кератодермии), не придают значения пигментным новообразованиям.
Нередко (до 25,0% случаев) на амбулаторных этапах диагностики акральную лентигинозную меланому ошибочно принимают за пиогенную гранулему. Это доброкачественное сосудистое новообразование кожи, обычно возникающее именно на акральных участках, после травмы на клинически неизмененной коже в процессе эволюции может изменить свой типичный красновато-вишневый цвет и приобрести фиолетово-синий и даже темно-коричневый оттенок (рис. 7).
Кровоточивость новообразования, формирование на его поверхности геморрагических корок, присоединение вторичной инфекции и появление признаков воспаления объективно затрудняют визуальную дифференциальную диагностику. В отсутствие надежных дифференциально-диагностических клинических критериев единственно правильным тактическим решением врача, не владеющего методом дерматоскопии, является направление больного к дерматовенерологу для проведения дерматоскопического исследования, затем к онкологу в онкологическое учреждение, где в зависимости от конкретной клинической ситуации будет проведено дополнительное диагностическое обследование с целью верификации диагноза.
Систематический анализ причин позднего выявления меланомы кожи, в том числе ее акральных форм, клинических и тактических ошибок врачей неонкологического профиля, их обсуждение на совместных с онкологами междисциплинарных и/или научно-практических конференциях будут способствовать формированию онкологической настороженности и более ранней диагностике злокачественных опухолей кожи.
Источник
Меланома считается одним из опасных и угрожающих жизни видов рака кожи. Это агрессивная и опасная болезнь, поражает здоровые клетки меланоциты, отвечающие за пигментацию волос, ногтей, цвета глаз и т.д. Бесцветная меланома отличается от других видов отсутствием пигмента меланина, локализующегося в образованиях на коже.
Амеланотическая, или беспигментная, меланома – это редко встречающийся вид опухолевых новообразований кожи. На её долю приходится 10% всех видов меланом. Плохо диагностируется на ранних стадиях, так как главным признаком считается цвет образования, структура. В болезни этого вида отсутствует пигмент. Появляется подобная меланома резко, на здоровой коже становится видно шелушащееся новообразование, абсолютно плоское либо возвышающееся узелком на коже.
Характеристики
Это редкое заболевание характеризуется, по сравнению со стандартной меланомой, бледно-розовым окрасом. Окрас беспигментный. Бугристые уплотнения нелегко распознать и понять, что это раковое заболевание. Меланома выделяется быстрым распространением метастазов по телу, даже на начальной стадии, что уменьшает шансы на благоприятный прогноз лечения болезни.
На теле обнаружить трудно. Опухоль опасная, маскируется отсутствием пигмента, поэтому попросту сложно заметить на коже на ранних стадиях.
У женщин среднего и пожилого возраста чаще других диагностируют рак кожи, и выявляется малопигментная меланома.
Причины
Меланоме свойственна мутация клеток, подверженных ультрафиолетовому излучению. Любой рак кожи провоцируется долгим пребыванием под прямыми лучами солнца. Причиной становятся травмированные невусы, бородавки и прочие образования на теле. Катализатором могут послужить уже ранее выявленные изменения в структуре пигментации кожи.
Факторы риска
- Люди с бледным типом кожи, трудно загорающие, с веснушками.
- Чрезмерное увлечение солярием, долгое пребывание по времени за сеанс.
- Пренебрежение методами защиты от ультрафиолетовых лучей.
- Большое количество родинок на теле, когда их насчитывается больше 50 шт.
- Генетическая предрасположенность, которую уже удалось идентифицировать, в 20% случаев клетки мутируют из-за генетического сбоя.
- Отклонения в правильной пигментации кожи. Наличие невусовхориоидеи может провоцировать возникновение меланомы в будущем.
- Солнечные ожоги могут спровоцировать возникновение упомянутого вида рака кожи. Полученные ещё в детстве либо на курорте под солнцем, они способны стать катализатором к возникновению болезни.
- Врождённое отсутствие пигмента меланина в коже, альбинизм.
Симптомы
Онкология описывает различные симптомы течения рака кожи.
Обычно меланома в 50-70% случаев перерастает в злокачественную опухоль из родинки. Для беспигментного новообразования характерно появление белых бугорков, медленно растущих в размерах. Бугорки становятся неровными, плотными, похожи на укус насекомого.
Затем на поздней стадии меланома начинает чесаться, зудеть, доставлять беспокойство и в конечном итоге нестерпимо болеть. На поздних стадиях она кровоточит и неприятно пахнет. Это опасный симптом.
Для определения первых симптомов меланомы проводят визуальное тестирование ABCDE.
- А – асимметрия в форме. Пятна, узелки, родинки, которые являются подозрительными, по внешнему виду показывают неровные края.
- B – расплывчатые границы и неровные края.
- C – окрас у родимого пятна либо новообразования, похожего на меланому, неравномерный, меняется с течением времени.
- D – размер. Злокачественные новообразования превышают 6 мм и постепенно растут.
- E – развитие. С ухудшением состояния пациента новообразование меняется, начинает зудеть, болеть, появляется кровоточивость.
При подозрительных симптомах важно вовремя пойти к врачу дерматологу и онкологу и разработать правильный вариант лечения.
Виды и формы
Этот необычный, редко встречающийся вид болезни, бывает разных типов и форм. Беспигментная меланома коварна, маскируется и её не так просто обнаружить.
Узловая меланома
- Узловая признана предельно опасной, образуется сначала возвышение, небольшой узелок, который начинает быстро расти, возвышаться над кожей. Практически моментально даёт метастазы, исход лечения неблагоприятный. Поражает в основном пожилых людей.
- Акральная. Долго маскируется и приобретает вид пятна с размытыми границами. Акральной меланоме подвержены смуглые люди, прогноз по выживаемости самый благоприятный.
- Веретеноклеточная. Появляется в виде купола, возвышается на коже рук, ног, шеи и голове. Исход благоприятный при обнаружении на ранних стадиях.
- Эпителиоидноклеточная. Самый распространённый вид. Онкологи диагностируют в 70% случаях, вначале как доброкачественную опухоль. Затем она может мутировать в злокачественную и прорастать вглубь, давая метастазы.
Как выявить беспигментную меланому на ранних стадиях
Беспигментная опухоль трудно поддается диагностированию, имеет нетипичный вид, белая по цвету, не пигментирована.
Светлая опухоль на ранних сроках течения появляется, когда болезнь определяется визуально, возникают подозрительные возвышения на коже. Также ахроматическая меланома появляется из родинки и бородавки, может встречаться на любой части тела. Онкологу трудно вычленить из большого количества невусов, какие именно новообразования отправлять на биопсию и исследовать.
Главные признаки, настораживающие при первичном осмотре кожного покрова:
- Появление необычного возвышения вместо плоского пятна.
- Бородавки и невусы начинают беспричинно увеличиваться в размере.
- Границы новообразования размываются и теряют цвет.
Человеку сложно определить такой светлоклеточный вид рака самостоятельно, лучше обратиться за консультацией к специалисту.
Популярным методом в диагностике начальной стадии болезни является дерматоскопия, когда исследуется подозрительная клетка с помощью поляризованного света на портативном устройстве.
Врач-онколог интересуется сроками обнаружения проблемы со здоровьем, наследственными и генетическими факторами. После забора всех анализов медик ставит диагноз, определяет стадию и степень тяжести болезни и назначает лечение.
Зона локализации
Беспигментная меланома может появиться в любом месте на теле человека, но в первую очередь в тех местах, которые попадают под влияние внешних агрессивных факторов:
- Руки.
- Ноги.
- Спина.
- Ступни.
- Голени.
- Поражение ногтя.
Стадии
В онкологии выделяют 4 стадии, когда появляется ахроматический вид меланомы:
Ахроматическая меланома
- Для первой стадии характерно появление безболезненных уплотнений до 1 мм, без пигмента. Это начальная фаза.
- На второй стадии бугорок уплотняется, начинает разрастаться вглубь кожи, становится больше 2 мм, но метастазы не появляются.
- На третьей стадии начинает поражаться лимфатическая система, лимфоузлы начинают опухать, а само новообразование чесаться, кровоточить и болеть. Происходит поражение соседних тканей. Операция позволяет удалить опухоль вместе с соседним участком кожи в пределах одного сантиметра.
- На четвёртой стадии уже появляются метастазы, злокачественный невус разрастается до трёх сантиметров. Покрывается наростами, язвами и может темнеть до чёрного цвета. Выживаемость на такой стадии практически равна нулю: быстро распространяются метастазы, особенно когда заболевание обнаруживается на последней стадии.
Поэтому посещение онкодерматолога предписывается, чтобы болезнь не обнаружилась уже в запущенной форме.
Лечение
Врач-онколог выявляет стадию заболевания и назначает лечение после проведения диагностики, процедуры биопсии, когда производится гистология.
В первую очередь производится оперативное вмешательство и удаляется сама опухоль и здоровая кожа вокруг. Если болезнь обнаружена на поздней стадии и затронута лимфатическая система, то удаляют воспаленные лимфоузлы.
Затем назначается лучевая терапия для облучения поражённой метастазами области. Также назначается химиотерапия для купирования неумолимо распространяющегося процесса метастазирования в мозг, кости. На последней стадии даже с помощью агрессивной химиотерапии до конца вылечить болезнь трудно, так как вероятен риск возникновения рецидивов. На начальной стадии вероятность положительного исхода и прогноз полного выздоровления в течение пяти лет равен 85%, а при последней шансов только 5%.
Профилактика
Профилактические действия помогут предотвратить образование злокачественной опухоли:
- Наносить солнцезащитный крем и прикрывать оголённые участки кожи при палящем солнце. Не загорать в опасные часы, когда солнце в зените.
- Применять средства с высоким фактором защиты, даже когда на улице пасмурно.
- Не посещать часто солярий.
- Проводить самодиагностику, обследовать самостоятельно родинки на причину изменения формы, размера, цвета.
При соблюдении профилактических мер, правильного лечения у квалифицированных специалистов болезнь на ранних сроках излечивается с высоким процентом положительного исхода.
Выберите город, желаемую дату, нажмите кнопку “найти” и запишитесь на приём без очереди:
Источник
